פורסם באתר "Mako"
פורסם באתר "Mako"
נועם, אבא של יולי: "בעוד כמה שנים כבר לא יהיה דבר כזה חירשות"
הסרט הדוקומנטרי "לשמוע בפעם הראשונה" ששודר הערב בקשת עוקב אחר סיפורה של יולי דן, תינוקת שנולדה חירשת, ובאמצעות ניתוח שתל השבלול קיבלה הזדמנות להתפתחות תקינה. שישה חודשים אחרי שגילו שהניתוח הצליח, הוריה של יולי מספרים על התהליך הבלתי רגיל שהם ממשיכים לעבור ביחד איתה: "זה לא שמשתילים את המכשיר ובום מתחילים לשמוע, יש המון עבודה"
"עוד עוד עוד עוד!" נשמע לו קול קטן ברקע כשנועם, אביה של יולי, מרים את הטלפון. "יולי מקשקשת הרבה", מספרת אמה, טלי, ואפשר כמעט לשמוע את החיוך שלה מבעד לשפופרת כשהיא מוסיפה, "אפשר לשמוע מילים ראשונות כבר. אני שמחה להגיד שהיא נמצאת באותו שלב התפתחותי של ילדים שומעים. מהקצת שיש לנו להשוות לבן הגדול שלנו, היא מדברת יותר ממנו כשהיה בגיל הזה". רק לפני 11 חודשים גילו הוריה של יולי שבתם נולדה חירשת, והיום, בזכות ניתוח שתל השבלול, הדברים נראים אחרת.
"יולי מתחנכת בגן רגיל בקיבוץ", מספר נועם, "ופעם בשבוע נוסעת לקלינאית תקשורת שעובדת איתה ואיתנו – עם טלי בעיקר ואיתי גם – ונותנת לנו שיעורי בית. זה לא שמשתילים את המכשיר ובום, מתחילים לשמוע. מה שקורה לבני גילה השומעים בגיל הזה קורה גם לה, אבל אצלם זה באופן טבעי ואצלה זה הרבה עבודה. צריך להבין שכשילד נולד חירש או לקוי שמיעה באופן כזה, נפגע גם איבר השמיעה במוח, אז זה כמו שריר מנוון שצריך להתחיל לאמן אותו. צריך להתאמן כדי לשפר את השמיעה, וזה מצריך המון עקביות ואורך רוח".
הסיפור של יולי והוריה תועד בסרט "לשמוע בפעם הראשונה" ששודר הערב בקשת, כך שלצד תהליך רפואי מסובך שעברו עם בתם, נכנסו לחייהם של טלי ונועם גם המצלמות. "האמת שבכנות, בניתוח זה דווקא מאד הקל עלינו", מודה נועם, "כי היו שם אנשים אובייקטיבים שלא באו לצייר תמונה ורודה, והם כל הזמן נכנסו ויצאו מהחדר ניתוח, אז היתה לנו אפשרות לשאול שאלות ולקבל תשובות. ככה ידענו בדיוק מה השלבים של ההליך הניתוחי ומתי מתבצע כל דבר. זה עזר, כי הניתוח היה אמור להיות שלוש שעות והתארך לחמש. כל דקה מעבר לשלוש שעות מכניסה חרדה שמשהו בטוח הסתבך, ורק מחכים לדעת מה". טלי מוסיפה: "נכון לציין שמאד חששנו מההימצאות של המצלמות והצוות. אבל עד שהגענו לניתוח הם כבר הפכו לסוג של חברים שלנו, והיוו נקודת תמיכה".
"אנחנו האנשים הכי פשוטים שפגשת בחיים שלך", אומר נועם, "מקיבוץ בצפון, אי שם, רחוק מכל הסצינה. אנחנו לא רוצים את החשיפה, היא לא מעניינת אותנו. רק הטוקבקים שקראנו ביממה האחרונוה הבהירו לנו עד כמה לא רצינו את החשיפה הזאת. תגובות של אנשים שלא מכירים אותנו ואת הסיפור שלנו, וגם לא ראו את הסרט – רק דקה ממנו שלא בהכרח מייצגת את מה שהיה. אבל חשוב לנו שהחברה תכיר מה זה חרשות. גם אנחנו וגם הצוות הרפואי שליווה אותנו מאמינים שבעוד כמה שנים כל העניין של חירשות יילך וייעלם מהעולם בזכות המכשיר הזה, שפשוט מאפשר לחירשים לשמוע. יש פריצת דרך כרגע בתחום הזה". לרובנו זה נשמע פנטסטי, אבל מסתבר שלא כולם שמחים מהעניין: "קהילת החירשים לא מוכנה לשמוע על הניתוח הזה", מציינת טלי, "יש הורים חירשים לילדים חירשים שלא רוצים להשתיל אותם כי הם לא רואים משהו פגום. הם רואים את עצמם כקהילה".
"אני בתור אישה שזה היה הריון שני שלה לא ידעתי מה זה CMV", מדגישה טלי, "וחשוב שנשים יידעו על זה. גם אם זה קורה רק לאחוז ממש קטן מהאוכלוסיה". אז איך זה שטלי ונועם לא ידעו? "בפריפריה, בהשוואה למרכז, פחות עושים את הבדיקות האלה", מספר נועם, "במרכז כמעט כל רופא נשים ממליץ לערוך את הבדיקה הזאת, בדיקה פשוטה שבודקת אם האישה נחשפה בעבר ל-CMV. אם היא לא נחשפה אז היא בסיכון, אבל אם כבר נחשפה אז הסיכוי ממש אפסי".
"אם היו עושים לי את הבדיקה ורואים שאני בסיכון, הייתי מקבלת הנחיות איך למנוע הדבקה", טלי מסבירה, "וגם היו בודקים תוך כדי ההריון כדי לגלות אם נדבקתי או לא. צריך לדעת לבקש את הבדיקה הזאת, לדעת שזה קיים. חשוב להעלות את המודעות לזה, וזה גם הערך המוסף של הסרט. מאוד לא רציתי את החשיפה הזאת מראש, כמו שגם נועם אמר, כי זה לתת להמון אנשים להיכנס לנו לבטן הרכה. אבל זה משהו שבחרנו לעשות בשביל יולי". נועם מסכים: "הבמאית גרמה לי לבכות כמו שלא בכיתי בחיים שלי. השבעתי אותה, 'אל תהרסי לי פאסון של 34 שנה ב-50 דקות'. אבל אין, זה הבטן הכי רכה. אי אפשר להסביר מה זה ילדים עד שיש לך. אמרו לי את זה המון פעמים וזלזלתי, ובסוף כשהמשפט הזה פוגש אותך במקום הכי אישי שלך אתה מבין עד כמה הוא נכון".
גם לטלי קשה להיזכר: "אני חוזרת רגע אחורה לבדיקה הזאת, תינוקת בת עשרה ימים שהיא יפה ומתוקה וכל המילים היפות האלה שאומרים על תינוקות, שהן נכונות – אבל כוללניות ולא אישיות. מה שלי היה מאוד קשה זה שידענו להגיד עליה שהיא חירשת, אבל לא ידעו להגיד עליה שום דבר אחר. לא שיש לה חוש הומור, לא שהיא מלאת שמחת חיים. והיה חוסר ודאות מטורף. בגיל עשרה ימים עוד אי אפשר לדעת הרבה מבחינת התפתחות. ידענו שה-CMV פגע לה בשמיעה, אבל לא ידענו מה עוד נפגע. למזלנו היא מתפתחת מצויין. אבל אז ידענו להגיד עליה רק משהו אחד מאוד ברור".

פורסם באתר "Ynet"
ככל שאנו מתבגרים עולה הסיכון לירידה ברמת השמיעה. מחקר חדש הוכיח כי שתל שבלול בגיל מבוגר יעיל בדומה להליך בגיל צעיר וזאת למרות החשש מסיבוכים. פרופ' מיכל לונץ על המחקר והשלכותיו.
תוצאותיו של מחקר ישראלי שפורסם לאחרונה חשף כי למרות החששות שלוו את השתלת שתל השבלול אצל מבוגרים והתפיסה לפיה השתלה זו יעילה פחות ומלווה בסיבוכים, יעילות השתל בקרב מבוגרים בני 60 ומעלה דומה להשתלות בקרב צעירים וללא סיבוכים שונים. יתרה מכך, אצל מבוגרים נשתמרו במשך השנים התוצאות הטובות ובמקרים מסוימים נצפה שיפור במשך הזמן.
מחקרים אפידמיולוגיים מראים כי עד כשני שלישים מהאוכלוסייה בגילאים 75 ומעלה סובלת מליקוי שמיעה תחושתי, וכ- 25-40% מגילאי 65 ומעלה. ליקוי שמיעה זה קשור בהאצה של ירידה קוגניטיבית, האצת תהליך ההזדקנות והופעת שיטיון (דמנציה). ככול שעולה הגיל, עולה הסיכון לירידה בספי השמיעה, חדות השמיעה והיכולת העיבוד וסינון המידע וזיכרון השמיעה. כתוצאה משינויים אלה נפגעת היכולת להבין דיבור. במיוחד כאשר קיים צורך להבדיל בין דיבור לבין רעש רקע מתחרה. למרות עובדות אלה ולעתים אפילו בגללן, מיעטו להציע למבוגרים הסובלים מליקוי שמיעה חמור, השתלת שתל שבלול.
שתל שבלול, קוכליארי הוא אביזר אלקטרוני מושתל המאפשר שיקום שמיעה בחולים עם ליקוי שמיעה תחושתי עצבי חמור עד עמוק. בשונה ממכשיר שמיעה שמגביר את המידע בשמיעה, שתל השבלול עוקף את החלקים הפגועים באוזן הפנימית ומגרה ישירות את עצב השמיעה. זהו הפתרון המיטבי כיום לאנשים הסובלים מליקוי שמיעה תחושתי עצבי.
עד כה היה חשש כי אצל זקנים, השתלת שתל עלולה להיות פחות יעילה ולהוביל לסיבוכים נוספים (היה חשש מפני החמרה בהפרעות שיווי משקל ויציבה השכיחות בגילאים אלה). אולם, מחקר ישראלי חדש הראה כי יעילות השתל בקרב זקנים דומה ליעילות בקרב צעירים וללא שיעור סיבוכים שונה.
המחקר בדק את כל החולים בגילאים 60 ומעלה שעברו השתלת שתל שבלול (טווח גילאים 61-80) ב-11 השנים האחרונות. והראה שתוצאות מבחני תפיסת הדיבור היו טובות באופן משמעותי מאשר אלו שהיו לפני ההשתלה. כמו כן, לא נמצא מתאם בין הגיל בעת ההשתלה לבין תוצאות מבחני תפיסת הדיבור (כלומר הגיל לא השפיע), כשמושתלים מעל לגיל 70 השיגו תוצאות הבנת דיבור דומות למושתלים מתחת לגיל 70.
מבחינת תופעות הלוואי, תסמינים של סחרחורת הופיעו לזמן קצר בחמישה מטופלים. כל המטופלים טופלו והתסמינים חלפו תוך עד חודשיים ממועד ההשתלה. כך גם, כל תסמין אחר שהופיע.
המטופלים נבדקו להערכת שינויים באיכות החיים והתוצאות הראו שיפור בכל תחומי איכות החיים לאחר ההשתלה, כאשר השיפור הניכר ביותר היה בסולם הבריאות הכללית. אצל מבוגרים נשמרו התוצאות הטובות לאורך שנים ובמקרים מסויימים אף השתפרו.
מרבית המושתלים במחקר היו בעלי שארית שמיעה משמעותית במועד ההשתלה שלא נעלמה לגמרי. עובדה זו תומכת בהערכה כי הירידה הניכרת ביכולת הבנת הדיבור מעבר לסף שמיעה נתון, האופיינית לקשישים, מביאה להרחבת הקריטריונים להשתלת שתל שבלול בקבוצת גיל זו. כלומר, טיפול באמצעות השתלת שתל שבלול יכולה לתרום גם במצב שבו סף השמיעה עדיין קיים.
תוצאות המחקר הנוכחי מפחיתות את מרבית החששות בנוגע להשתלת שתל שבלול במבוגרים. לא נצפו סיבוכים משמעותיים אחרי ניתוח, והפרעות בשיווי המשקל לאחר ההשתלה לא היו שכיחות או חמורות כפי שניתן היה לצפות. כמו כן, למרות תקופה ארוכה של לקות שמיעה משמעותית בקרב קבוצת המחקר, תוצאות מבחני הבנת הדיבור בשקט ובתנאי רעש רקע השתפרו משמעותית לאחר השתלת שתל השבלול.
מרבית המושתלים הקשישים הצליחו להשיג יכולת שימוש בטלפון, החשובה לתקשורת היומיומית. בנוסף, השיפור ביכולת הבנת הדיבור בתנאי רעש רקע לאחר ההשתלה הביא לשיפור בתפיסה העצמית של איכות החיים של המושתלים.

פורסם באתר "Doctors"
כולסטאטומה היא החמורה מבין מחלות האוזן התיכונה הדלקתיות ומתאפיינת בהפרשה זיהומית מהאוזן ובירידה באיכות השמיעה. כיצד מטפלים בה? מדוע חיוני לבצע ניתוח?
כולסטאטומה היא החמורה מבין מחלות האוזן התיכונה הדלקתיות הכרוניות. המחלה נמצאת על רצף מחלות הכולל דלקת אוזן חריפה חוזרת, דלקת אוזן נסיובית כרונית, נקב בעור התוף ושקיעת עור התוף. המכנה המשותף לחולים במחלות אלה הוא נטייתם הפיזיולוגית הלא תקינה לאיוורור לקוי של חלל האוזן התיכונה.
כאשר מתפתחת שקיעה של עור התוף והיא אינה חולפת (באופן ספונטני או בעזרת החדרת צינוריות איוורור), מצטבר עור מקולף בשקעים שנוצרים בעור התוף – ומזדהם. זיהום זה מאיץ את צמיחתו של עור לא תקין פנימה, לעומק האוזן התיכונה, ולחללי האוויר הנמצאים בסביבתה, הקרואים 'חללי האוויר של עצם המסטואיד'. קיים סוג נוסף של כולסטאטומה, הנפוץ על פי רוב בילדים, סוג המתפתח ללא קשר לשקיעת עור התוף, וקרוי כולסטאטומה מולדת ('קונגניטלית') או ראשונית. מרגע שהתפתחה כולסטאטומה, מהלכה דומה – ללא קשר למקור התפתחותה.
כיצד מתבטאת מחלת הכולסטאטומה?
בשלביה הראשונים, המחלה מתבטאת בהפרשה זיהומית מהאוזן ובירידת שמיעה – ביחד או לחוד. לעתים, נראה כאילו ישנו נקב פשוט למדי בעור התוף. בהדרגה, מתקדם ההרס ונפגעים עצמימי השמע, מעטפת העצם של עצב הפנים ולוחות העצם המפרידים את האוזן התיכונה מהאוזן הפנימית ומהחלל התוך גולגלתי. כתוצאה מכך, עלול להיפגע תפקודם של עצב הפנים, השבלול של האוזן הפנימית, וכן מנגנון שיווי המשקל של האוזן הפנימית. הזיהום עלול לחדור לחלל התוך גולגולתי וליצור סיבוכים מסכני חיים, כמו דלקת קרום המוח.
כיצד מטפלים במחלה?
כולסטאטומה היא מחלה עקשנית. הטיפול בה ניתוחי, מכיוון שיש להסירה באופן ישיר, ואין טיפול שאינו ניתוחי. כמו כן, נטיית המחלה לחזור גבוהה מאוד, הן מכיוון שישנה אפשרות שצבר זעיר של תאי עור נותר נסתר באחד מתאי האוויר שבעצם, והן מכיון שהיא עלולה להתפתח מחדש, עקב נטיית החולה לפתח שקיעת עור תוף. לכן, בחלק גדול של המקרים, משמעותו של הטיפול הניתוחי היא יותר מאשר ניתוח אחד.
מהי האוכלוסייה המועדת יותר ללקות בכולסטאטומה? מי נמצא בקבוצת סיכון ללקות במחלה?
כולסטאטומה שכיחה במיוחד אצל אנשים עם רקע של מחלות אוזן תיכונה, למשל מטופלים שסבלו בעבר מדלקת אוזן חריפה חוזרת או מדלקת אוזן נסיובית. אולם מרבית האנשים שלקו במחלות אלו בילדותם לא יפתחו כולסטאטומה ורבים אחרים יפתחו כולסטאטומה, מבלי שסבלו ממחלת אוזן בילדות.
כיצד מאבחנים את הכולסטאטאומה?
אבחון המחלה נעשה בבדיקת רופא א.א.ג בעזרת מיקרוסקופ לבדיקת אוזניים. מידת התפשטות המחלה נקבעת בעזרת הדמיית C.T. הסימנים האופיינים לכולסטאטומה הם הפרשה מהאוזן, ירידת שמיעה ולעתים סחרחורת או טינטון. עם זאת, יש לזכור כי בשלביה הראשונים של המחלה, אפילו כאשר המחלה מפושטת למדי, כולסטאטומה יכולה שלא לתת כל סימן חולני, או לתת סימן חולני מזערי בלבד. במקרים אלה, נדרשת הדמיית MRI.
כיצד מטפלים בכולסטאטומה על ידי ניתוח?
מטרות הטיפול בכולסטאטומה הן להשיג, בעזרת מספר ניתוחים קטן ככל האפשר (לפי סדר החשיבות): אוזן נקיה מכולסטאטומה ונקייה מזיהום ובטוחה מבחינה רפואית כללית, אוזן יבשה ונוחה ושמיעה טובה ככל האפשר – על ידי שיקום כירורגי או טכנולוגי, או שילוב ביניהם.
איזה סוגים של ניתוחים קיימים לטיפול במחלה?
במקרים בהם הכולסטאטומה קטנה ומוגבלת לחלל האוזן התיכונה ולסביבתה הקרובה בלבד, ניתן להסתפק בניתוח בגישה זעיר פולשנית, בעזרת אנדוסקופ. בסיומו, יש לשקם את עור התוף, בפעולה הקרויה טימפנופלסטיקה. כאשר המחלה מפושטת יותר, כפי שקורה במרבית המקרים, ופולשת לא רק אל האוזן התיכונה ואל החללים הסמוכים לה ביותר – אלא גם למערכת חללי האוויר של עצם המסטואיד – יש לבצע ניתוח נרחב יותר, הקרוי מסטואידקטומיה שבסיומו מתבצע שיקום עור התוף (טימפנופלסטיקה).
קיימים שני סוגים של ניתוחי מסטואידקטומיה, המבוצעים לצורך טיפול בכולסטאטומה: ניתוח שמרני יותר וניתוח פחות שמרני. הניתוח השמרני, Canal wall up mastoidectomy with tympanoplasty , הינו הניתוח המועדף, שכן שומרים בו על המבנה האנטומי של מערכת האוזן התיכונה – מסטואיד – אוזן חיצונית, ובמיוחד על הקירות המפרידים ביניהם. לאחר שמסלקים את המחלה, משחזרים את עור התוף (עם או בלי שיקום עצמות השמע). לאחר ניתוח זה, קל יותר להגיע לאוזן יבשה ונוחה וקל יותר להשיג שיקום שמיעה, הן כירורגי והן טכנולוגי.
ככלל, ניתוח זה אינו מבוצע, במידה והמחלה כבר הרסה חלקים ניכרים מהקיר שבין האוזן התיכונה והמסטואיד, או שהמחלה כל כך חודרנית, שלא ניתן לסלקה, תוך שמירה על הקיר המפריד בין האוזן התיכונה למסטואיד. במקרים אלה יש לבצע Canal wall down mastoidectomy with meatoplasty, הקרוי גם Radical mastoidectomy. בניתוח זה, האוזן התיכונה, המסטואיד ותעלת האוזן החיצונית, מאוחדים לחלל משותף – ופתח התעלה החיצונית מורחב (להרחבה זו של פתח תעלת האוזן החיצונית קוראים meatoplasty).
הסיכוי להגיע לאוזן יבשה לאחר Radical mastoidectomy נמוך, והמצב של האוזן לאחר ניתוח זה הוא מצב מאוד לא נוח. לכן, יש לעשות כל מאמץ להימנע ממנו, או לשקם אחריו את מבנה האוזן התיכונה והחיצונית, באופן כזה שיושג בסיום הניתוח מבנה אנטומי הדומה מאוד לזה המושג בסיומו של הניתוח השמרני. כלומר, במידה וסילוק המחלה דורש ביצוע Radical mastoidectomy, בסיומה של הפעולה בונים מחדש תעלת אוזן חיצונית, חוסמים את החלל של המסטואיד, בונים מחדש את תעלת האוזן החיצונית ומשחזרים את עור התוף.
מה עושים במקרה של כולסטאטומה חוזרת?
מכיוון שכולסטאטומה נוטה לחזור, אם עקב יצירה מחודשת שלה לאחר סילוק מלא, או מכיוון שנותר צבר תאי עור נסתר באחד מתאי המסטואיד, אשר במשך השנים גדל ומגלה את עצמו, יש לבצע לאחר ניתוחי כולסטאטומה מעקב קפדני במרפאה בעזרת מיקרוסקופ, ויש לבצע במקביל מעקב בעזרת בדיקות MRI עוקבות. במידה ומתגלה כולסטאטומה חוזרת, יש לבצע ניתוח לסילוקה בטרם תגדל ותזדהם, ובטרם החולה ייחשף שוב לסיכוני המחלה.

פורסם באתר "Ynet"
כשילד אינו מגיב לרעשים חזקים או מפגין עיכוב בהתפתחות השפה, הדבר עלול להעיד על ליקוי שמיעה. אך יש גם סימנים פחות מוכרים, כמו דלקת קרום המוח או סיבוכים בלידה.
רופאה מומחית מסבירה מה הם סימני האזהרה שכדאי להכיר.
אחד עד שלושה מכל אלף תינוקות נולדים עם ליקוי שמיעה משמעותי שיפריע להתפתחות השפה או ימנע אותה לחלוטין. במהלך שנות הילדות מתווספים לכך ליקויי שמיעה נרכשים בדרגות חומרה שונות. כל תינוק שנולד היום בישראל עובר הערכה שמיעתית במחלקת יילודים מיד לאחר הלידה, על ידי קלינאיות תקשורת ממחלקת אף אוזן וגרון. כל תינוק שקיים אצלו חשד לליקוי שמיעה מופנה להמשך בירור יסודי. גם אם התינוק השתחרר מבית החולים ועבר את בדיקת השמיעה הראשונית בהצלחה, הוא עלול לפתח בהמשך הדרך ליקוי שמיעה, לעתים קשה יותר. ליקוי שמיעה עלול להפריע להתפתחות התקינה של הילד, לכן חשוב לשים לב לסימנים מחשידים ולאבחן זאת בזמן, כדי להתאים לילד את הטיפול הנכון ולמנוע פערים התפתחותיים.
כיצד פועל מנגנון השמיעה?
ליקוי שמיעה מוגדר כמצב שבו סף השמיעה אינו תקין ולא ניתן לשמוע צלילים שאותם אמור לשמוע אדם בעל שמיעה תקינה. כדי להבין את סוגי ליקויי השמיעה השונים, חשוב קודם להבין כיצד עובד מנגנון השמיעה:
הצליל מגיע אל האוזן החיצונית המורכבת מאפרכסת ותעלת השמע החיצונית. תוך הגברה מזערית, גל הקול עובר אל עור התוף ומניע אותו, את עצמות השמע המחוברות אליו ואת שבלול האוזן הפנימית המחובר אל העצם האחרונה בשרשרת (ארכובה או STAPES באנגלית).
המבנה המיוחד הנמצא בשבלול, כמעין מכל המכיל נוזל הדומה למים, מתמיר את האותות המכניים של הקול לאותות חשמליים. האותות החשמליים, שהם תרגום של האות הקולי, מועברים דרך עצב השמיעה למרכז השמיעה של המוח.
בעת מעבר גל הקול מהאוויר, שבו הוא נע בקלות, לסביבה הנוזלית של השבלול שבה קשה לו יותר לנוע, חלק ניכר מהאנרגיה שלו הולך לאיבוד. כדי לשמר את עוצמתו בטרם יגיע אל השבלול הוא מוגבר משמעותית וכך הפסד האנרגיה הצפוי הופך זניח. התנאים ההכרחיים להגברה באוזן התיכונה הם קיום שרשרת עצמות שמע שלמה וניידת, עור תוף שלם ואוזן תיכונה מאווררת – כלומר מלאה בגז ולא בנוזל.
ליקוי במבנה או בתפקוד האוזן החיצונית, האוזן התיכונה, האוזן הפנימית, עצב השמיעה או מרכז השמיעה במוח יגרום לליקוי שמיעה – וחומרת הפגם או הפגמים עומדים ביחס ישיר לחומרת ליקוי השמיעה.
שימו לב לסימני האזהרה
גורמי סיכון לפיתוח ליקוי שמיעה כוללים:
* ליקוי שמיעה משפחתי
* ילד שנולד להורים שהם קרובי משפחה
* חשד של ההורים או גורם מטפל שהתינוק או הילד אינו מגיב לצלילים כפי שהיה מצופה להגיב
* בעיות מורכבות סביב הלידה וכאלו שהובילו לשהייה במחלקה לטיפול נמרץ יילודים
* חבלות ראש משמעותיות
* פגמים מולדים
* מתן אנטיביוטיקה הידועה כפוגעת בשמיעה
* אירוע של דלקת קרום המוח חיידקית
* הפרעה או איטיות בהתפתחות שפה
* מחלות אוזניים, כולל דלקת אוזן נסיובית (נוזלים באוזניים)
תינוק שאינו מגיב לרעשים חזקים, ילד שלא מגיב כשקוראים לו וילד שמתקשה להתבטא מילולית – כל אלו אמורים להדליק נורית אזהרה.
אם ההורים או כל גורם אחר המטפל בילד חושד שקיים ליקוי שמיעה אצל התינוק או הילד, יש לקחת אותו לרופא אף אוזן גרון לבדיקה מקיפה ולקבל ממנו הפניה לקלינאית תקשורת לצורך הערכה שמיעתית ומעקב.
סוג הבדיקות שיש לבצע נקבע על ידי קלינאית התקשורת ומשתנה לפי גיל הילד. בדיקות ההערכה השמיעתית חייבות לכלול בדיקת שמיעה התנהגותית (קרויה גם "אודיומטריה") או בדיקת ברה (ABR או BERA), התלויה בגיל הילד, במידת התפתחותו וביכולתו לספק תגובות מהימנות.
במקרים של ירידה קלה עד בינונית בשמיעה חשוב להתאים מכשירי שמיעה בהקדם האפשרי כדי למנוע עיכוב בהתפתחות. במקרים של ירידה חמורה יותר בשמיעה ניתן לבצע השתלה של שתל קוכליארי שיאפשר לו לשמוע כמעט כמו ילד רגיל.
חשוב להבין שליקוי שמיעה שאינו מטופל מפריע או אף מונע התפתחות שפה ודיבור, לכן יש לטפל בבעיה מיד וללא עיכוב, בפרט כשמדובר בתינוקות קטנים בחודשים הראשונים לחייהם.
מכשיר שמיעה מושתל המיועד לאנשים הסובלים מליקוי שמיעה תחושתי עצבי או מעורב בדרגה בינונית עד חמורה, כאשר מכשיר שמיעה רגיל אינו מועיל או לא ניתן להשתמש בו מסיבות רפואיות.
ישנם מצבים בהם לא ניתן להשתמש במכשיר רגיל עקב תגובה עורית למכשיר או אי נוחות של המטופל. ישנם מטופלים הבוחרים שלא להשתמש במכשיר רגיל מסיבות אסטטיות.
מערכת Cochlear Carina היא פתרון שמיעה בהשתלה מלאה, אשר אינו כולל שום מכשיר חיצוני. כל הטכנולוגיה חבויה מתחת-לעור, כך שהיא 100% בלתי-נראית .
שמיעה טובה כל היממה, כולל בשינה , בניגוד למכשירי שמיעה רגילים אותם מסירים לקראת השינה
מניעת תופעת הפידבק (שריקות ורעשים צורמים הנובעים מהעברת קול במכשיר שמיעה דרך האוזן החיצונית).
בזכות העובדה שהמכשיר נמצא כולו בתוך הגוף ואין לו חלקים חיצוניים, מקנה מכשיר קרינה שמיעה טובה כל היממה, בעת מקלחת, שחיה בבריכה או בים- בניגוד למכשירי שמיעה רגילים אותם אין לחשוף למים ובנוסף מסירים אותם לפני השינה. מבחינה שמיעתית נהנה המשתמש מכל יתרונות מכשירי השמיעה הרגילים ואינו סובל מתופעות הפידבק.
מערכת Carina היא מהמערכות החזקות ביותר בעולם מבין שתלי האוזן-תיכונה, והביצועים שלה דומים לאלו של מכשירי השמיעה הרגילים (מבלי לגרום לפידבק), בסביבות רועשות ושקטות גם יחד.
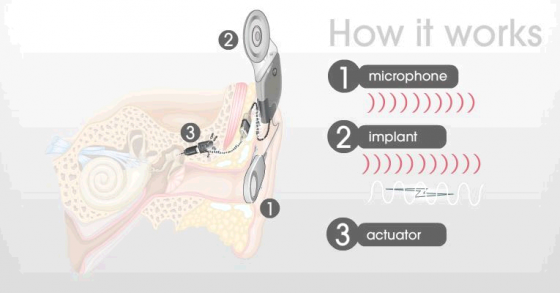
המיקרופון המושתל במלואו (Totally Implantable Microphone- בקיצור TIM- בציור הסכמטי המצורף "1" ) לוכד את הקול מבעד לעור ושולח אותו למעבד הפנימי (בציור הסכמטי המצורף "2").
הקול מותמר לאות חשמלי ומועבר אל מערכת ה Fixed MicroDrive™ ( בציור הסכמטי המצורף "3" ), שהיא הכוח המניע של השתל.
המתנד של ה- MicroDrive (בציור הסכמטי המצורף "3") מחובר לעצמות השמע הזעירות שבאוזן וממיר את האותות החשמליים לתנודות מכניות המניעות את עצמות השמע הזעירות שבאוזן.
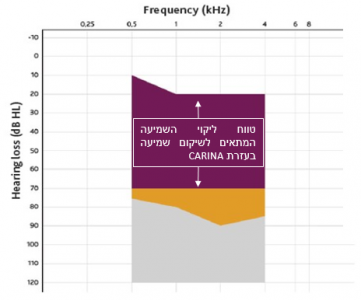
ליקוי שמיעה תחושתי עיצבי בינוני-חמור
1. הניתוח הינו ניתוח אוזן סטנדרטי ונמשך בין שעה וחצי לשעתיים וחצי.
2. הניתוח מבוצע בהרדמה כללית באשפוז ללילה אחד.
3. לאחר תהליך ההחלמה, הנמשך בדרך כלל מספר שבועות, מופעל השתל.
Recent Comments