
פורסם באתר מעריב on-line, מדור בריאות, בתאריך 26.06.2023
יום הפירסינג הבינלאומי, הוא יום חג אופנתי במיוחד. בכל שנה ושנה, אנו עדים שאופנת הפירסינג מתפתחת וצומחת ורבים אוהבים לקשט את גופם באותם אקססוריז מיוחדים ויפים. גם מצד מעצבים ומעצבות רבים, הדרישה והביקוש לתכשיטים שמהותם לעטר את אזורי האוזניים והפנים הכה עדינים – פתחו צוהר למגוון רחב של רעיונות חדשים ולרצון להעשיר את הקו האופנתי.
ניקוב איברי גוף שונים במטרה להרכיב ולענוד בהם פירסינג הוא מנהג המוכר משחר האנושות. בעשורים האחרונים, המנהג רווח בעיקר בקרב בני נוער וצעירים, כצורך לביטוי אישי ואמירה אופנתית. האוזן בכללותה וחלל הפה – הלשון, השפתיים ואף הלחיים, הם האזורים הנפוצים לביצוע פירסינג. ללא קשר לסוג התכשיט, החומר ממנו עשוי ומיקומו, חשוב לדעת שלמנהג זה יתכנו סיבוכים רפואיים כלליים ומקומיים ובשנים האחרונות, אנו עדים ליותר ויותר מקרים כאלו, עד כדי כך שבתי החולים מקבלים מדי שבוע מטופלים שחטפו זיהומים והתאשפזו לקבלת טיפול מלא.
טרנד הפירסינג באוזניים, בחלל הפה ובאזורי הפנים, נמצא בעלייה מתמדת בארץ ובעולם. אם בעבר הטרנד האופנתי היה קלאסי יותר ומאופיין בחור עגילים יחיד לכל אוזן ובעיקר אפיין את המגדר הנשי, בשנים האחרונות אנו עדים למגמה חוצת מגדר ולכך שכמות העגילים בכל אוזן ובכלל בפנים אינה אחידה ואינה תחת הגדרה אופנתית כזו או אחרת – אלא בהתאם לטעם אישי הייחודי.
קיימות כיום מס' שיטות לניקוב חורים: מחט, קליפס ואקדח. לא משנה באיזו שיטה בוחרים, חשוב לוודא שהפעולה תעשה באופן הסטרילי ביותר שניתן. בחירור וניקוב אזורי הפנים, ההחלמה לא תמיד פשוטה – לדוגמא בניקוב אוזניים, החלמה מלאה של הסחוסים יכולה להמשך בין שלושה חודשים ועד שנה.
איך נזהרים ונשמרים מהתפתחות זיהומים?
בניקוב אוזניים, זמן ההחלמה הוא כפועל יוצא של מבנה האפרכסת הייחודי, אזור רגיש הנוטה לזיהומים. פרופ' אופיר הנדזל, מומחה לכירורגית האוזן ושיקום השמיעה בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, משתף שבאופן תמידי מאושפזים מטופלים במחלקת אף-אוזן-גרון בגלל זיהום שהתפתח בעקבות פירסינג, כאשר האזור הבעייתי יותר הינו הסחוס, במעלה האוזן.
פרופ' הנדזל מסביר: "לעומת תנוך האוזן, המורכב מרקמת חיבור ושומן, הסחוס הינו מיוחד מכיוון שהוא מורכב מרקמה אלסטית, עם חילוף חומרים איטי ואספקת דם שמגיעה מציפוי האוזן ולא מחלקה הפנימי של האוזן. עקב כך, במידה והמקום מזדהם, הזיהום עלול להסתבך ועלולים להיווצר כיסי מוגלה, שלא פשוט להתמודד איתם ומקרים כאלו, מצריכים מתן אנטיביוטיקה תוך ורידית, שנעשית באשפוז בבית חולים. סיבוכים נוספים שיצריכו טיפול באשפוז הם ביצוע פעולות מקומיות של ניקוז הסחוס ופינוי סחוס שמת וזאת על ידי ניתוח. כנאמר, אזור הסחוסים עשוי מרקמה אלסטית שבנויה באופן מאוד מסוים ולכן קשה לשחזר אותה. מכאן, שעלול להיווצר נזק בלתי הפיך לצורת האוזן".
פרופ' הנדזל מדגיש שהוא אינו מתנגד לפירסינג באוזניים באופן עקרוני, אך ממליץ בחום למי שבוחרים ובוחרות כן לעשות פירסינג, לשים לב היטב שהכל נעשה תחת רמה גבוהה של סטריליזציה. עוד הוא מדגיש, שבמידה ומבחינים בתחילתו של זיהום, חייבים לטפל באופן מיידי ולא להמהמה, כי בזיהום התחלתי ניתן לטפל באנטיביוטיקה ואם מתמהמהים הזיהום עלול להסתבך ולהפוך למשמעותי הרבה יותר. גם במקרה של טיפול מוצלח, עדיין יכול להיווצר עיוות באפרכסת האוזן, שישאיר פגם אסתטי".
בנוסף לזיהום, ייתכנו בעיות אחרות עם סימפטומים הדומים לאלו של זיהום כגון תגובה אלרגית לניקל או למשחה אנטיביוטית, מוסיף פרופ' הנדזל וגם ממליץ, "בכל מקרה של אודם או חשד לזיהום, מומלץ להוציא את העגיל ולגשת מיידית לרופא". על הערנות לטיב אזור הפירסינג כדאי לשמור במשך תוקפה ארוכה לאחר הניקוב, כי גם טראומה מקומית כמו נפילה, מכה, או משיכה של קסדה יכולה ליצור זיהום על כל ההשלכות שלו.
ומה בפה?
כפי שהוסבר עד כה בהקשר של ניקוב אוזניים, הסיבוך הבריאותי השכיח ביותר גם בפירסינג שבחלל הפה ואזורי הפנים, הוא זיהום באזור הניקוב, אם כתוצאה מכך שהפרוצדורה בוצעה בתנאים לא סטריליים או עקב המשך טיפול לא נכון באזור, מסבירה ד"ר איילת זלוטוגורסקי-הורביץ, מומחית לרפואת הפה בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון. בשני המצבים הללו, חיידקים המצויים בפה עלולים לחדור דרך הפצע אל זרם הדם ולהתפשט לכל הגוף. לעיתים נדירות, ובעיקר באנשים עם מחלות רקע מסויימות, למשל, בעלי מומי לב מולדים או מערכת חיסון מוחלשת, לזיהומים אלו עלולות להיות השלכות קשות עד לכדי סכנת חיים. סיבוכים נוספים שעלולים להופיע מיד עם ביצוע הפירסינג הם כאב, נפיחות, דימום משמעותי או קרע של הרקמה. בתקופה שמיד לאחר התקנת הפירסינג, תיתכן גם עליה בקצב הפרשת הרוק בפה, עד כדי זליגה לא רצונית מחלל הפה החוצה. התופעה הזו חולפת לרוב כעבור מספר שבועות.
הפרעות לתפקוד, למשל בפעולות של לעיסה, בליעה ודיבור, עלולות להופיע אף הן בעיקר כשהפירסינג ממוקם בלשון. קיים גם סיכון אפשרי של בליעה או חמור מכך, שאיפה של התכשיט או אחד מחלקיו, במקרה שהוא משתחרר.
בעיה שכיחה נוספת שעלולה לקרות בעקבות ענידת פירסינג, היא פגיעה מקומית ברקמות הרכות והקשות הסמוכות לתכשיט. במחקר מסוג סקירה שיטתית ומטה-אנליזה שפורסם ב-2022 נמצא כי לשליש מבעלי פירסינג בחלל הפה יש נסיגת חניכיים וכי הם בסיכון הגבוה פי 7 לכך, בהשוואה לאוכלוסייה דומה ללא פירסינג. בנוסף, נמצאה שכיחות גבוהה של נזקים לשיניים, הופעת סדקים, שברים ושחיקה של חומר השן. הפגיעות נובעות בעיקר מנשיכה חוזרת של התכשיט הנוקשה או כתוצאה מחיכוך או חבטה חוזרת שלו כנגד השיניים הסמוכות. גם הרקמה הרכה סביב התכשיט או הסמוכה לו עלולה להיפצע, מהחיכוך החוזר.
חשוב לזכור שבטרם ביצוע פירסינג בחלל הפה, כדאי מאוד להתייעץ עם רופא/ת השיניים, בכדי להכיר ולהבין אילו סיבוכים עלולים לנבוע מכך. בנוסף, חשוב מאוד להיות במעקב במרפאת השיניים גם לאחר ביצוע הפירסינג וזאת בכדי לאתר סיבוכים, מוקדם ככל הניתן ועל מנת לקבל הנחיות כיצד לשמור על היגיינת התכשיט וסביבתו, שכן מחקרים מראים שרובד חיידקי ואבנית נוטים להצטבר עליהם ולהוות מקור לזיהומים.

פורסם באתר mYnet, מדור בריאות, בתאריך 21.05.2023
יותר מ-25 שנה סבל אריאל אריכא מראש העין מאסתמה חמורה ופוליפים שחסמו לו את האף ואת חוש הריח. לאחרונה הוא קיבל תרופה ביולוגית חדשה שמאפשרת לו לראשונה לנשום ולרווחה ולהנות מהאוכל
אריאל אריכא, תושב ראש העין, סבל במשך יותר מ-25 שנה מאסתמה חמורה ופוליפים שחסמו לו את האף ואת חוש הריח – ואיתו גם את הטעם של מרבית סוגי המזון.
אחרי אינספור ביקורים אצל רופאים ושלושה ניתוחים, הוא קיבל תרופה ביולוגית חדשה שהעלימה את הפוליפים ואת האסתמה, ומאפשרת לו לראשונה זה שנים לנשום לרווחה וליהנות מהאוכל.
"אני אוהב לנתח, אבל אותך אני לא אנתח". זו היתה התשובה שקיבל אריאל אריכא מהרופא שלו, וסימנה את הרגע שבו יותר מ-25 שנים של סבל החלו לבוא לקיצן.
אריכא, תושב ראש העין בן 55, אב לשלושה וצלם אירועים במקצועו, התמודד מאז שנות ה-90 עם שילוב של אסתמה חמורה ופוליפים שחסמו לו לחלוטין את האף וגרמו לו לאבד את חוש הריח, ואיתו גם את היכולת להרגיש את הטעם של מרבית סוגי המזון.
"אגס או תפוח. אורז או פתיתים. לא היתה לי דרך להבדיל", הוא מספר. במשך אותן שנים, אריכא נאלץ לעבור שלושה ניתוחים לסילוק הפוליפים מהאף, אך הם חזרו שוב ושוב. השינוי החל כאשר הרופא שלו, ד"ר אריאל מרגוליס, מומחה לניתוחים אנדוסקופיים של האף, סינוסים ובסיס הגולגולת בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון בבית החולים אסותא רמת החייל, הפנה אותו לקבל תרופה ביולוגית חדשה שאפשרה לו, בתוך חודשים ספורים, לחזור לנשום כרגיל.
נזאל פוליפוזיס, שנקראת גם סינוסיטיס כרונית עם פוליפים, היא דלקת כרונית של מערות הפנים שגורמת להיווצרות בליטות בריריות האף, אשר הולכות וגדלות ויוצרות מבנים בלוטיים שנקראים פוליפים, מסביר ד"ר מרגוליס.
"אצלי, כאשר הייתי מרים את קצה האף למעלה, אפשר היה ממש לראות את הבליטות", אומר אריכא. אריכא מספר שבתור ילד הוא סבל מקוצר נשימה, אולם הבעיות חלפו בגיל ההתבגרות. ואז, במהלך הטירונות, הוא סבל משני התקפי אסתמה חמורים שגרמו להורדת הפרופיל שלו.
"ומאז, במשך שנים, היו לי רק שניים-שלושה התקפים בעקבות מאמצים פיזיים משמעותיים. עד גיל 27. בדיוק קניתי אופניים ורכבתי עליהם. פתאום אני מרגיש שאין לי אוויר. הריאות פשוט בוערות", הוא מספר. בהתחלה, הוא אומר, הוא ניסה טיפולים אלטרנטיביים שונים, אך הם לא הועילו. אחרי שנה, הוא הגיע לרופא ריאות. "הוא נתן לי טיפול קונבנציונלי לאסתמה, ושלח אותי לניתוח להסרת הפוליפים".
בתחילת 1998, הגיע אריכא לניתוח הראשון. "את הניתוח מבצעים בהרדמה מקומית והוא מאוד לא פשוט, אחריו יש שבוע של החלמה", הוא נזכר.
בשנים הראשונות, הניתוח עזר. אולם אחרי שנתיים-שלוש, הפוליפים חזרו. "מכיוון שהניתוח הראשון הותיר בי טראומה לא מיהרתי לחזור עליו". הזמן חלף, והצרות נמשכו. "בסוף נשברתי. חזרתי לרופאה, ששלחה אותי לאחד הרופאים הטובים בארץ. 'אם זה יחזור – אני אקח את זה כעלבון אישי'. כך הוא אמר לי. הניתוח אכן היה קל יותר עם החלמה של פחות מיום. ואני זוכר שאחרי הניתוח השני חזר לי חוש הריח. אבל אחרי שלוש שנים, התופעות חוזרות".
לאורך כל אותן שנים, אריכא מספר, הוא גם סבל מאסתמה קשה ולא בשליטה. "אני משתמש כל הזמן במשאפים. במרחיבי סימפונות. רופא המשפחה שלי כבר היה מכיר אותי ויודע מה לרשום כשהייתי מתקשר אליו". בשל האסתמה הקשה, אריכא מספר שהוא היה נדרש להיעזר בטיפול סיסטמי בסטרואידים, שניתן בכדורים ושיכולות להיות לו תופעות לוואי לא קלות.
"יתרון אחד של הסטרואידים היה שלפחות היה חוזר לי חוש הריח לזמן מה. לכן היו תקופות שהייתי מנסה לדחות את הטיפול בסטרואידים כדי לתזמן אותו לקראת חג הפסח, שאוכל ליהנות ממאכלי החג".

אריאל אריכא (צילום: עצמי)
לניתוח השלישי הגיע אריכא בשנת 2014. "שוב לא מיהרתי לחזור לניתוח. נשברתי אחרי שהופיע לי טינטון באוזן אחת ופגיעה בשמיעה באוזן שנייה בעקבות הלחץ של הפוליפים על האוזניים". הפעם זה היה ניתוח ארוך במיוחד. "3.5 שעות. אני מתעורר אחריו וכלום – אין חוש ריח".
אריכא אומר שהמנתח הבטיח לו שאחרי שהנפיחות תרד חוש הריח ישוב. "אבל לא. הזמן עובר ואני לא מריח כלום. אחרי שנה אני חוזר לרופאה. היא שולחת אותי לצילום ובצילום רואים שכל מערות האף מלאות. כאילו לא נותחתי בכלל שנה קודם".
"התייאשתי. אמרתי זה מה יש. ככה נגזר עליי לחיות", מוסיף אריכא. "וככה, במשך ארבע שנים אני חי עם הפוליפים. לחצים על גלגל העין. האוזניים כל הזמן פקוקות. ברמה כזו שכשאני שוכב לישון אני שומע את הדופק שלי כל כך חזק שזה מעיר אותי". בסוף 2020 אריכא נשבר וחוזר לרופאה שלו. "הפעם ביקשתי רופא אחר. הקודם ניתח אותי פעמיים וזה לא עזר, אז היא שלחה אותי לד"ר מרגוליס".
ד"ר מרגוליס מספר כי נזאל פוליפוזיס היא מחלה נפוצה. אצל חלק מהחולים, כמו במקרה של אריכא, הפוליפים מופיעים יחד עם אסתמה ועם אלרגיה לאספירין. "עבור קבוצה זו, עד לא מזמן אפשרות הטיפול היחידה היתה ניתוח", אומר הרופא. גם נזאל פוליפוזיס וגם אסתמה נוצרים ממקור משותף: תגובה דלקתית שנקראת דלקת מסוג 2. מדובר בדלקת, שנוצרת לא כתוצאה מכניסת חיידקים, נגיפים או חומרים זרים לגוף, אלא כתוצאה מתהליכים הנוצרים בגוף עצמו. דלקת מסוג 2 מאפיינת מצבים שונים בהם תגובה אלרגית כרונית במהלכה הבקרה על מערכת החיסון משתבשת, מסיבה שאינה ברורה לחלוטין. "בשנים האחרונות נכנסה לשימוש תרופה ביולוגית חדשה, שהיא בעצם נוגדן שפועל נגד חומרים שמעורבים באותה דלקת מסוג 2, שנקראים אינטרלוקינים", מסביר ד"ר מרגוליס.
"יש לי ניסיון עם עשרות חולים שקיבלו את התרופה. היא יעילה בטיפול בנזאל פוליפוזיס ויש לה פרופיל בטיחות גבוה", אומר הרופא. ואריכא מוסיף: "אני מקבל את התרופה, שניתנת בזריקה כל שבועיים, ובתוך חודשיים-שלושה אני חוזר להריח. התופעות של האסתמה ושל הפוליפים – הכל נעלם. הפסקתי לקחת סטרואידים. הפסקתי להשתמש במשאפים כמעט בכלל. ירדתי לפעם-פעמיים בחודש במקום פעם ביום", הוא מספר. "חזרתי לביקורת אצל ד"ר מרגוליס אחרי שנה ואחרי שנתיים, והוא בדק אותי וכל הפוליפים נעלמו. וגם חוש הריח – אולי לא חד כמו שהייתי צעיר, אבל אני מריח הכל. ולאוכל שוב יש טעם".

פורסם באתר מעריב ONLINE, מדור בריאות, בתאריך 31.05.2023
היום הבינלאומי ללא עישון, המצויין ברחבי העולם בכל שנה ב-31 במאי, נועד לעודד יממה שלמה של התנזרות מעישון טבק, בכדי להעצים את המודעות הציבורית להשפעות הבריאותיות השליליות של העישון, שגורמות למיליוני מקרי תחלואה ומוות, בקרב האוכלוסייה.
נזקי העישון ידועים כבר היטב ומזה שנים, והינם בעלי השפעה על מספר רב של מערכות בגוף, כאשר העיקרית שבהן היא מערכת הנשימה – חלל הפה, הלוע והריאות. קיימים למעלה מ-7,000 כימיקלים שונים הנפלטים מעשן הסיגריות, ביניהם: ניקוטין – חומר רעיל וממכר הידוע כגורם למומים מולדים, אמוניה – חומר רעיל לרקמות שמוסיפים לטבק בכדי להגביר את השפעת הניקוטין, חד תחמוצת הפחמן – תרכובת המתחרה עם החמצן על מקומו בהמוגלובין, דבר שמפחית את אחוזי החמצן המגיעים לרקמות, וציאניד – תרכובת כימית רעילה.
ד"ר איילת זלוטוגורסקי-הורביץ, מומחית לרפואת הפה מסבירה: "עישון טבק פוגע בבריאות הפה בהרבה מאוד היבטים. רקמות הפה הרכות (כמו החניכיים והרירית המצפה את פנים חלל הפה) והקשות (כמו שיניים ועצמות לסת) מושפעות לרעה מהחום הנפלט בעישון אך בעיקר מההשפעות הכימיות והמולקולריות של החומרים הנוצרים מתהליך שריפת הטבק ומשתחררים אל חלל הפה.
חלק מהחומרים מעודדים דלקת ובכך, מעלים משמעותית את הסיכון למחלת חניכיים מתקדמת (פריודונטיטיס) שעלולה להוביל לנסיגת חניכיים, לניידות שיניים ולאובדן שיניים מוקדם כמו גם להחמרה של מחלות כלליות כמו סוכרת. העישון גם מוביל לשינוי בהרכב החיידקי של הפה ולפגיעה בתהליכי ריפוי שעלולים מצידם להגדיל את הסיכוי לכישלון שתלים דנטליים.
רעלנים שונים המשתחררים בזמן עישון קשורים להופעת נגעים טרום ממאירים בחלל הפה ואף להתפתחות של סרטן הפה. מחקרים מראים שכ-75% ממקרי סרטן הפה בארה"ב, קשורים לעישון. זאת ועוד, לצרכני טבק, בעישון או בדרכים אחרות, יש עד פי 7 יותר סיכוי לפתח ממאירות באזור ראש-צוואר, בהשוואה לאלה שלא.
עישון עלול לפגוע בחלל הפה גם בדרכים נוספות – הכתמה חיצונית של שיניים, שינוי צבע הרקמות הרכות לחום (מלאנוזיס של מעשנים), יובש פה, מועדות רבה יותר לפטרת וריח פה רע (הליטוזיס)".
בשנים האחרונות, גובר השימוש בסיגריות אלקטרוניות, בעיקר בקרב צעירים ובני-נוער. הסיגריות האלקטרוניות משווקות כתחליף בטוח יותר לעישון טבק, אולם, חשוב לזכור שבתהליך האידוי של הנוזל הכימי משתחררים, נוסף לניקוטין, גם חומרים מסרטנים בעלי השלכות בריאותיות על חלל הפה ועל כלל הגוף.
תופעה נוספת המוכרת בקרב מעשנים היא הפגיעה בחוש הריח, משום שעשן הסיגריות מכיל כימיקלים ורעלניים המהווים רעל והרס עבור הריריות שבחלל האף. כאשר העשן בא במגע עם הרירית בתקרת חלל האף שבה נמצאים קולטני חוש הריח, נוצרת בצקת מקומית שמתנפחת ואז הקולטנים "טובעים" בתוך הבצקת והם אינם נגישים לקשור קשר עם מולקולות חוש הריח שהן מולקולות כימיות.
ד"ר אריאל מרגוליס, מומחה לניתוחים אנדוסקופיים של האף, הסינוסים ובסיס הגולגולת מסביר על רמת תפקודו של חוש הריח בקרב מעשנים: "אנו יודעים שהפגיעה בחוש הריח בקהל המעשנים הרחב היא עד כ- 25% מבין המעשנים וטווח הפגיעה הוא בין פגיעה קלה ועד לאובדן מלא של היכולת הבסיסית להריח. השכיחות של אובדן חוש הריח בקרב מעשנים הולכת ועולה עם הגיל, כאשר גברים סובלים מכך יותר מנשים. קיים גם הבדל משמעותי בפגיעה בחוש הריח בקרב מעשנים "כבדים", המעשנים יותר מחפיסת סיגריות אחת ביום, לעומת מעשנים "קלים", המעשנים פחות מחפיסת סיגריות ביום. מעבר לכך, בקרב מעשנים "כבדים" ישנה גם פגיעה בחוש הטעם, מה שלא מאופיין בקרב מעשנים "קלים"".
ד"ר מרגוליס מוסיף כי הפגיעה בחוש הריח היא הרבה יותר משמעותית ואף יותר ממושכת בקרב אנשים המעשנים למעלה מעשר שנים. "על בסיס מחקרים שנעשו, איננו יודעים תוך כמה זמן בדיוק חוש הריח חוזר ומשקם עצמו מרגע הפסקת העישון, אך אנו כן יודעים שמדובר במספר שבועות בודדים. לצערנו, אין טיפול ממוקד לפגיעה בחוש הריח, פרט להפסקת העישון", אומר ד"ר מרגוליס. "קיים טיפול באמצעות תרסיסי סטרואידים עבור הבצקות שנוצרו, אך ההמלצה הרווחת היא לתת לזמן לעשות את שלו".
ד"ר איילת זלוטוגורסקי-הורביץ היא מומחית לרפואת הפה, ביחידה לכירורגיית פה, לסתות ובלוטות הרוק בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון. ד"ר אריאל מרגוליס הוא מומחה לניתוחים אנדוסקופיים של האף, סינוסים ובסיס הגולגולת בא.ר.ם.

פורסם באתר 'מעריב ONLINE, במודר בריאות, בתאירך 23.05.2023
אלרגיה לחלב הינה תופעה שכיחה, הפוגעת באיכות החיים של הסובלים ממנה ועלולה לגרום לתופעות אלרגיות מסוכנות. איך מאבחנים את התופעה וכיצד מטפלים?
מיכל, נערה פעילה וחייכנית בת 16, עמלה במרץ רב עם חבריה לשבט הצופים בהכנת אירוע לחג השבועות. כחלק מאירועי החג, השבט שלה היה אחראי על הקמת יריד מאכלי חג חלביים – למכירה לתושבי האזור, כאיסוף תרומות למטרה קהילתית אליה התחייבו. מיכל במשך שנים, נמנעה מאכילת מוצרי חלב כי זה תמיד גרם לה לתחושות לא נעימות בפה. היא אף פעם לא הלינה על כך בפני חבריה ולא הקדישה לכך חשיבות רבה, פשוט נמנעה מצריכת מוצרי חלב. עם פתיחת היריד והכנת וסידור המאכלים הרבים למכירה, חבריה של מיכל טעמו בהנאה עוגת גבינה של אחת האימהות וגם מיכל החליטה להשתתף בחגיגה. להפתעתה, בתוך דקה-שתיים גופה התכסה כולו בתפרחת והיא אף החלה להשתעל בחזקה. זו הייתה סיטואציה בהחלט מלחיצה וחבריה של מיכל פינו אותה ישר לקבלת עזרה ראשונה מחובש שהיה ביריד. החובש זיהה שמדובר באלרגיה ונתן לה טיפול ראשוני ע"י מזרק אפיפן. לאחר מכן, הפנה אותה לבית חולים והמליץ לה לפנות לרופא המומחה באלרגיה (אלרגולוג) להמשך בירור.
אלרגיה לחלב הינה תופעה שכיחה, הפוגעת באיכות החיים של הסובלים ממנה ועלולה לגרום לתופעות אלרגיות מסוכנות. אלרגיה לחלב נגרמת מ"תקלה" במערכת החיסון, המזהה את אחד מחלבוני החלב (קזאין, לקטוגלובולין) כחלבון מסוכן ומגיבה כנגדו. במטופל האלרגי, מערכת החיסון מייצרת נוגדנים מסוג IgE, שהינם ספציפיים לאותו חלבון. כאשר המטופל נחשף למוצרי חלב, מערכת החיסון נתקלת בחלבון, הנוגדנים הנ"ל נקשרים אליו במהירות ומתחילים שרשרת תהליכים, שסופה בתגובה אלרגית מהירה וקשה.
אלרגיה למזון בכלל ולחלב בפרט, הינה תופעה נפוצה ושכיחותה עולה בעולם המערבי בשנים האחרונות. בישראל, השכיחות לאלרגיה לחלב מוערכת בכ – 1% מהילדים, שכיחות אשר הולכת ויורדת עם הגיל. במשפחות "אטופיות" – בהן יש שכיחות גבוהה, בקרב בני המשפחה, של נזלת אלרגית, אסתמה או אסתמה של העור, השכיחות גם לאלרגיה למזון, גבוהה הרבה יותר. המזונות הנפוצים ביותר הגורמים לאלרגיה כוללים מלבד חלב גם סויה, ביצים, בוטנים, שומשום, אגוזים, דגים ושקד. ברחבי עולם, נפוצה גם אלרגיה למאכלי ים, שפחות שכיחה בישראל.
באנשים אלרגיים לחלב, חשיפה למוצרים חלביים גוררת כאמור תגובה אלרגית מהירה. התגובה הנ"ל יכולה לכלול אי נוחות מיידית בפה, תפרחת מפושטת ותחושת קושי בנשימה. במקרים קיצונים, חשיפה לחלב יכולה להוביל למחנק ואובדן הכרה, עד לכדי סכנת חיים ממש.
אבחנה של אלרגיה לחלב מחייבת סיפור קליני מתאים של חשיפה ותגובה קלינית מתאימה. במידה והסיפור הקליני אכן חשוד לתגובה אלרגית לחלב, יש להפנות לבדיקת אלרגולוג, לצורך ביצוע תבחיני עור (טסטים). תבחיני העור כוללים טפטוף של תמצית חלבוני החלב על הזרוע של הנבדק ודקירה קטנה לצורך החדרת התמצית לתת עור. במטופל האלרגי, הפעולה הזאת תגרור תגובה אלרגית מקומית (אודם ונפיחות) באזור הטסט. במקרים מסוימים, בהם האבחנה אינה ברורה מספיק או שיש התלבטות, רופא האלרגיה יכול להמליץ על תגר בהשגחה. בתגר, המטופל נחשף למאכל חלבי, בצורה איטית מבוקרת ותחת השגחה. תגר הינה הדרך הטובה ביותר לאשר או לשלול אלרגיה לחלב, אבל בגלל שהיא כרוכה בסיכון מסוים, היא תבוצע רק למטופלים נבחרים, אך ורק בבית חולים ותחת השגחה במרפאת אלרגיה.
הטיפול באלרגיה לחלב הינו הימנעות מוחלטת מצריכת מאכלים חלביים. אנשים אלרגיים והוריהם צריכים להקפיד ולעיין בכל מוצר ומאכל שמציעים להם ולוודא שהוא לא מכיל או "עלול להכיל" את המרכיבים הבעייתיים. חלק מהמטופלים יכולים לאכול חלב "אפוי" ללא תגובה אלרגית. הכוונה למאכלים חלביים שעברו חימום – לדוגמה פיצה או מאפיין חלבי. בכל מקרה, מה מותר ומה אסור לאכול, יקבע בהתאם לסיפור הקליני ורק לאחר ביקורת והחלטה של רופא אלרגיה מטפל.
במקרה של תגובה אלרגית לאחר חשיפה בטעות לחלב, הטיפול המיידי הראשוני כולל הזרקת אדרנלין ופינוי לבית חולים. לכן, כל מטופל עם אלרגיה לחלב נדרש להסתובב עם מזרק אדרנלין אוטומאטי (אפיפן) לצורך קבלת מענה מידי, במקרה של תגובה אלרגית. במקרים של תפרחת וגרד, ניתן להיעזר בתרופות ממשפחת האנטיהיסטמינים. במקרים של מחנק או קושי בנשימה, ניתן להיעזר בנוסף לאדרנלין גם באינהלציות או משאפים המיועדים לטיפול במחלת האסתמה.
היום, ישנם מרכזים רפואיים המציעים טיפול באלרגיה לחלב ע"י דסינסטזציה (התרגלות). מדובר בחשיפה מדורגת לחלבון החלב, בהתחלה בכמות נמוכה ביותר שאינה גורמת לתגובה ולאט לאט מעלים את הכמות, עד לצריכה יומית קבועה של חלב. חשוב להדגיש, שהטיפול בדסינסטזציה אינו מרפא את האלרגיה, אלא "מדכא" אותה. רוב המטופלים, במידה ויפסיקו לצרוך את מנת החלב הקבועה, האלרגיה תשוב. כמו כן, חשוב לציין שמדובר בטיפול שאינו בסל הבריאות ומבוצע באופן פרטי בלבד, במרכזים שהתמחו בנושא.
אין דרך ברורה למנוע התפתחות של אלרגיה לחלב. עם זאת ישנן עדויות, שחשיפה מוקדמת לחלב, בעיקר בילדים עם סיכון מוגבר להתפתחות של אלרגיה למזון, יכולה להוריד את הסיכון להתפתחות האלרגיה. במחקר גדול שפורסם לאחרונה מהמרכז הרפואי מאיר הודגם, שחשיפה מוקדמת ועקבית לתחליף חלב (עם או ללא הנקה) הוריד את שכיחות התפתחות אלרגיה לחלב באופן דרמטי ומשמעותי.
במקרה של מיכל, תבחין עורי שבוצע ע"י רופא אלרגיה אכן הדגים אלרגיה לחלב. מיכל הונחתה להימנע מחשיפה למוצרי חלב וכן להצטייד במזרק אפיפן, באופן קבוע, לשימוש במקרה חירום.

פורסם באתר MEDICOMNEWS, בתאריך 23.05.2023
הבעיה בשימוש בחלב עיזים בכדי לטפל באפטות ונגעים בפה אינה נעוצה בהיותו חסר ביסוס מדעי, אלא בסיכון הגלום בשימוש בו כאשר הוא אינו מפוסטר
הופעת פצעים בחלל הפה היא מצב שכיח למדי, בעיקר בילדים. הגורמים המרכזיים לכך הן דלקת אפטוטית חוזרת (RECURRENT APHTHOUS STOMATITIS) או מחלות ויראליות כתוצאה מהדבקה ראשונית בהרפס סימפלקס (PRIMARY HERPETIC GINGIVOSTOMATITIS) או מחלות בשם הרפאנגינה (HERPANGINA) ומחלת הפה והגפיים ((HAND, FOOT and MOUTH DISEASE שנגרמות מקבוצת וירוסים בשם אנטרו-וירוסים (ENTEROVIRUSES). גם מבוגרים עלולים לסבול מפצעים בפה מאותן סיבות, אך התחלואה בילדים ובעיקר בתינוקות ובפעוטות עלולה להיות מורכבת יותר בגלל הקושי לאכול ולשתות.
קיימת דעה רווחת בישראל שחלב עזים עוזר בריפוי פצעים בחלל הפה, בעיקר כזה שאינו מפוסטר, המגיע ישירות מעטין העז. שכיח מאוד לשמוע על קרוב משפחה רחוק או מכר של השכנה שסבל מפצעים בפה ושלאחר "שפריץ" חלב עזים ישירות לחלל הפה נרפא מהם במהירות.
האם יש בכך ממש?
כידוע, הרפואה המערבית מבוססת על מידע הנאסף ממחקרים מדעיים בשילוב המלצותיהם של גורמי מקצוע בעלי ניסיון קליני רב. חיפוש במאגרי המידע הרפואיים המובילים מראה שלא פורסמו בספרות הרפואית מחקרים מדעיים, מבוססים ושעברו הערכת עמיתים, בנושא סגולות הרפוי של חלב עזים לפצעים ולדלקות בפה. אמנם "תרופות סבתא" ותרופות מסורתיות רבות לא נבדקו באופן מדעי ועדיין אין מניעה מלנסות להיעזר בהן, אך הבעיה בשימוש בחלב עזים, אינה נעוצה בהיותו חסר ביסוס מדעי, אלא בסיכון הגלום בשימוש באמצעי זה כשאינו מפוסטר.
פסטור הוא תהליך הכולל חימום מהיר של נוזל ולאחריו קירור מהיר שמטרתו העיקרית השמדה של חיידקים ומיקרואורגניזמים מזיקים אחרים שעלולים להימצא בו. בהיעדר פסטור של החלב, קיים סיכוי ממשי לנוכחות של חיידקים בתוכו שעלולים לגרום לתחלואה, בעיקר באוכלוסיות סיכון בהן, נשים בהריון, תינוקות ופעוטות, קשישים ובעלי מערכת חיסון מוחלשת. דוגמה לחיידק מזיק כזה הוא ברוצלה (BRUCELLA) שעלול לגרום לברוצלוזיס, מחלה קשה בעלת סיכון לתמותה.
אז מה כדאי ונכון לעשות בעת הופעת פצעים בחלל הפה?
הכי חשוב לגשת בהקדם אל רופא/ת הילדים או המשפחה או אל מומחה/ית ברפואת הפה לצורך אבחון והתאמת טיפול. בחלק מהמחלות הויראליות אף יש טיפול תרופתי ייעודי שיכול להקל ולקצר את משך התחלואה באם הוא ניתן בתחילת המחלה.
האם ניתן להיעזר בחלב עזים כשיש פצעים בפה?
אמנם אין ביסוס מדעי באשר לסגולות הריפוי של חלב עזים אך יש לו ערכים תזונתיים רבים ועל כן אין שום מניעה מלצרוך אותו ובלבד שהחלב עבר פסטור בתהליך מבוקר.

פורסם באתר MAKO, מדור בריאות, בטור מחלות, בתאריך 14.05.2023
שכיחותו של סרטן הלוע עולה בשנים האחרונות, ומסתבר שאחת הסיבות העיקריות לכך היא הידבקות בווירוס הפפילומה במהלך קיום יחסי מין אוראליים. "ככל שעולה מספר הפרטנרים לקיום יחסי מין אוראליים – כך עולה שכיחות הופעת הגידול"
לפי האגודה למלחמה בסרטן בארה"ב, בשנים 2019-2015 עלתה שכיחותו של סרטן הלוע ב-1.3% בקרב נשים וב-2.8% בקרב גברים. אף שמדובר בגידול שכיח יחסית, שקשור באופן מסורתי לעישון ולשתיית אלכוהול, בדיקות שנערכו בנושא גילו כי מרביתם של גידולים אלה דווקא לא נגרמו עקב עישון או צריכת אלכוהול, אלא עקב הדבקה בווירוס הפפילומה אשר גורם בד"כ לסרטן צוואר הרחם בקרב נשים.
מה הקשר בין פפילומה לבין סרטן בלוע?
ובכן, לא רבים מודעים לכך, אך מסתבר שמגע אוראלי והדבקה של ריריות הלוע בווירוס, עלולים לגרום לזיהום כרוני של הווירוס, שאט אט עובר הטמעה ל-DNA של תאי רירית הלוע, וכך מתחילה התרבות בלתי מבוקרת של תאים בריריות בית הבליעה – עד היווצרות הגידול הסרטני. גידולים אלו, עלולים לגרום בשכיחות גבוהה להתפשטות הגידול לקשרי לימפה בצוואר ולעיתים גם לגרורות מרוחקות יותר. למעשה, כיום מתייחסים לגידול זה כאל מחלת מין של ממש. הוכח שככל שעולה מספר הפרטנרים איתם קוימו יחסי מין אוראליים – כך עולה שכיחות הופעת הגידול. מעל שישה פרטנרים במהלך החיים, מעלה את הסיכון לסרטן הלוע שעקב ווירוס הפפילומה, פי 8.5 לעומת האוכלוסייה הרגילה. אגב, החולה המפורסם ביותר שנדבק בגידול זה הוא השחקן מייקל דאגלס שטופל בקרינה ובכימותרפיה והחלים לחלוטין מהמחלה.
מהו סרטן הלוע?
סרטן הלוע והגרון (Cancer of the Oropharynx), הוא סרטן קטלני של בית הבליעה – שקדים, לשון אחורית, החך הרך וכו'. מיקומם של גידולים אלו בבית הבליעה האחורי, שאינו נגיש לבדיקה בהסתכלות ישירה. עובדה זו גורמת לכך שהרבה מהם מתגלים בשלב מאוחר יחסית, ולעיתים שכיחות החולים מגיעים בפעם הראשונה לבדיקה לאחר חודשים של כאב בלתי מוסבר, כשהמחלה כבר דוהרת קדימה עם גרורות לקשרי לימפה ולעיתים גם לריאות.
מהם התסמינים?
התסמינים הקליניים של גידולים בבית הבליעה כוללים, קודם כל, כאב בגרון המוחמר בעת הבליעה. כאב זה, לעיתים שכיחות מקרין לאוזן שבאותו הצד. לכן, תלונה כזו של כאב גרון המקרין לאוזן חייבת להדליק נורה אדומה. תסמינים נוספים עלולים להיות שיעול דמי, ירידה במשקל וגוש בלשון האחורית או בחך שניתן לעיתים לראות או למשש. כאמור, הגילוי של סרטן זה עלול להיות כאמור בעייתי, לנוכח העובדה שחולים רבים מתלוננים על כאב גרון מסיבות שונות שאינן קשורות בהכרח לסרטן זה, ולרופא המשפחה קשה לאבחן גידול, מכיוון שאין לו כלים לבדיקת הלוע העמוק והאחורי יותר. לכן, מודעות גבוהה לאפשרות קיומו של גידול זה והפנייה בהקדם לרופא אא"ג שיבדוק עם סיב אופטי את החולה ויאבחן את המחלה בהקדם האפשרי – עשויים להציל חיים.
מהו שעור ההחלמה?
למרבית המזל, שעורי ההחלמה מגידולים אלו, על אף מורכבותם הרבה, הם גבוהים יותר, לעומת גידולים זהים שנגרמים ע"י עישון. זאת מכיוון שיעילות טיפולים אלו בגידולים שנוצרו על רקע של הדבקה בווירוס הפפילומה גבוהה יחסית ליעילות הטיפולים בגידולים מקבילים, שאינם על רקע של ווירוס הפפילומה. הטיפול בגידולים הללו הוא בד"כ ע"י טיפול קרינה בתוספת של כימותרפיה.
איך מונעים את סרטן הלוע?
כמו בכל מחלה, מניעה היא האופציה הטובה ביותר לשמירה על הבריאות. מובן שקיום מין אוראלי בטוח הוא הדרך הטובה ביותר למניעה וחשוב להדגיש את זה במיוחד לצעירים וצעירות במדינות ליברליות. כמו כן, חשוב להזכיר כי חיסון לווירוס הפפילומה, אותו מקבלות נערות בגיל ההתבגרות באופן שיגרתי, מונע בסבירות של מעל 90% את התפתחות הגידול. לכן, החיסון מומלץ כיום לא רק לנערות, אלא גם לנערים בגיל ההתבגרות. חשוב להתמקד בהגברת המודעות לחשיבותו של החיסון. התנגדות לחיסון זה עלולה לעלות בחייהם של מתבגרים רבים כיום.

התפרסם באתר News1 מחלקה ראשונה, בתאריך 03.05.2023
בישראל, כ-1-2 אחוזים מהאוכלוסייה סובלים מסינוסיטיס כרונית עם פוליפוזיס אפית כרונית הכוללת אובדן חוש ריח, כאבי ראש ופגיעה משמעותית באיכות החיים. גישה טיפולית חדשנית הכוללת שילוב כוחות של מומחה א.א.ג ואלרגולוג על ידי רפואה מותאמת אישית וטיפול ביולוגי, עשויים להגדיל משמעותית את הסיכויים להחלמה לאחר ניתוח ואף לייתר אותו
פרופ' רועי לנדסברג וד"ר יוסי רוסמן
סינוסיטיס הינה מחלה המתבטאת בחסימה אפית, אובדן חוש הריח, נזלת עכורה וכאבי ראש. כאשר התופעות נמשכות למעלה משלושה חודשים, הסינוסיטיס מוגדרת ככרונית. בחלק מהמקרים, ניתן לראות בהסתכלות לתוך האף גידולים דלקתיים שפירים המכונים פוליפים. מצב ייחודי זה, נקרא סינוסיטיס כרונית עם פוליפוזיס (chronic sinusitis with nasal polyps).
מדובר במחלה כרונית שפוגעת באופן משמעותי באיכות החיים. במחקרים מסוימים, עוצמת הפגיעה באיכות החיים בקרב מטופלים הסובלים מסינוסיטיס כרונית עם פוליפים הושוותה לכאבי גב תחתון. לעיתים קרובות, סינוסיטיס כרונית עם פוליפוזיס מופיעה יחד עם מחלות נוספות, כאשר הנפוצה ביניהן הינה אסתמה. בנוסף, סינוסיטיס כרונית עם פוליפוזיס יכולה להיות מלווה בנזלת אלרגית, אלרגיה לתרופות נוגדות דלקת (נורופן, אדוויל, אופטלגין) ומחלות דלקתיות רב-מערכתיות כגון דלקת בכלי הדם (ווסקוליטיס). לעיתים נדירות, סינוסיטיס כרונית עם פוליפוזיס יכולה להיות ביטוי של מחלה מולדת כגון סיסטיק פיברוזיס (CF) או חסר חיסוני מולד.
הטיפול השמרני הנפוץ כיום בסינוסיטיס כרונית עם פוליפוזיס כולל שטיפות אף עם מי מלח וסטרואידים הניתנים בהתזה מקומית באף. במקרים של החמרה, ניתן לתת קורסים אנטיביוטיים חוזרים וסטרואידים הניתנים באופן סיסטמי (בכדורים או בזריקות). סטרואידים הינם מאוד יעילים לתסמיני הסינוסיטיס, אך השימוש בהם מוגבל עקב תופעות לוואי חמורות בשימוש תכוף.
למרבה הצער, הטיפולים המקובלים לסינוסיטיס כרונית עם פוליפוזיס לרוב אינם יעילים מספיק בשיפור התסמינים ומרבית המטופלים מוצאים עצמם תרים אחר אופציות טיפוליות נוספות לשיפור איכות חייהם.
הטיפול הכירורגי
הניתוח המקובל כיום לסינוסיטיס כרונית עם פוליפוזיס הוא ניתוח FESS – ניתוח אנדוסקופי של הסינוסים.
הניתוח מתבצע בהרדמה כללית, באופן אנדוסקופי – ללא חתכים חיצוניים. הרופא המנתח מחדיר דרך הנחיריים סיב אופטי קשיח (אנדוסקופ) המחובר למצלמת וידאו ובכך, מתקבלת תמונת שדה הניתוח, המוקרנת על גבי מסך גדול. באמצעות טכנולוגיה זו, הרופא מקבל גישה ישירה וברורה לסינוסים, שהם חללי אוויר הממוקמים מעל, מתחת, מאחורי ובין ארובות העיניים. במהלך הניתוח, מורחבים פתחי הסינוסים, מוסרים הפוליפים ומוסרות מחיצות עצם לצורך הפיכת מבוך התאים הקטנים והחולניים – למערכת חללים גדולים, ומתבצע מעין 'עיצוב פנים' של חללי האף והסינוסים, לצורך שיפור האוורור ותפקוד הסינוסים. הניתוח משתנה מחולה לחולה – היקפו תלוי בהיקף המחלה ומותאם אישית לכל מנותח. ניתוח של סינוסיטיס עם פוליפוזיס מחייב ביצוע כירורגי קפדני ויסודי, אשר במהלכו חובה להגיע ולטפל בכל החללים והפינות ולהותיר את חללי הסינוסים גדולים, פתוחים וללא מחלה (הניתוח המלא מכונה Full house surgery). ניתוח יסודי כרוך בהתקרבות הכלים לאיברים חיוניים צמודים, כמו המוח, העיניים וכלי דם גדולים. בנסיבות אלה, במרכזים רפואיים מתקדמים, מגויס לעזרה מכשיר ניווט משוכלל, מעין GPS שמאפשר למנתח לדעת היכן בדיוק נמצא קצה כלי הניתוח. באופן זה, מוגברים הדיוק והבטיחות במהלך הניתוח. ניתוח FESS מלא יכול לארוך בין שעה וחצי לשלוש שעות.
טיפול ביולוגי
לעיתים, תסמיני המחלה חוזרים לאחר ניתוח. במקרים הקיצוניים, מטופלים עוברים מספר פרוצדורות כירורגיות, עם הטבה זמנית בלבד.
בשנים האחרונות, פותחו מספר תרופות ביולוגיות, שפועלות כנגד ציטוקינים ספציפיים האחראים על התפתחות הפוליפים באף. ציטוקינים הינם חלבונים קטנים המקשרים בין חלקים במערכת החיסון לרקמות השונות בגוף ולהם תפקיד חשוב בהתפתחות של מחלות דלקתיות בכלל ופוליפים באף בפרט. לאחרונה, אושרו שלוש תרופות ביולוגיות ע"י מנהל התרופות האמריקאי לטיפול בפוליפוזיס אפית. התרופה הראשונה כוללת טיפול ביולוגי המוכוון כנגד הציטוקין IL4/13, שמגביר את ייצור הנוגדן הקשור בשגשוג דלקת אלרגית. מדובר בתרופה חדשה, המאושרת גם לטיפול באסתמה של העור ואסתמה נשימתית קשה. היא ניתנת באופן עצמאי, בזריקה תת עורית, בתדירות של פעם בשבועיים. התרופה השנייה, פועלת באופן ישיר כנגד אותו הנוגדן. מדובר בתרופה יחסית וותיקה, שמוכרת גם כטיפול לאסתמה אלרגית ולאורטיקריה (חרלת) כרונית. היא ניתנת בזריקה תת עורית אחת לשבועיים-חודש. התרופה השלישית, פועלת למול הציטוקין IL5, מרכיב במערכת החיסון שאחראי על שגשוג של אאוזינופילים. אאוזינופילים הינם תאים במערכת החיסון, שבמקרים רבים אחראים על הדלקת הגורמת לייצור הפוליפים. גם התרופה הנ"ל מאושרת לשימוש במקרים של אסתמה קשה ובמחלות אחרות התלויות באאוזינופילים כגון תסמונת היפראאוזינופילית או דלקת אאוזינופילית של כלי הדם (Eosinophilic granulomatosis with polyangiitis).
שלוש התרופות הנ"ל רשומות בארץ לטיפול בפוליפוזיס אפית, אך לא נכנסו לסל הבריאות האחרון.
ישנם טיפולים ביולוגים נוספים, כנגד מרכיבים אחרים במערכת החיסון, שיעילותם כנגד התסמינים של סינוסיטיס כרונית עם פוליפוזיס נבדקת במחקרים קליניים. כך לדוגמה, בימים אלה מתקיים מחקר עולמי, רב מרכזי, לבדיקת היעילות של תרופה הפועלת למול הציטוקין TSLP, האחראי על מגוון תהליכים הקשורים ליצירת הפוליפים באף ויש הגיון רב במחשבה שמתן תרופה זו ישפר תסמינים במטופלים עם פוליפים. הטיפול הנ"ל זמין היום אך ורק במסגרת מחקרים קליניים.
בעבר, אנשים הסובלים מסינוסיטיס עם פוליפים נדדו בין מומחי אף אוזן גרון למומחי אלרגיה, כאשר הקשר בין שני התחומים רופף, והתקשורת ביניהם מינימלית. המנתחים רק נתחו והאלרגולוגים רק המליצו על טיפול תרופתי. ככל שהמדע התקדם והידע הביולוגי והכירורגי החדש נעשה נחלת הכלל, במרכזים רפואיים מתקדמים בעולם מבינים היום שלטובת המטופל, על רופאי שני התחומים לשלב ידיים, לחשוב ביחד, לעבוד ביחד ולתאם את הטיפול המשולב.
נראה כי הכיוון אליו הרפואה המודרנית צועדת בהקשר של הטיפול בסינוסיטיס כרונית עם פוליפוזיס הוא לרפואה מותאמת אישית. ככל שיהיו יותר אופציות טיפוליות, האתגר הקליני הופך להיות התאמת הטיפול המתאים ביותר למטופל הספציפי. הדבר נעשה בהתאם למאפיינים הקליניים של המטופל, העדפותיו, התגובה לטיפול שמרני והאופציות הניתוחיות שעל הפרק.

פורסם בעיתון ידיעות אחרונות, מוסף 'זמנים +', מדור 'העיקר הבריאות', בטור של אריאלה איילון, בתאריך 27.04.2023


פורסם בתכנית ה'סטטוסקופ', ערוץ 13, בתאריך 16.04.2023
פרופ' אבי חפץ, על זיהוי בלוטות יותרת התריס ומניעת פגיעה בבלוטות בעת ניתוח צווארי
בלוטות יותרת המגן (פרתירואיד) אחראיות על ייצוב משק הסידן בגופינו ותפקידן להפריש את הורמון הפרתירואיד (PTH) שגורם ליציאת סידן מהעצמות לדם וכן הגברת ספיגת הסידן ובכך, עלייה ברמת הסידן בדם. בלוטות אלו מושפעות מרמת הסידן וכשהוא עולה – רמת פעילותן יורדת וכך נשמר שיווי המשקל (הומאוסטזיס) ברמת הסידן בדם. קיימות בממוצע ארבע בלוטות פרתירואיד הממוקמות מאחורי בלוטת המגן, שתיים עליונות ושתיים תחתונות.
במהלך ניתוחי צוואר, זיהוי בלוטות הפרתירואיד הינו חיוני ביותר אך לעיתים מאתגר מאוד אפילו למנתחים בכירים. גודלן של הבלוטות הינו מילימטרים ספורים בלבד ולעיתים קרובות קשה מאוד לזהותן. במהלך ניתוח, הקושי בזיהוי הפרתירואיד עלול לגרום לפגיעה בלתי מכוונת באחת (או יותר) מהבלוטות ומכאן להפרעה בתפקודן.
פגיעה כזו בבלוטת הפרתירואיד הינה אחד הסיבוכים השכיחים בניתוחי כריתה של בלוטת התירואיד (בלוטת התריס/ המגן). התוצאה מכך עלולה להוביל לתת-פעילות הפרתירואיד (לרוב, באופן זמני) שתתבטא בירידת רמת הסידן בדם. ירידה כזו עלולה לגרום לתחושה קשה אצל המטופל, שתתבטא בתחושת נימול הגפיים והשפתיים ובהמשך התכווצויות שרירים בכל הגוף. במקרים קיצוניים, המצב עלול להתדרדר עד לכדי אירוע של פרכוס. מכאן, שחיוני ביותר לזהות באופן יעיל את בלוטות הפרתירואיד ולשמרן במהלך הניתוח.
פלואובים (FLuobeam® LX), של חברת פלואופטיקס (Fluoptics) הינו מכשיר דימות חדשני, נוח לשימוש ומותאם לתנאים הקיימים בניתוחי כריתת בלוטות התירואיד והפרתירואיד. מכשיר זה מאפשר למנתחים לזהות את בלוטות הפרתירואיד באופן נוח ולא פולשני, בשיטת אוטופלורוסנציה המבליטה בעזרת גלי אור לבן מסוננים את בלוטות הפרתירואיד וכלי הדם המחוברים אליהן. הטכנולוגיה מבוססת על חשיפת בלוטות הפרתירואיד לאור לבן מסונן, שגורם לבלוטות הפרתירואיד לפלוט אור בתדר אינפרה אדום – והמצלמה שבמכשיר קולטת את החזר האור הזה. כך שהמכשיר גם מקרין אור לבן וגם קולט אור אינפרה אדום. התקווה הינה שהמכשיר יעזור בזיהוי מוקדם של בלוטות הפרתירואיד, במהלך ניתוחי תירואיד ובכך אולי יקטין את הסיכון לסיבוך הניתוחי ולירידת תפקודן של הבלוטות. לא די בכך, זיהוי מוקדם של בלוטות הפרתירואיד עשוי לחסוך זמן ניתוח (המושקע בחיפוש אחר הבלוטות), שזה כשלעצמו משמעותי מאוד לחולה.
יש לציין, כי ניתן גם להזריק חומר צבע לווריד ולראות באמצעות פלואופטיקס את זרימת הדם לבלוטות הפרתירואיד ובכך לוודא שלא רק שהבלוטות נשמרות, אלא גם אספקת הדם שלהן תקינה.
זיהוי בלוטת פרתירואיד, ע"י גלי אור לבן מסוננים:
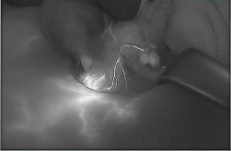
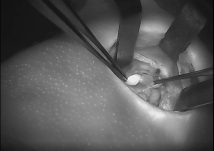
את מכשיר הפלואובים חנך לראשונה בישראל פרופ' אבי חפץ, מומחה לכירורגיית ראש-צוואר בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, באסותא רמת החייל. פרופ' חפץ, שכבר הביא לארץ את הגישה לניתוחי בלוטת המגן ללא חתך צווארי וכן תיאר לראשונה בעולם גישת שיוף גרוגרת, ללא חתך צווארי – מתאר את התלהבותו, האישית והמקצועית, מהמכשיר החדש: "אוטופלורסנציה הינה גישה מוכרת מזה שנים ועוד בתקופת המחקר שלי בניו יורק, בין השנים 1996-7, עסקנו במחלקה במרכז הרפואיSloan Kettering בניו יורק בפלאורסנציה של רקמות ראש-צוואר. לראשונה, שמעתי הרצאה על מכשיר דומה אחר שתואר בכנס בארץ ואז חיפשתי את המענה הנכון לצרכיי הכירורגיים. לאחר היכרות ולמידה על המכשיר מנציגי חברת פלואופטיקס בכנס באירופה, הובא המכשיר לארץ לניסיון על ידי. הניסיון היה מוצלח ביותר, וכבר בחמשת הניתוחים הראשונים שביצעתי באמצעות המכשיר החדשני – זוהו בלוטות הפרתירואיד בקלות רבה. בשניים מהניתוחים, בלוטות הפרתירואיד שהיו קשות מאוד לזיהוי ועל כן, בסכנת כריתה בשוגג – זוהו בקלות ע"י הפלואובים וייתכן ובכך נחסכה לחולה ירידת סידן מיותרת ואי נוחות גדולה.
מכשיר ה Fluobeam נוסה בנוסף לביה"ח אסותא גם בבתי חולים נוספים ברחבי ארץ (שיבא והדסה). כיום, משמש מכשיר זה את פרופ' אבי חפץ בכל ניתוח לכריתת בלוטת המגן או יותרת המגן (תירואיד/פרתירואיד). יתרונו המשמעותי במניעת ירידת סידן בניתוחי תירואיד נבדק כעת, אך ללא ספק מקל על זיהוי הבלוטות האחרות ועוזר בשימורן.

פורסם באתר מעריב ONLINE, מדור בריאות, בתאריך 21.04.2023
לא כל הצטננות היא סינוסיטיס ולא כל נזלת שקופה מעידה על אלרגיה. מה המקור לנזלת, איך נדע שלא מדובר בסינוסיטיס ומתי מומלץ לפנות לרופא?
הצטננות היא התופעה השכיחה ביותר בחורף אך גם בעת חילופי עונות ואחד המאפיינים העיקריים שלה הוא נזלת. במרבית המקרים, הנזלת תחלוף לבד ללא שום טיפול, אלא אם כן מדובר בנזלת כרונית בה יש תקופות של החמרה ושל שיפור. אז מה המקור לנזלת, איך נדע שלא מדובר בסינוסיטיס ומתי מומלץ לפנות לרופא? ד"ר אריאל מרגוליס, מומחה לניתוחים אנדוסקופיים של האף, סינוסים ובסיס הגולגולת בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון עם העובדות שחשוב שנדע על הנזלת שלנו.
העובדות שחשוב שנדע על הנזלת
ראשית, חשוב שנבין שגוף האדם מייצר כליטר וחצי רוק ליום וכחצי ליטר נזלת ביום. המקור של רוב ההצטננויות הוא ויראלי ואינו דורש טיפול באנטיביוטיקה וברוב המקרים הצינון חולף מעצמו, לאחר כ-10 ימים. נזלת היא עוד אחד מהנוזלים שהגוף מייצר, כמו רוק.
יש שטוענים כי הם אלרגיים לחום או לשמש ולכן סובלים מנזלת שקופה בעת החשיפה לאחד מהם, אלא שאין אלרגיה כזו והסיבה האמיתית לנזלת שקופה במרבית המקרים, היא הרגישות של ריריות האף למעבר בין טמפרטורות, לדוגמא ממקום מחומם למקום קר מאוד. לעיתים, הפרשה מוגברת של נזלת שקופה היא חלק מתגובה אלרגית, כך הגוף מצליח להתיז החוצה את הגורמים שמעודדים את האלרגיה, אך לא בכל מקרה של נזלת שקופה מדובר באלרגיה. כשחולים, כמות הנזלת מוגברת כי הגוף מפריש החוצה את כל החיידקים.
מתי כן לגשת לרופא?
רק 2% מכלל המצוננים סובלים מסינוסיטיס חיידקית שדורשת טיפול באנטיביוטיקה. סינוסיטיס היא דלקת זיהומית של חלל הסינוסים וחשוב לזכור כי לא בכל הצטננות יש דלקת.
בניגוד למה שמקובל לחשוב, לא כל כאב ראש בעת כיפוף קדימה מבשר על סינוסיטיס ולא כל כאב ראש בשילוב הצטננות הוא סינוסיטיס. במידה והצינון לא חולף ומתחילים לסבול מהפרשות מוגלתיות סמיכות מהאף, תחושת גודש, כאבי שיניים ועוד, יש לפנות לרופא משפחה או אף אוזן גרון על מנת לוודא כי לא מדובר בסינוסיטיס.
אז בפעם הבאה שאתם סובלים מהפרשת רירית מהאף, או במילים פשוטות מנזלת, זכרו כי לא כל הצטננות היא סינוסיטיס ולא כל נזלת שקופה מעידה על אלרגיה. ובכל מקרה, אם הנזלת לא חולפת לאחר 10 ימים מומלץ לפנות לרופא משפחה או אף אוזן גרון.

פורסם באתר 'עכשיו 14, ערוץ החדשות של ישראל', מדור בריאות, בתאריך 09.03.2023
אובדן שמיעה פתאומי נחשב לתסמין מפחיד ומדאיג שמביא את החולים לפנות לעזרת רפואית דחופה. בין 470 ל-2,500 מקרים של אובדן שמיעה פתאומי (חושי-עצבי SENSORINEURAL) מאובחנים מדי שנה בישראל. הסובלים מהתופעה מלינים בדרך כלל על תחושה סובייקטיבית של ירידה בשמיעה או שינוי בשמיעה באחת מהאוזניים ורעש נלווה באוזן המעורבת. בחלק מהמקרים, מלינים גם על תחושת סחרחורת.
ברוב המכריע של מקרי אובדן שמיעה פתאומי לא ניתן לאתר את הגורם הספציפי הישיר. עם זאת, ידוע כי איבוד שמיעה פתאומי עלול להיגרם כתוצאה מזיהום ויראלי (CMV, הרפס, אדמת או חצבת), דלקת קרום המוח, חבלות ראש או תרופות (אנטיביוטיקה – גליקוזידים ותרופות כימותרפיה). במקרים מעטים מאוד, הסיבה היא גידול לא ממאיר בתעלת השמע הפנימית – שוואנומה וסטיבולרית או בשמו הנפוץ Acoustic newroma.
אובדן שמיעה פתאומי "אידיופטי", מוגדר כשיש ירידה בשמיעה עצבית של 30 דציבל או יותר, המעורבת לפחות ב-3 תדרים עוקבים, ללא איתור הגורם הישיר לפגיעה על אף ביצוע אבחון מתאים ומספק.
מקרה של אובדן שמיעה פתאומי "אידיופטי" שלא מאובחן בזמן ומטופל כראוי תוך מספר ימים, עלול להביא לירידה קבועה בשמיעה ולטנטון תמידי ובכך, לגרום לפגיעה משמעותית באיכות החיים.
לכן, יש צורך בבדיקה דחופה על ידי רופא מומחה א.א.ג, שידאג לבקש מהמטופל בדיקת שמיעה מידית ודחופה, על מנת לוודא שאכן מדובר בליקוי שמיעה חושי-עצבי (בשבלול האוזן) ולא הולכתי (הפרעה בתעלת השמע החיצונית או אוזן תיכונה). במקרה כזה, יש להתחיל טיפול בסטרואידים ללא דחייה מיותרת.
במקביל לתוכנית הטיפולית, מבוצעים בחלק מהמקרים בירור מעבדתי מקיף וביצוע בדיקת MRI לתעלת השמע הפנימית על מנת לאתר מקרים נדירים של נוירומה אקוסטית.
בדיקת הדמיית MRI זו ניתן לבצע בטווח של חודש עד חודשיים במסגרת קופות החולים. חלק מהבירור והטיפול נעשה במסגרת אשפוז, כמקובל בחלק ממחלקות א.א.ג בביה"ח ברחבי הארץ ובחלק אחר, משחררים את החולים לטיפול ביתי ומעקב במסגרת הקהילה.
מספר רב של מחקרים ניסו לבחון שיטות טיפול שונות ולהעריך את סיכויי ההחלמה מהמחלה. חלק מהמחקרים מצאו ששיעור החלמה ספונטנית, ללא כל טיפול, יכול להגיע לכ- 32-65% מהמקרים. אך במקביל, מחקרים אחרים קבעו ששיעור זה הינו מוגזם.
הטיפול המקובל היום לאובדן שמיעה פתאומי הוא מתן סטרואידים סיסטמי (דרך הפה) ובמקביל, שוקלים תוספת טיפול משולב ע"י הזרקות אינטראטימפנאליות (לתוך חלל האוזן) וטיפול בתא לחץ.
מעקב שמיעתי לאחר סיום הטיפול חשוב לקביעת תוכנית שיקום שמיעה, במקרים בהם המטופלים חווים ירידת שמיעה קבועה, שעלולה עוד להימשך לאחר אובדן השמיעה הפתאומי. אופן שיקום השמיעה תלוי בחומרת ליקוי השמיעה הסופית ובדרך כלל מתבצע באופן יעיל ומספק, בעזרת מכשיר שמיעה קונבנציונלי ומתקדם. במקרים של אובדן שמיעה קשה עד עמוק או חירשות מלאה, ניתן לשקם את השמיעה בעזרת ניתוח שתל שבלולי.
על הצלחת הטיפול במקרים של אובדן שמיעה פתאומי משפיעים מספר גורמים: גיל החולה, מחלות רקע, עישון, BMI, חומרת ליקוי השמיעה וצורת האודיוגרמה (בדיקת השמיעה), הימצאות סחרחורת והזמן שעבר מאז תחילת הופעת אובדן שמיעה ועד תחילת הטיפול בסטרואידים.
חשוב לזכור, שהופעת טנטון הינה שכיחה עם אובדן שמיעה פתאומי ויכולה להפוך לתמידית. תופעה זו, הופכת לדאגתם העיקרית של החולים. ההשלכות הפסיכולוגיות והתקשורתיות, יחד עם הפוטנציאל לליקוי שמיעה וטנטון קבועים עם הזמן, מעצימים את הרצון לספק טיפול יעיל למצב זה.
שיקום שמיעה אופטימלי הוא אבן היסוד לטיפול יעיל בטנטון. שיקום שמיעה הן בעזרת מכשיר שמיעה והן בעזרת שתל שבלולי יכול למזער בצורה משמעותית את חומרת הטנטון ובכך להקל על המטופלים.
לפרטים נוספים על טיפול באובדן שמיעה פתאומי ולקביעת תור לאבחון מהיר, פנו אל א.ר.ם URGENT! מוקד המומחים לרפואת א.א.ג בטל: 6343* או בוואטסאפ 054-5059620.
Recent Comments