בדיקת דם כולל תפקודי קרישה, ע"פ הצורך א.ק.ג וצילום חזה. בדיקת מרדים.
לאחר שאיתרנו את הבלוטה הפתולוגית, הניתוח הינו פשוט יחסית.
הניתוח מבוצע בחתך זעיר פולשני בגודל של כ-3 ס"מ וממוקם, במידה וניתן, על גבי קפל עורי. הניתוח ניתן לביצוע גם בגישה אנדוסקופית.
דרך חתך זה, אנו מגיעים מיידית לבלוטה הפתולוגית שאותרה עוד טרם הניתוח וכורתים אותה בשלמותה עם הגידול (שבעצם כולל את כל הבלוטה). לאחר הכריתה, אנו מאשרים ע"י פתולוג שאכן כרתנו את בלוטת יותרת התריס (ולא בלוטת לימפה מוגדלת, שיכולה להידמות לבלוטת יותרת התריס). במידת הצורך, יש לבדוק את רמת הורמון ה-PTH בדם תוך כדי הניתוח ואז ניתן לדעת שהרמה ירדה לנורמה, כבר במהלך הניתוח ולוודא שעשינו את המוטל עלינו על הצד הטוב ביותר.
סיכוני הניתוח הינם נדירים ומתבטאים בעיקר בפגיעה בעצבי מיתרי הקול וצרידות (פחות מ-1%). סיבוכים אחרים נדירים אף יותר.
החתך בניתוח שמבוצע על ידינו נתפר מבפנים, כך שכלפי חוץ אין כל תפרים. אין שימוש בנקז בחולים אלו והחולה משתחרר לביתו באותו היום או למחרת בבוקר (לפי העדפתו האישית).
רמת הסידן יורדת לנורמה מיד למחרת בבוקר והבעיה כולה נפתרת לחלוטין.
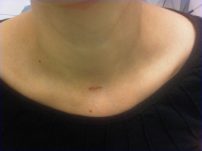
תמונה 1: שבוע לאחר כריתה אנדוסקופית של בלוטת יותרת התריס
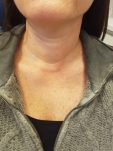
תמונה 2: שבועיים לאחר כריתת בלוטת יותרת התריס
בלוטות יותרת המגן (פרתירואיד) אחראיות על ייצוב משק הסידן בגופינו ותפקידן להפריש את הורמון הפרתירואיד הגורם ליציאת סידן מהעצמות לדם וכן להגברת ספיגת הסידן במערכות הגוף ובכך, עלייה ברמת הסידן בדם. בלוטות אלו מושפעות מרמת הסידן וכשהוא עולה – רמת פעילותן יורדת וכך נשמר האיזון ושיווי המשקל (הומאוסטזיס) ברמת הסידן בדם. קיימות בממוצע ארבע בלוטות פרתריואיד שממוקמות מאחורי בלוטת המגן (בלוטת התריס/ תירואיד) – שתיים עליונות ושתיים תחתונות.
המחלה השכיחה שקשורה לבלוטות אלו הינה פעילות יתר שלהן (היפרפרתירואידיזם ראשוני) והפרשה עודפת של הורמון הפרתירואיד (PTH) שגורמת לעליית הסידן (קלציום) בדם ולתסמונות קליניות מגוונות כגון:
1. ייצור אבני כליות
2. דלדול העצמות מסידן (אוסטאופורוזיס) עד יצירת שברים פתולוגיים, לדוגמא בחוליות
3. הפרעות נפשיות כולל: עייפות, עצבנות, חרדה, אי שקט ודיכאון עד פסיכוזות ממשיות (מפורסמים מקרים של חולים שאושפזו בביה"ח לחולי נפש עד אבחנה במקרה של היפרפרתירואידיזם ראשוני וטיפול בבעיה ריפא אותם ממחלתם)
4. מחלות הקיבה כולל: כי פפטי (אולקוס), דלקת של הלבלב ועצירות
במרבית המקרים של מחלת פעילות יתר של בלוטות הפרתירואיד, ישנה בלוטה אחת שמפרישה ללא הפסק את הורמון הפרתירואיד עקב גידול שפיר בתוכה (אדנומה של הפרתירואיד) והיא זו שגורמת לתסמונת כולה. שלושת הבלוטות האחרות בד"כ תקינות. במקרים כגון אלו, כריתתה של הבלוטה הספציפית תרפא לחלוטין את כל התסמונת והבלוטות הנותרות ימשיכו לתפקד כרגיל.
האינדיקציה לניתוח במקרים אלו, אינה הגדלת הפרתירואיד אלא תסמונת של עליית סידן בדם ומדד הורמון ה PTH ברף של מעל לרמה מסויימת ו/או גילו הצעיר של המטופל.
בעבר, היה מקובל לחשוף את כל ארבע בלוטות הפרתירואיד ולכרות את זו שנראית פתולוגית. כיום, אנו נוהגים למקם את הבלוטה הפתולוגית ע"י אמצעי הדמייה שונים ובעיקר סונאר (Ultrasound) ומיפוי פרתירואיד עם Sestamibi. שתי בדיקות אלו עוזרות באיתור המיקום של הבלוטה הבעייתית בכ 95% מהחולים. במקרים אחרים, ניתן להשתמש בבדיקות כגון CT ארבע מימדי או MRI. כיום, אנו מבצעים PET-MRI לאיתור מתקדם של גידולים אלו.
בדיקת דם כולל תפקודי קרישה, ע"פ הצורך א.ק.ג וצילום חזה. בדיקת מרדים.
מתבצע בהרדמה כללית. המרדים מזריק חומר ירוק זרחני (פלורסצאין) אל בין חוליות עמוד השידרה, לתוך הנוזל שדרתי שמקיף את חוט השידרה. הפלורסצאין נמהל בנוזל השידרה אשר המשכי לנוזל המוח. הפלורסצאין נועד לסייע במציאת אזור הדלף ובווידוא אטימה מוחלטת שלו. הניתוח מתחיל – דרך הנחיריים מוחדר ע"י יד אחת סיב אופקי קשיח (אנדוסקופ) המחובר למצלמת וידאו. הסינוסים, שהם חללי אויר, ממוקמים מעל, מתחת, מאחורי ובין ארובות העיניים. המנתח רואה את תמונת הניתוח על גבי מסך גדול. בידו השניה אוחז המנתח באחד מתוך שורה ארוכה של כלים יעודיים ומבצע את הניתוח תוך הסתכלות על המסך. כאשר האנטומיה אינה קלה, מגויס לעזרה מכשיר ניווט משוכלל, מעין GPS שמאפשר למנתח לדעת היכן בדיוק נמצא קצה כלי הניתוח. באופן זה מוגברים הדיוק והבטיחות בניתוח. הניתוח מתבצע ללא חתכים חיצוניים. כבר בתחילת הניתוח מנסה המנתח לאתר את אזור הדלף, ולשם כך הוא מחפש את הנוזל הירוק והזרחני. לאחר שזוהה, מסיר המנתח את המכשולים האנטומיים בדרך לדלף עד לחשיפתו המלאה והברורה. אטימת הדלף מתבצעת ע"י רקמות של המנותח. האפשרויות כוללות שומן בטני, מעטפת שריר מהירך והאפשרות השימושית יותר כיום – רירית של מחיצת האף (מעין ציפוי של סחוס ועצם המחיצה). בניתוח כזה המתבצע כהלכה סיכויי ההצלחה גבוהים מאד. בניתוח זה יש צורך לתמוך במבנה האטימה עם חבישות אף פנימיות (טמפונים) למשך ימים אחדים.
הניתוח המתואר מתבצע באזור ריצפת המח ודופן המח, כך שקיים סיכוי (נמוך מאד) להתפתחות דלקת קרום המח. בשיעורים נמוכים יתכן כישלון האטימה ואז יש צורך לבצע ניתוח נוסף. כמו בכל ניתוחי ה ESS, גם ארובות העיניים וכלי דם גדולים סמוכים מאד. פגיעה באחד מאלה עלולה לגרור סיבוכים כגון פגיעה בראי ודימום. הסיכוי לאירועים מסוג זה נמוך ביותר.
יכול לארוך בין חצי שעה ל-3 שעות, תלוי במיקום הדלף, גודלו ומורכבות הניתוח.
בסיום הניתוח מועבר המנותח לחדר ההתאוששות. כשעה לאחר מכן הוא מועבר למחלקת אשפוז א.א.ג. במקרים מורכבים יותר עושה המנותח את לילו הראשון ביחידה לטיפול נמרץ. לרוב, לאחר כ-3 ימים משוחרר המנותח לביתו. חולים עם לחץ תוך גולגלתי מוגבר צפויים לקבל טיפול זמני בכדורים מפחיתי לחץ. לאחר ניתוח סגירת דלף מוחי מונחה המנותח לנוח כשבוע ולהימנע ממאמצים כחודש. תופעות צפויות לאחר האשפוז: הפרשה דמית מעטה, יציאת גלדים מדי פעם, קושי בנשימת האף, כאב ראש מתון, חולשה. אקמול ודומיו משפרים את התחושה. כחודש לאחר הניתוח מתקיים במרפאה ביקור אשר במהלכו, תחת אלחוש מקומי, מתבצע במשך מספר דקות ניקוי אנדוסקופי של אזורי הניתוח ווידוא שהמהלך תקין. כחודשיים וחצי שנה לאחר הניתוח מתבצעות ביקורות נוספות. משלב זה מתבצע מעקב ע"פ הצורך. לאורך כל התקופה שסביב הניתוח עומדים לרשות המנותח מספרי הטלפון של המנתח, רופאי א.א.ג כוננים שעובדים עמו, המרכז הרפואי א.ר.ם ומחלקת האשפוז. בכל שאילתה וצורך יש לפנות לאחד מאלה. אחריות המנתח והמערך שסביבו כלפי המנתח היא 24/7.
בדיקת דם כולל תפקודי קרישה, ע”פ הצורך א.ק.ג וצילום חזה. בדיקת מרדים.
מתבצע בהרדמה כללית. דרך הנחיריים מוחדר ע”י יד אחת סיב אופקי קשיח (אנדוסקופ) המחובר למצלמת וידאו. המנתח רואה את תמונת הניתוח על גבי מסך גדול. בידו השנייה אוחז המנתח באחד מתוך שורה ארוכה של כלים יעודיים ומבצע את הניתוח תוך הסתכלות על המסך, ללא חתכים חיצוניים. בתוך חלל האף מזוהה בלט שק הדמעות בקיר הצדדי של האף, צמוד לארובת העין. אנדוסקופית מסירים את הרירית והעצם שמכסים את השק. בשלב זה מחדיר מנתח העיניים מבחוץ מחט עדינה דרך תעלות הדמעות, עד ליצירת מפגש בחלל האף עם כלי המנתח האנדוסקופי. בפעולה משולבת נוצר פתח של שק הדמעות אל חלל האף. באופן זה נעקפת החסימה התחתונה יותר ומעתה ואילך יזרמו הדמעות דרך הפתח החדש. כדי למנוע הצטלקות של הפתח החדש, בחלק מהניתוחים מושארת בתעלות הדמעות צינורית סיליקון דקיקה אשר אותה שולפים כ 4-6 שבועות לאחר הניתוח. לא מושארות חבישות פנימיות (טמפונים).
מערכת דרכי הדמעות צמודה לארובות העיניים וסמוכה למוח ולכלי דם. פגיעה בכל אחד מאלה עלולה לגרור סיבוכים כגון פגיעה בראיה, דלף נוזל מוחי ודימום. הסיכוי לאירוע מסוג זה נמוך ביותר.
יכול לארוך בין 45 דקות לשעתיים, תלוי במורכבות הניתוח ואם חד או דו צדדי.
בסיום הניתוח מועבר המנותח לחדר ההתאוששות. כשעה לאחר מכן הוא מועבר למחלקת אשפוז א.א.ג. למחרת בבוקר משוחרר המנותח לביתו. תופעות צפויות: הפרשה דמית מעטה, יציאת גלדים מדי פעם, קושי בנשימת האף, כאב ראש מתון, חולשה. לרוב, תופעות אלה קלות בימים הראשונים ומעט מתגברות במהלך השבוע הראשון. אקמול ודומיו משפרים את התחושה. לרוב, החל מהשבוע השני חל שיפור עקבי ואפשר לחזור לתפקוד כמעט מלא. יש המלצה להימנע ממאמץ גופני, חשיפה לחום כבד וטיסות בשבועיים הראשונים. במהלך הימים שלאחר הניתוח נוטלים החולים אנטיביוטיקה וטיפות עיניים. בנוסף, יש לשטוף את חללי האף במי מלח כ-6 שבועות לאחר הניתוח. כשבועיים לאחר הניתוח, מתקיים במרכז הרפואי א.ר.ם ביקור אשר במהלכו, תחת אלחוש מקומי, מתבצע במשך מספר דקות ניקוי אנדוסקופי של אזורי הניתוח ווידוא שהמהלך תקין. כ 4-6 שבועות לאחר הניתוח, אם קיימות, נשלפות במרפאה צינוריות הסיליקון. משלב זה מתבצע מעקב ע”י שני המנתחים וע”פ הצורך. לאורך כל התקופה שסביב הניתוח עומדים לרשות המנותח מספרי הטלפון של המנתחים, רופאי א.א.ג כוננים שעובדים עמם, המרכז הרפואי א.ר.ם ומחלקת האשפוז. בכל שאילתה וצורך יש לפנות לאחד מאלה. אחריות המנתח והמערך שסביבו כלפי המנתח היא 24/7.
בדיקת דם כולל תפקודי קרישה, ע”פ הצורך א.ק.ג וצילום חזה. בדיקת מרדים.
מתבצע בהרדמה כללית. דרך הנחיריים מוחדר ע”י יד אחת סיב אופקי קשיח (אנדוסקופ) המחובר למצלמת וידאו. המנתח רואה את תמונת הניתוח על גבי מסך גדול. בידו השנייה אוחז המנתח באחד מכלי הניתוח היעודיים ומבצע את הניתוח תוך הסתכלות על המסך. הניתוח מתבצע ללא חתכים חיצוניים. המחיצה (יש רק אחת, אין “מחיצות”) חוצה את האף לשני חללים. היא חשובה ליציבות האף ונמשכת לעומקו כ 7-8 ס”מ. מידת עקמומיות המחיצה נקבעת ע”י שלד המחיצה שבנוי מסחוס ועצם. משני צידיה, מצופה המחיצה השלדית ברקמה דקה הקרויה רירית (“רירית” – אין הכוונה הפרשות). בניתוח מופרדות בעדינות שתי הריריות משלד המחיצה. הסחוס או העצם הסוטים מיושרים, או נכרתים בחלקם העודף, או מוצאים ומוחזרים לאחר שעברו עיצוב מחדש. הריריות מוצמדות שוב ומתקבלת מחיצה ישרה. לרוב נתפרת המחיצה בשני תפרים פנימיים נספגים. הקונכיות התחתונות הם שני מדפי עצם המצופים גם הם רירית. בניגוד למנהגי העבר, אסור לכרות את הקונכיות במלואן היות שתפקידן לשפר את איכות האוויר הנשאף. ישנן טכניקות עדינות להקטנת הקונכיות תוך שימור תפקודן. למשל, בטכניקת הטורבינופלסטיקה נכרתת בחלקה עצם הקונכיה, חלק מהרירית נכרת והחלק הנותר מלופף על שארית העצם. כך נוצרים מעברי אויר מורחבים ומתפקדים. במרבית המקרים אין צורך בהשארת חבישות אף פנימיות (טמפונים).
יש להקפיד לא לכרות את סחוס המחיצה בחלקו הקדמי שכן כריתה מסיבית מדי עלולה, לעתים נדירות, לגרום לשינוי בצורת האף. יכולה להיווצר בניתוח כזה התנקבות פנימית של המחיצה. לרוב נקב כזה חסר משמעות אך לעיתים יכול לגרום לדימומים חוזרים ולהווצרות גלדים. לעיתים נדירות יכולות הקונכיות המוקטנות לדמם בעקבות הניתוח. לרוב הדימום ייעצר ספונטנית או באמצעים פשוטים, ואם יש צורך, ייקרא המנותח למרפאה לצורך צריבת מקור הדימום.
יכול לארוך כ-45-75 דקות, תלוי במורכבות הניתוח.
בסיום הניתוח מועבר המנותח לחדר ההתאוששות. כשעה לאחר מכן הוא מועבר למחלקת אשפוז א.א.ג. למחרת בבוקר משוחרר המנותח לביתו. כאמור, במרבית המקרים לא נעשה שימוש בטמפונים ותחושת המנותח סבירה. תופעות צפויות: הפרשה דמית מעטה, יציאת גלדים מדי פעם, קושי בנשימת האף, כאב ראש מתון, חולשה. לרוב, תופעות אלה קלות בימים הראשונים ומעט מתגברות במהלך השבוע הראשון. אקמול ודומיו משפרים את התחושה. לרוב, החל מהשבוע השני חל שיפור עקבי ואפשר לחזור לתפקוד כמעט מלא. יש המלצה להימנע ממאמץ גופני, חשיפה לחום כבד וטיסות בשבועיים הראשונים. במקרים המעטים בהן נעשה שימוש בטמפונים קיימת אטימות אף מלאה עד הוצאתם לאחר כ-3 ימים. במהלך הימים שלאחר הניתוח נוטלים חלק מהמנותחים אנטיביוטיקה ותרופות מעודדות קרישה. בנוסף, יש לשטוף את חללי האף במי מלח כ-6 שבועות לאחר הניתוח. כשבועיים לאחר הניתוח מתקיים במרפאה ביקור אשר במהלכו, תחת אלחוש מקומי, מתבצע במשך מספר דקות ניקוי אנדוסקופי של אזורי הניתוח ווידוא שהמהלך תקין. כחודשיים לאחר הניתוח מתבצעת ביקורת נוספת. משלב זה מתבצע מעקב ע”פ הצורך, בהתאם לאופי וחומרת המחלה. לאורך כל התקופה שסביב הניתוח, עומדים לרשות המנותח מספרי הטלפון של המנתח, רופאי א.א.ג כוננים שעובדים עמו, המרכז הרפואי א.ר.ם ומחלקת האשפוז. בכל שאילתה וצורך יש לפנות לאחד מאלה. אחריות המנתח והמערך שסביבו כלפי המנתח היא 24/7.
כשהסינוסיטיס הופכת כרונית וקשה, הרופאים נעזרים לעיתים בכדורים מכילי קורטיזון (סטרואידים), היעילים לטווח הקצר בהפחתת הבצקת. השימוש בסטרואידים לאורך זמן מתבטא בתופעות לוואי קשות ולכן יש להקפיד על נטילתם לתקופות קצרות וקצובות ותחת מעקב של רופא. כשכל הפתרונות דלעיל אינם מקלים על הבעיה של חולה סינוסיטיס כרוני או חמור, ימליצו הרופאים על ניתוח אנדוסקופי (ESS – Endoscopic Sinus Surgery).
בדיקת דם כולל תפקודי קרישה, ע”פ הצורך אקג וצילום חזה. בדיקת מרדים.
מתבצע בהרדמה כללית. דרך הנחיריים מוחדר ע”י יד אחת סיב אופקי קשיח (אנדוסקופ) המחובר למצלמת וידאו. הסינוסים, שהם חללי אויר, ממוקמים מעל, מתחת, מאחורי ובין ארובות העיניים. המנתח רואה את תמונת הניתוח על גבי מסך גדול. בידו השניה אוחז המנתח באחד מתוך שורה ארוכה של כלים יעודיים ומבצע את הניתוח תוך הסתכלות על המסך. הניתוח מתבצע ללא חתכים חיצוניים. במהלך הניתוח מורחבים פתחי הסינוסים, מוסרים מוקדי דלקת (כמו פוליפים) וזיהום, ומתבצע מעין עיצוב פנים של חללי האף והסינוסים לצורך שיפור אוורור ותפקוד הסינוסים. הניתוחים אינם זהים מחולה לחולה – היקף הניתוח תלוי בהיקף המחלה ומותאם לכל מנותח. לעיתים רחוקות, כאשר המחלה עיקשת במיוחד והמטופל עבר כבר מספר ניתוחים, יש צורך לבצע קידוח של ריצפת הסינוסים הפרונטליים (הניתוח ע”ש לוטרופ). ניתוחי צנתור לפתחי הסינוסים עם בלונים אפשריים אך האינדיקציה לביצועם נדירה. כאשר האנטומיה אינה קלה, מגויס לעזרה מכשיר ניווט משוכלל, מעין GPS שמאפשר למנתח לדעת היכן בדיוק נמצא קצה כלי הניתוח. באופן זה מוגברים הדיוק והבטיחות בניתוח. לעיתים מתבצעים במשולב גם יישור מחיצת האף והקטנת הקונכיות. לא נגרם שינוי כלשהו בצורת האף. במרבית החולים אין צורך להשאיר חבישות אף פנימיות (טמפונים).
מערות הפנים סמוכות מאד לארובות העיניים, המוח וכלי דם. פגיעה בכל אחד מאלה עלולה לגרור סיבוכים כגון פגיעה בראיה, דלף נוזל מוחי ודימום. הסיכוי לאירוע מסוג זה נמוך ביותר.
יכול לארוך בין חצי שעה ל-3 שעות, תלוי בחומרת המחלה ומורכבות הניתוח.
בסיום הניתוח מועבר המנותח לחדר ההתאוששות. כשעה לאחר מכן הוא מועבר למחלקת אשפוז אף אוזן גרון. למחרת בבוקר משוחרר המנותח לביתו. כאמור, במרבית המקרים לא נעשה שימוש בטמפונים ותחושת המנותח סבירה. תופעות צפויות: הפרשה דמית מעטה, יציאת גלדים מדי פעם, קושי בנשימת האף, כאב ראש מתון, חולשה. לרוב, תופעות אלה קלות בימים הראשונים ומעט מתגברות במהלך השבוע הראשון. אקמול ודומיו משפרים את התחושה. לרוב, החל מהשבוע השני חל שיפור עקבי ואפשר לחזור לתפקוד כמעט מלא. יש המלצה להימנע ממאמץ גופני, חשיפה לחום כבד וטיסות בשבועיים הראשונים. במקרים המעטים בהן נעשה שימוש בטמפונים קיימת אטימות אף מלאה עד הוצאתם לאחר כ-3 ימים. במהלך הימים שלאחר הניתוח נוטלים חלק מהמנותחים אנטיביוטיקה, תרופות מפחיתות דלקת ותרופות מעודדות קרישה. בנוסף, יש לשטוף את חללי האף במי מלח כ-6 שבועות לאחר הניתוח. כשבועיים לאחר הניתוח מתקיים במרפאה ביקור אשר במהלכו, תחת אלחוש מקומי, מתבצע במשך מספר דקות ניקוי אנדוסקופי של אזורי הניתוח ווידוא שהמהלך תקין. כחודשיים לאחר הניתוח מתבצעת ביקורת נוספת. משלב זה מתבצע מעקב ע”פ הצורך, בהתאם לאופי וחומרת המחלה. לאורך כל התקופה שסביב הניתוח עומדים לרשות המנותח מספרי הטלפון של המנתח, רופאי אף אוזן גרון כוננים שעובדים עמו, המרכז הרפואי ארם ומחלקת האשפוז. בכל שאילתה וצורך יש לפנות לאחד מאלה. אחריות המנתח והמערך שסביבו כלפי המנתח היא 24/7.
Recent Comments