פורסם באתר "כל הזמן".

פורסם באתר "כל הזמן".
צליל מיתר: תלמידי ישיבה רבים סובלים מצרידות העלולה לפגוע במיתרי הקול ולגרום לנזק תמידי • הסיכון: יבלות הנוצרות על מיתרי הקול, פוליפ הנוצר כתוצאה מדימום למיתר או ציסטה על המיתר
• כך תוכלו להמשיך להתפלל, ללמוד בחברותא ולעסוק בסוגיות הלכתיות מבלי לאבד את הקול.
"אחד מהמאפיינים העיקריים אצל תלמידי ישיבה רבים הינו צרידות קשה שנובעת מעיסוקם הייחודי", אומר לנו ד"ר יונתן להב, מומחה לכירורגיה של מיתרי הקול ומסביר, "חשוב להדגיש כי צרידות הינה מחלה שניתן וצריך לטפל בה במהירות כדי למנוע נזק גדול, ולעיתים בלתי הפיך, בעתיד".
"כחכוך תמידי, כאבים בגרון, אי נוחות בזמן דיבור או בליעה, הרגשה של 'גוש' בגרון וכן התעייפות בזמן דיבור ממושך – מעידים על בעיה במיתרי הקול העלולה לפגוע קשות בתפקודם וכן באיכות החיים, ואסור להזניחה או לבטלה בהינף יד. אולם, חשוב לדעת כי אם נהיה ערים לכך בזמן נוכל להקדים תרופה למכה".
מיתרי הקול אחראים על הפקת הקול הייחודי לכל אדם ואדם. כל הפרעה, ולו הקלה ביותר, למבנה התקין של המיתרים תגרום לשינוי בגוון הקול ולצרידות. שימוש לא נכון בשרירי מיתרי הקול עלול לגרום לכאבים בזמן דיבור, ירידה באיכות הקול והתעייפות קולית. הסימפטום המוקדם והמשותף לכל בעיות מיתרי הקול הוא הצרידות – מצב רפואי בו הקול נשמע רפה ומחוספס, מלווה ברעד ובטונים נמוכים ולעיתים אף נאלם לגמרי.
תלמידי ישיבה רבים נוטים לפתח יבלות ופוליפים על מיתרי הקול. מרביתם הינם גברים צעירים עם הרבה מאוד מוטיבציה, רצון ללמוד מהבוקר עד הערב, ובמקרים רבים ללא גבולות מוגדרים. הם לומדים בחברותא בקול רם, במקום רועש (היכל הישיבה), וככל שנהנים יותר מהלימוד, נפלא ככל שיהיה, הם אינם מודעים עד כמה הם מאמצים את הקול. נוסיף לכך את העובדה שלרוב הם אינם ישנים מספיק, ולפעמים מעשנים או נחשפים לעישון פאסיבי, ונגרם נזק בלתי יתואר למיתרי הקול.
תלמידי ישיבה בני 20 ומעלה, המגיעים לבירור רפואי עם צרידות קשה מאוד, לא פעם מאובחנים כסובלים מנזקים משמעותיים למיתרי הקול. הכוונה היא ליבלות הנוצרות על מיתרי הקול כתוצאה משימוש מוגזם ולא נכון במיתרים, או פוליפ הנוצר כתוצאה מדימום למיתר עקב מאמץ קולי חד, או ציסטה על המיתר ולעיתים שילוב של מספר בעיות. כמו כן, הם סובלים לא אחת מקרעים ברירית המיתרים ודלקת הנגרמת על ידי גירוי ממושך של המיתרים ובצקת, וזאת בשל שימוש מוגזם במיתרי הקול לאורך תקופה ממושכת, חשיפה לחומר מגרה כמו עשן סיגריות או לתוכן חומצי העולה מכיוון הקיבה (reflux). התופעה הזאת שכיחה הן אצל תלמידים והן אצל מורים בישיבה, בעלי סגנון מיוחד המשלב לימוד ודיבור בקול רם.
מיתרי הקול הם קפלי שריר המצויים מעל קנה הנשימה ומצופים שכבה דקה וחלקה הנקראת רירית. מיתרי הקול ממלאים תפקידים מגוונים, שהדיבור הוא רק אחד מהם. נזק למיתרים נגרם כתוצאה משימוש יתר. הבעיה לא נובעת רק מכך שאנחנו מדברים יותר מדי, אלא עושים זאת בצורה לא נכונה, בכמות מוגזמת או בעוצמה מופרזת.
המיתרים הם איברים עמידים אשר נפתחים ונסגרים מאות פעמים במהלך משפט בודד, עשרות אלפי פעמים בכל שיחה. אם נדבר יותר מדי, חזק מדי, מהר מדי ובצורה מאומצת, עלולים להיגרם קרעים ודמומים על מיתרי הקול, יבלות, פוליפים, ציסטות, בצקות ודלקות כרוניות.
קיימות מספר דרכים לטיפול בפגיעה במיתרי הקול, הרופא המטפל יכול להחליט על דרך אחת או יותר להתמודד עם המחלה הספציפית כאשר דרך הטיפול תיקבע בהתאם למצבו הבריאותי של החולה והעדפותיו.
* ראשית, חשוב להעלות את המודעות לבעיה, לגלות ערנות לסימני אזהרה ולא להתעלם מעייפות בדיבור או צרידות שנמשכת ולא משתפרת.
* לעיתים קרובות הפחתה בכמות ועוצמת הדיבור, עידון סגנון הקול, שינוי הרגלי דיבור, תזונה נכונה (שתמנע את החומציות שעולה מהקיבה) והפחתת המאמץ הקולי יכולים להביא לשיפור ונסיגה במחלה קיימת על מיתרי הקול.
* כל שינוי באיכות הקול הנמשך מעבר למספר שבועות מעיד על בעיה של מיתרי הקול ומצריך בדיקה על ידי מומחה אף-אוזן-גרון, רצוי מומחה למיתרי הקול שבמרפאתו ציוד מתאים.
* בדיקת מיתרי הקול מתבצעת באופן אנדוסקופי, כלומר באמצעות מכשיר אופטי שבקצהו מצלמה זעירה המוחדר בעדינות דרך הפה או דרך האף, בסיוע אלחוש מקומי המונע הרגשת אי נוחות, כאב או רפלקס הקאה. הבדיקה נמשכת דקות ספורות וניתנת לביצוע בכל גיל וחשוב לטפל מוקדם ככל שניתן מרגע האבחון על מנת למנוע פגיעה לטווח ארוך בקול.
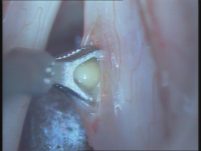
* יבלות, פוליפים, ציסטות או כלי דם מורחבים גורמים לצרידות קבועה ולרוב מצריכים התערבות ניתוחית. הסרת הממצאים האלו מתבצעת בשיטה מיקרו-כירורגית באמצעות מכשירים עדינים ומדויקים ובעזרת לייזר, אשר מאפשרים הסרה מלאה של הנגעים ללא גרימת נזק לרקמות הבריאות שמסביב, ללא חתך חיצוני וללא צלקות. ההחלמה לאחר הניתוח היא קצרה וקלה יחסית, לרוב אינה מלווה בכאבים מיוחדים, וכבר באותו היום או למחרת הניתוח המטופל יכול לחזור לשגרת חייו, כאשר ההמלצה העיקרית היא לשמור על מנוחה קולית (שתיקה) למשך שבוע לפחות כדי לאפשר החלמה מיטבית של האזור המנותח. תוצאות הניתוח לרוב טובות מאוד ומורגש שיפור ניכר בקול מספר שבועות לאחריו. כדי לשמר את התוצאות לטווח הארוך חשוב מאוד להקפיד לדבר פחות, להימנע מצעקות ודיבור ממושך, להקפיד על מנוחה קולית וכללית ולשתות הרבה מים. במקרים רבים יומלץ על ריפוי בדיבור אחרי הניתוח כדי לסגל הרגלי דיבור ונשימה נכונים שימנעו חזרה עתידית של הבעיה
.
פורסם בעיתון "הארץ".
קשר חדש מתחיל להתגלות בין סוכרת מסוג 2 להתפתחות סוגי סרטן שונים, ובהם גידול בבלוטת התריס.
הקשר בין סוכרת מסוג 2 לבין סרטן ידוע והוכח בגידולים כגון במעי, לבלב, ערמונית ושד. אך לאחרונה מתחיל להתגלות קשר שכזה בין סוכרת לסוגי סרטן נוספים, ובהם סרטן בלוטת התריס (התירואיד), ושכיחותן של כל אחת מן המחלות הללו עולה עם השנים.
סוכרת מסוג 2 נגרמת מתגובה מופחתת לאינסולין (תנגודת לאינסולין)- ההורמון שתפקידו להכניס את הסוכר (גלוקוז) לתאים ולאזן את רמתו בדם. סרטן בלוטת התריס מתבטא בגידול שמופיע בבלוטה זו, הממוקמת בקדמת קנה הנשימה במרכז הצוואר התחתון. בין השאר תפקידה לייצר את ההורמון תירוקסין אשר משפיע על קצב המטבוליזם בגוף ועל קצב הגדילה והתפקוד של מערכות רבות.
באחד המחקרים האחרונים שבחנו את הקשר בין סוכרת לסרטן בלוטת התריס, שפורסם בתחילת השנה בכתב העת Head Neck, השתתפו 1,272 נשים מקוריאה- 735 עם גידול בבלוטת התריס (מסוג קרצינומה פפילרית, שנחשב נפוץ ולא ארגסיבי) ו537 ללא. בשתי הקבוצות נבדקה רמת הגלוקוז ורמת האינסולין בדם (כמדד לתנגודת לו). נמצא קשר מובהק בין רמה גבוהה של אינסולין וגלוקוז בדם לבין שכיחות הסרטן.
בנוסף, ככל שרמות הגלוקוז והאינסולין היו גבוהות יותר, כך עלה הסיכון לקיומם של כמה מוקדי גידול בבלוטה ולדירוג גבוה יותר של המחלה. עוד נמצא כי קיים קשר ישיר בין השמנת יתר של הנשים לגידול בבלוטת התריס.
ישנם כמה מנגנונים פיזיולוגיים שעשויים להסביר את הקשר בין סוכרת לסרטן, והשמנת יתר הוא בעיקרי שבהם.
ראשית, אינסולין הוא חומר מדכא תיאבון (מפעיל את מרכזי השובע במוח) ולכן תגובה פחותה אליו מפחיתה גם את דיכוי התיאבון ומכאן הנטייה לאכל יותר ולהשמין. בנוסף, כאשר קיים עודף משקל יש לרוב גם עודף שומן ששוקע בשרירים ובכבד וגורם לכך שהתאים בהם יחושו פחות את האינסולין, וכך מוחמרת אצל החולים הסוכרתיים התנגודת לאינסולין. וכך, סוכרת קשורה קשר הדוק בהשמנה- ואין זה מפתיע כי 90 % מהחולים לוקים בה. והשמנה נחשבת כשלעצמה לאחד הגורמים לממאירויות רבות. זאת מכיוון שהיא תורמת לדלקת כרונית בגוף (תאי השומן מפרישים ציטוקינים, חומרים מעודדי דלקת), ודלקת זו מקדמת פעילות אונקולוגית (פרו סרטנית- מאיצה התחלקות של תאים).
בנוסף, בסוכרת כאמור הגוף עמיד לאינסולין וכך נוצר עודף שלו בדם. הורמון זה דומה מאוד במבנהו להורמון פקטור גדילה דמוי אינסולין (Insulin like growth factor IGF-1)- שידוע כנוטה להגביר חלוקת תאים ולמנוע מוות של תאים סרטניים, וכך מעלה את הסיכון לסרטן. לשני ההורמונים יש גם קולטנים משותפים, ובגלל הדמיון ביניהם- כאשר רמת האינסולין גבוהה, הגוף מתבלבל ומעורר את הקולטנים של ה IGF-1 לפעולה ובכך למעשה גובר קצב חלוקת התאים. גם רמה גבוהה של גלוקוז בדם עלולה בעצמה לתרום לחלוקת תאים מוגברת וחסרת בקרה שמובילה לסרטן במנגנון שטיבו עדיין אינו ידוע דיו.
כיוון שגלוקוז הוא התרכובת המרכזית המשמשת בתהליך הפקת האנרגיה של תאי הגוף וחלוקתם- ייתכן כי עודף שלו עלול לגרום לחלוקה תאית לא מבוקרת וכך להוביל לסרטן.
אף אל פי שהוכח כי קיים קשר בין סוכרת מסוג 2 לסרטן, במקרה של סרטן בלוטת התריס נדרשים מחקרים נוספים. ככל הנראה עדיין מעט מאוד ידוע על האופן שבו הסוכרת משפיעה על הסיכון להתפתחות גידולים ספציפיים. בכל אופן, על אנשי הרפואה להיות עם יד על הדופק ולנסות לבחון מי מבין חולי הסוכרת נמצא בסיכון מוגבר ללקות בהם.
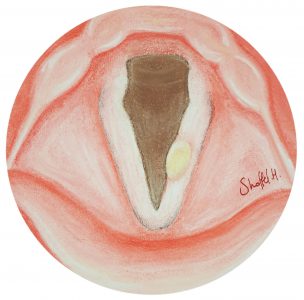
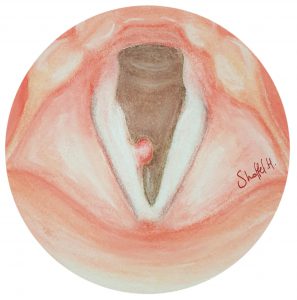
ציסטה במיתרי הקול נגרמת מהצטברות כיס של נוזל בתוך המיתר כתוצאה מחסימה פנימית. אם הציסטה עמוקה, המיתר נהיה עבה יותר ונוקשה. ציסטה משפיעה על הקול באותה צורה כמו פוליפ או יבלת.
באיור: ציסטה במיתר הקול
תיתכן צרידות מזה שנים או מילדות או אירוע פתאומי יחסית. יכול להיות קשור לשימוש יתר בקול. הקול צרוד מחוספס ולא יציב.
בדיקת סטרובוסקופיה של מיתרי הקול, בדיקות דם שגרתיות, במידת הצורך צילום חזה ואק"ג.
כאב קל בגרון, תחושת רדימות חולפת בצד הלשון. אם יש שיניים רופפות, מודלקות וחולות הן עלולות להיפגע. נעשה שימוש במגן סיליקון מיוחד בזמן הניתוח. אין סיכון לשיניים יציבות, כולל כתרים ושתלים.
הרדמה כללית, הסתכלות ישירה על מיתרי הקול במכשיר מיוחד הנקרא לרינגוסקופ, שימוש במיקרוסקופ לתצפית קרובה ותלת מימדית על מיתרי הקול. הציסטה נכרתת בגישה הנקראת phonosurgery במהלכה מתבצע חיתוך מיקרוסקופי בדופן המיתר, הציסטה מופרדת ממנו בהדרגה עד שנכרתת בשלמות. לאחר הוצאת הציסטה הכירורג סוגר את המיתר ומתאפשר ריפוי מלא.
פרוצדורות במהלך הניתוח:
ניתוח ציסטה צעד 1:
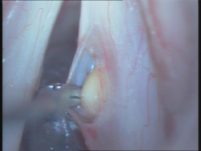
ניתוח ציסטה צעד 2:
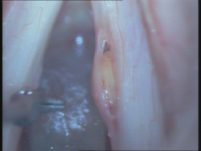
ניתוח ציסטה צעד 3:

ניתוח ציסטה צעד 4:
כשעה.
לאחר מס' שעות של מנוחה במחלקה ניתן להשתחרר הביתה.
שתיקה מוחלטת לשבוע. דיבור מופחת לשבוע נוסף. המנעות מאוכל חמוץ/חריף/מתובל למשך חודש, המנעות משתיה מוגזת ואלכוהול לחודש. ריפוי בדיבור לשימור תוצאות הניתוח.
פורסם באתר "Mako"
נועם, אבא של יולי: "בעוד כמה שנים כבר לא יהיה דבר כזה חירשות"
הסרט הדוקומנטרי "לשמוע בפעם הראשונה" ששודר הערב בקשת עוקב אחר סיפורה של יולי דן, תינוקת שנולדה חירשת, ובאמצעות ניתוח שתל השבלול קיבלה הזדמנות להתפתחות תקינה. שישה חודשים אחרי שגילו שהניתוח הצליח, הוריה של יולי מספרים על התהליך הבלתי רגיל שהם ממשיכים לעבור ביחד איתה: "זה לא שמשתילים את המכשיר ובום מתחילים לשמוע, יש המון עבודה"
"עוד עוד עוד עוד!" נשמע לו קול קטן ברקע כשנועם, אביה של יולי, מרים את הטלפון. "יולי מקשקשת הרבה", מספרת אמה, טלי, ואפשר כמעט לשמוע את החיוך שלה מבעד לשפופרת כשהיא מוסיפה, "אפשר לשמוע מילים ראשונות כבר. אני שמחה להגיד שהיא נמצאת באותו שלב התפתחותי של ילדים שומעים. מהקצת שיש לנו להשוות לבן הגדול שלנו, היא מדברת יותר ממנו כשהיה בגיל הזה". רק לפני 11 חודשים גילו הוריה של יולי שבתם נולדה חירשת, והיום, בזכות ניתוח שתל השבלול, הדברים נראים אחרת.
"יולי מתחנכת בגן רגיל בקיבוץ", מספר נועם, "ופעם בשבוע נוסעת לקלינאית תקשורת שעובדת איתה ואיתנו – עם טלי בעיקר ואיתי גם – ונותנת לנו שיעורי בית. זה לא שמשתילים את המכשיר ובום, מתחילים לשמוע. מה שקורה לבני גילה השומעים בגיל הזה קורה גם לה, אבל אצלם זה באופן טבעי ואצלה זה הרבה עבודה. צריך להבין שכשילד נולד חירש או לקוי שמיעה באופן כזה, נפגע גם איבר השמיעה במוח, אז זה כמו שריר מנוון שצריך להתחיל לאמן אותו. צריך להתאמן כדי לשפר את השמיעה, וזה מצריך המון עקביות ואורך רוח".
הסיפור של יולי והוריה תועד בסרט "לשמוע בפעם הראשונה" ששודר הערב בקשת, כך שלצד תהליך רפואי מסובך שעברו עם בתם, נכנסו לחייהם של טלי ונועם גם המצלמות. "האמת שבכנות, בניתוח זה דווקא מאד הקל עלינו", מודה נועם, "כי היו שם אנשים אובייקטיבים שלא באו לצייר תמונה ורודה, והם כל הזמן נכנסו ויצאו מהחדר ניתוח, אז היתה לנו אפשרות לשאול שאלות ולקבל תשובות. ככה ידענו בדיוק מה השלבים של ההליך הניתוחי ומתי מתבצע כל דבר. זה עזר, כי הניתוח היה אמור להיות שלוש שעות והתארך לחמש. כל דקה מעבר לשלוש שעות מכניסה חרדה שמשהו בטוח הסתבך, ורק מחכים לדעת מה". טלי מוסיפה: "נכון לציין שמאד חששנו מההימצאות של המצלמות והצוות. אבל עד שהגענו לניתוח הם כבר הפכו לסוג של חברים שלנו, והיוו נקודת תמיכה".
"אנחנו האנשים הכי פשוטים שפגשת בחיים שלך", אומר נועם, "מקיבוץ בצפון, אי שם, רחוק מכל הסצינה. אנחנו לא רוצים את החשיפה, היא לא מעניינת אותנו. רק הטוקבקים שקראנו ביממה האחרונוה הבהירו לנו עד כמה לא רצינו את החשיפה הזאת. תגובות של אנשים שלא מכירים אותנו ואת הסיפור שלנו, וגם לא ראו את הסרט – רק דקה ממנו שלא בהכרח מייצגת את מה שהיה. אבל חשוב לנו שהחברה תכיר מה זה חרשות. גם אנחנו וגם הצוות הרפואי שליווה אותנו מאמינים שבעוד כמה שנים כל העניין של חירשות יילך וייעלם מהעולם בזכות המכשיר הזה, שפשוט מאפשר לחירשים לשמוע. יש פריצת דרך כרגע בתחום הזה". לרובנו זה נשמע פנטסטי, אבל מסתבר שלא כולם שמחים מהעניין: "קהילת החירשים לא מוכנה לשמוע על הניתוח הזה", מציינת טלי, "יש הורים חירשים לילדים חירשים שלא רוצים להשתיל אותם כי הם לא רואים משהו פגום. הם רואים את עצמם כקהילה".
"אני בתור אישה שזה היה הריון שני שלה לא ידעתי מה זה CMV", מדגישה טלי, "וחשוב שנשים יידעו על זה. גם אם זה קורה רק לאחוז ממש קטן מהאוכלוסיה". אז איך זה שטלי ונועם לא ידעו? "בפריפריה, בהשוואה למרכז, פחות עושים את הבדיקות האלה", מספר נועם, "במרכז כמעט כל רופא נשים ממליץ לערוך את הבדיקה הזאת, בדיקה פשוטה שבודקת אם האישה נחשפה בעבר ל-CMV. אם היא לא נחשפה אז היא בסיכון, אבל אם כבר נחשפה אז הסיכוי ממש אפסי".
"אם היו עושים לי את הבדיקה ורואים שאני בסיכון, הייתי מקבלת הנחיות איך למנוע הדבקה", טלי מסבירה, "וגם היו בודקים תוך כדי ההריון כדי לגלות אם נדבקתי או לא. צריך לדעת לבקש את הבדיקה הזאת, לדעת שזה קיים. חשוב להעלות את המודעות לזה, וזה גם הערך המוסף של הסרט. מאוד לא רציתי את החשיפה הזאת מראש, כמו שגם נועם אמר, כי זה לתת להמון אנשים להיכנס לנו לבטן הרכה. אבל זה משהו שבחרנו לעשות בשביל יולי". נועם מסכים: "הבמאית גרמה לי לבכות כמו שלא בכיתי בחיים שלי. השבעתי אותה, 'אל תהרסי לי פאסון של 34 שנה ב-50 דקות'. אבל אין, זה הבטן הכי רכה. אי אפשר להסביר מה זה ילדים עד שיש לך. אמרו לי את זה המון פעמים וזלזלתי, ובסוף כשהמשפט הזה פוגש אותך במקום הכי אישי שלך אתה מבין עד כמה הוא נכון".
גם לטלי קשה להיזכר: "אני חוזרת רגע אחורה לבדיקה הזאת, תינוקת בת עשרה ימים שהיא יפה ומתוקה וכל המילים היפות האלה שאומרים על תינוקות, שהן נכונות – אבל כוללניות ולא אישיות. מה שלי היה מאוד קשה זה שידענו להגיד עליה שהיא חירשת, אבל לא ידעו להגיד עליה שום דבר אחר. לא שיש לה חוש הומור, לא שהיא מלאת שמחת חיים. והיה חוסר ודאות מטורף. בגיל עשרה ימים עוד אי אפשר לדעת הרבה מבחינת התפתחות. ידענו שה-CMV פגע לה בשמיעה, אבל לא ידענו מה עוד נפגע. למזלנו היא מתפתחת מצויין. אבל אז ידענו להגיד עליה רק משהו אחד מאוד ברור".

פורסם באתר "קטיפה לבית".
הראה לי את מיתרי הקול שלך ואומר לך מה עיסוקך. ד"ר יונתן להב, מומחה בכיר לכירורגיה של מיתרי הקול, הפרעות נשימה ובליעה, מדווח על תופעה של צרידות קשה אצל בחורי ישיבה,
מסביר מה הגורמים לה ומעניק לנו המלצות למניעה ולטיפול.
צרידות, מעניין לגלות, אינה נחלתן של מורות וגננות בלבד. תלמידי ישיבה רבים, מספר ד"ר יונתן להב, מומחה לניתוחי גרון ומיתרי הקול, לוקים בצרידות קשה ביותר, בשל סגנון הלימוד והדיבור שלהם- תופעה שניתן למנועה באמצעות הקפדה על כללי מניעה פשוטים. עישון, אגב, הוא אחד ממחוללי הנזק המובילים למיתרי הקול.
הקול אומר הכל. המוטו של ד"ר להב הוא: הראה לי את מיתרי הקול שלך- ואומר לך מה עיסוקך. ד"ר יונתן להב, מומחה לרפואת א.א.ג ומנהל השירות למחלות מיתרי הקול, הפרעות נשימה ובליעה במרכז רפואי "קפלן" ובמרכז א.ר.ם לרפואת א.א.ג, ניתוחי ראש צוואר, נוירוכירורגיה, פה ולסת ב"אסותא", מסוגל "לקרוא" את המיתרים- ולזהות את האדם על פי אופיו, המקצוע שלו ואפילו הרגלי העישון שלו… כל קבוצה מאופיינת בהתאם לנזקים שנצפים במיתרי הקול שלה- מורות וגננות, אנשי שיווק, צוותי ניהול. כאשר מיתרי הקול מתפקדים, לא מבחינים בהם. אבל כשמופיעה בעיה בקול- היא עלולה לפגוע קשה בתפקוד ובאיכות החיים.
מעט רקע: מיתרי הקול הם זוג שרירים מצופים בכמה שכבות, הם נמצאים על קנה הנשימה, וממלאים תפקידים מגוונים שהדיבור הוא רק אחד מהם. נזק למיתרים נגרם כתוצאה משימוש יתר. זה לא שאנחנו מדברים יותר מדי, אלא שעושים זאת בצורה לא נכונה, בכמות מוגזמת או בצורה מופרזת.
המיתרים מאוד עמידים: הם נפתחים ונסגרים מאות פעמים במהלך משפט בודד, עשרות אלפי פעמים בכל שיחה. אם נדבר יותר מדי, חזק מדי, מהר ובצורה מאומצת, עלולים להיגרם קרעים ודימומים על מיתרי הקול, יבלות, פוליפים, ציסטות, בצקות ודלקות כרוניות. הכל אינדיבידואלי, כמובן- יש מורה שמלמדת 40 שנה ללא בעיה, ואחרת תצטרד כעבור מספר חודשי עבודה. הנזקים למיתרים מתבטאים בצרידות, עייפות בדיבור, כאבים, קושי בנשימה ואף אובדן של הקול.
לא מעט בחורי ישיבה, נוטים לפתח פוליפים על מיתרי הקול, בשל עיסוקם הייחודי. ד"ר להב: "מדובר בגברים צעירים, עם הרבה מאוד מוטיבציה, רצון ללמוד מהבוקר עד הערב, במקרים רבים ללא גבולות מוגדרים. הם לומדים בחברותא בקול רם, במקום רועש ( היכל הישיבה…), וככל שמתלהבים יותר- נהנים יותר מהלימוד ומתלהבים עוד יותר. זה נפלא, אך הם אינם מודעים עד כמה הם מאמצים את הקול. נוסיף לכך את העובדה שלרוב הם אינם ישנים מספיק, ולפעמים מעשנים או נחשפים לעישון פאסיבי- עישון עושה נזק בל יתואר למיתרי הקול. בחורי ישיבה בני 20 פלוס, מגיעים אליי עם צרידות קשה מרוד, ואני מאבחן פוליפים ענקיים על מיתרי הקול, קרעים ודלקות, זו תמונה שמאוד מאפיינת את הקבוצה הזאת. התופעה הזאת שכיחה גם אצל תלמידים וגם אצל המורים בישיבה, שמאופיינת בסגנון הוראה מיוחד שמשלב לימוד ודיבור בקול רם ומתלהב".
מורות וגננות, לעומת זאת, הן קבוצה שונה שמאופיינת יותר בדיבור ממושך לאורך שנים. "זו אוכלוסייה שנמצאת בחזית מבחינת מיתרי הקול, הן מלמדות במשך שעות, יום יום, במשך שנים, מה שגורם לשחיקה קולית בלתי פוסקת, ובנוסף תקופות של מאמץ יתר כמו ערבי חגים, סופי שנה ופרויקטים שבהם נדרשים לאמץ את הקול. ככל שיורדים בגיל, המאמץ גדול יותר- תפקידן של גננות ומורות בכיתה א' יותר תיאטרלי, מאופיים בהתפרצויות של קול עם הוצאת הרבה מאוד אנרגיה. המורה מדברת כל היום ובסוף יום היא מגיעה הביתה והגרון שלה "גמור". מורות סובלות יותר מבעיה של יבלות על מיתרי הקול".
"חשובה בראש ובראשונה המודעות. יש לגלות ערנות לסימני אזהרה ולא להתעלם מעייפות בדיבור או צרידות שנמשכת ולא משתפרת". ד"ר להב ממליץ: "להיכנס למשטר של צמצום- להוריד את הטון, לדבר יותר בשקט ולהפחית את כמות הדיבור. בנוסף, להרבות בשתיית מים, להקפיד על ארוחות מסודרות (למניעת חומציות שעולה מהקיבה). אם אין שיפור כעבור מספר שבועות- יש לפנות למומחה א.א.ג, רצוי למומחה למיתרי הקול שבמרפאתו ציוד מתאים. הגישה השמרנית היא כאמור, להוריד הילוך. במידה ואין הטבה, או שאובחנו ממצאים כמו ציסטה, פוליפ או קרע שלא יסתדרו מעצמם, נדרש ניתוח המבוצע במכשור מאוד עדין, ללא חתך חיצוני. חשוב לטפל במועד על מנת למנוע פגיעה קבועה בקול!".
לרוב מדובר על ממצא בודד על אחד המיתרים. נגרם מנזק של פציעה, דימום או חיכוך מתמשך של המיתר. כמו יבלת, גם הפוליפ מפריע לסגירה של המיתרים, גורם לקול מחוספס ולא יציב, מונע הפקת קול בטון גבוה.
באיור: פוליפ במיתר הקול
צרידות שהחלה באופן פתאומי ויודעת עליות ומורדות. באופן אופייני מופיע לאחר מחלה עם שיעולים קשים, אירוע של שימוש קיצוני בקול (צעקות חזקות/בכי/צחוק), תקופה אינטנסיבית בעבודה וכו'. התעייפות קולית, קול לא יציב ושונה מהקול הרגיל.
בדיקת סטרובוסקופיה של מיתרי הקול, בדיקות דם שגרתיות, במידת הצורך צילום חזה ואק"ג.
כאב קל בגרון, תחושת רדימות חולפת בצד הלשון. אם יש שיניים רופפות, מודלקות וחולות הן עלולות להיפגע. נעשה שימוש במגן סיליקון מיוחד בזמן הניתוח. אין סיכון לשיניים יציבות, כולל כתרים ושתלים.
הרדמה כללית, הסתכלות ישירה על מיתרי הקול במכשיר מיוחד הנקרא לרינגוסקופ, שימוש במיקרוסקופ לתצפית קרובה ותלת מימדית על מיתרי הקול. הפוליפ הוא לרוב תוצאה של דימום חד פעמי או חוזר לתוך המיתר. הניתוח כולל את הסרת הפוליפ באמצעות מכשירים מיקרו-כירורגיים ובמידת הצורך לייזר. כמו כן אם יש כלי דם המובילים אל הפוליפ הם עוברים צריבה והעלמה באמצעות הלייזר כדי למנוע דימומים חוזרים.
בין 30-60 דקות.
לאחר מס' שעות של מנוחה במחלקה ניתן להשתחרר הביתה.
שתיקה מוחלטת לשבוע. דיבור מופחת לשבוע נוסף. המנעות מאוכל חמוץ/חריף/מתובל למשך חודש, המנעות משתיה מוגזת ואלכוהול לחודש. ריפוי בדיבור לשימור תוצאות הניתוח.

פורסם באתר "Ynet"
ככל שאנו מתבגרים עולה הסיכון לירידה ברמת השמיעה. מחקר חדש הוכיח כי שתל שבלול בגיל מבוגר יעיל בדומה להליך בגיל צעיר וזאת למרות החשש מסיבוכים. פרופ' מיכל לונץ על המחקר והשלכותיו.
תוצאותיו של מחקר ישראלי שפורסם לאחרונה חשף כי למרות החששות שלוו את השתלת שתל השבלול אצל מבוגרים והתפיסה לפיה השתלה זו יעילה פחות ומלווה בסיבוכים, יעילות השתל בקרב מבוגרים בני 60 ומעלה דומה להשתלות בקרב צעירים וללא סיבוכים שונים. יתרה מכך, אצל מבוגרים נשתמרו במשך השנים התוצאות הטובות ובמקרים מסוימים נצפה שיפור במשך הזמן.
מחקרים אפידמיולוגיים מראים כי עד כשני שלישים מהאוכלוסייה בגילאים 75 ומעלה סובלת מליקוי שמיעה תחושתי, וכ- 25-40% מגילאי 65 ומעלה. ליקוי שמיעה זה קשור בהאצה של ירידה קוגניטיבית, האצת תהליך ההזדקנות והופעת שיטיון (דמנציה). ככול שעולה הגיל, עולה הסיכון לירידה בספי השמיעה, חדות השמיעה והיכולת העיבוד וסינון המידע וזיכרון השמיעה. כתוצאה משינויים אלה נפגעת היכולת להבין דיבור. במיוחד כאשר קיים צורך להבדיל בין דיבור לבין רעש רקע מתחרה. למרות עובדות אלה ולעתים אפילו בגללן, מיעטו להציע למבוגרים הסובלים מליקוי שמיעה חמור, השתלת שתל שבלול.
שתל שבלול, קוכליארי הוא אביזר אלקטרוני מושתל המאפשר שיקום שמיעה בחולים עם ליקוי שמיעה תחושתי עצבי חמור עד עמוק. בשונה ממכשיר שמיעה שמגביר את המידע בשמיעה, שתל השבלול עוקף את החלקים הפגועים באוזן הפנימית ומגרה ישירות את עצב השמיעה. זהו הפתרון המיטבי כיום לאנשים הסובלים מליקוי שמיעה תחושתי עצבי.
עד כה היה חשש כי אצל זקנים, השתלת שתל עלולה להיות פחות יעילה ולהוביל לסיבוכים נוספים (היה חשש מפני החמרה בהפרעות שיווי משקל ויציבה השכיחות בגילאים אלה). אולם, מחקר ישראלי חדש הראה כי יעילות השתל בקרב זקנים דומה ליעילות בקרב צעירים וללא שיעור סיבוכים שונה.
המחקר בדק את כל החולים בגילאים 60 ומעלה שעברו השתלת שתל שבלול (טווח גילאים 61-80) ב-11 השנים האחרונות. והראה שתוצאות מבחני תפיסת הדיבור היו טובות באופן משמעותי מאשר אלו שהיו לפני ההשתלה. כמו כן, לא נמצא מתאם בין הגיל בעת ההשתלה לבין תוצאות מבחני תפיסת הדיבור (כלומר הגיל לא השפיע), כשמושתלים מעל לגיל 70 השיגו תוצאות הבנת דיבור דומות למושתלים מתחת לגיל 70.
מבחינת תופעות הלוואי, תסמינים של סחרחורת הופיעו לזמן קצר בחמישה מטופלים. כל המטופלים טופלו והתסמינים חלפו תוך עד חודשיים ממועד ההשתלה. כך גם, כל תסמין אחר שהופיע.
המטופלים נבדקו להערכת שינויים באיכות החיים והתוצאות הראו שיפור בכל תחומי איכות החיים לאחר ההשתלה, כאשר השיפור הניכר ביותר היה בסולם הבריאות הכללית. אצל מבוגרים נשמרו התוצאות הטובות לאורך שנים ובמקרים מסויימים אף השתפרו.
מרבית המושתלים במחקר היו בעלי שארית שמיעה משמעותית במועד ההשתלה שלא נעלמה לגמרי. עובדה זו תומכת בהערכה כי הירידה הניכרת ביכולת הבנת הדיבור מעבר לסף שמיעה נתון, האופיינית לקשישים, מביאה להרחבת הקריטריונים להשתלת שתל שבלול בקבוצת גיל זו. כלומר, טיפול באמצעות השתלת שתל שבלול יכולה לתרום גם במצב שבו סף השמיעה עדיין קיים.
תוצאות המחקר הנוכחי מפחיתות את מרבית החששות בנוגע להשתלת שתל שבלול במבוגרים. לא נצפו סיבוכים משמעותיים אחרי ניתוח, והפרעות בשיווי המשקל לאחר ההשתלה לא היו שכיחות או חמורות כפי שניתן היה לצפות. כמו כן, למרות תקופה ארוכה של לקות שמיעה משמעותית בקרב קבוצת המחקר, תוצאות מבחני הבנת הדיבור בשקט ובתנאי רעש רקע השתפרו משמעותית לאחר השתלת שתל השבלול.
מרבית המושתלים הקשישים הצליחו להשיג יכולת שימוש בטלפון, החשובה לתקשורת היומיומית. בנוסף, השיפור ביכולת הבנת הדיבור בתנאי רעש רקע לאחר ההשתלה הביא לשיפור בתפיסה העצמית של איכות החיים של המושתלים.

פורסם באתר "Doctors".
הפתרון הטוב ביותר לשיניים חסרות הוא השתלות שיניים, הנחשבות יעילות, עמידות וקלות לביצוע – בזכות טכנולוגיות מתקדמות וחומרים איכותיים.
השתלת שיניים היא הליך רפואי הנותן מענה למצב בו יש שיניים חסרות, כחלק משיקום הפה ושחזור שיניים חסרות. אנשים מאבדים שיניים בשל סיבות מגוונות – עששת, מחלות פריודנטליות (מחלות חניכיים) וחבלות. הטכניקות הקיימות כיום להשתלת שיניים מאפשרות למלא את חללי השיניים החסרות בשתלים דנטליים וכתרי חרסינה, אשר משתלבים בפה ויוצרים מראה של שיניים טבעיות וחיוך מלא.
מהם שתלים דנטליים?
שתלים הם התקנים מטיטניום, אשר ממש מזכירים "דיבל" או בורג – והם מוברגים לעצם הלסת. סביב השתלים, בחלוף תקופת מעבר, נבנית עצם – וכך השתלים, אשר למעשה מחליפים את שורשי השיניים, נשארים קבועים בלסת ומחזיקים את השיניים שמולבשות עליהן. השיניים הן למעשה כתרי חרסינה המולבשים על השתלים הדנטליים.
כיצד מבוצעת השתלת שיניים?
השתלת שיניים כוללת מספר שלבים:
ראשית: בדיקה רגילה על ידי מומחה לכירורגיית פה ולסתות בצירוף צילום פנורמי שמאפשר לנו לאתר את כל הבעיות שקיימות בפה ולהתאים תכנית טיפול מקיפה ואיכותית.
שנית: ביצוע בדיקת סי.טי של השיניים המאפשרת שיקוף הפה ואזורי ההשתלה בתלת מימד.
שלישית: עקירה ו/או ביצוע ההשתלה; הליך ההשתלה עצמו אורך בממוצע שעה וחצי עד שעתיים ללסת שלמה (רבע שעה לשתל בודד). הוא יכול להיעשות בהרדמה מקומית או תחת טשטוש עמוק (למשל במקרים בהם המטופל סובל מחרדה דנטלית) ואז ישנו רופא מרדים המלווה את כל מהלך הטיפול. בעקבות הטשטוש המטופל איננו חש ואיננו זוכר דבר מהנעשה בעת הטיפול. יחד עם זאת, במהלך הטיפול, המטופל מבין הוראות ומשתף פעולה עם הסובבים. לאחר הטיפול, אם הכל עובר בשלום, השתלים נקלטים בפיו של המטופל ומשמשים אותנו כבסיס להלבשת כתרי החרסינה הנראים כשיניים טבעיות.
אילו קשיים עלולים להתעורר בקשר לטיפול ההשתלה?
על כל הקשיים ניתן להתגבר ורובם נדירים. בכל מקרה, לא משנה איזה קושי מתעורר, אם פונים למומחה הנכון, ובמקרה של השתלות, מדובר במומחה לכירורגיית פה ולסת, הוא ימצא את הפתרון המיטבי. לרוב מתעורר צורך בפתרונות במקרים של מחסור בעצם לסת. וכן במקרים של אחרי טיפול ההשתלה שאז ישנו דימום, זיהום או מצב בו השתלים לא נקלטים.
אז מה עושים, במקרה שאין מספיק עצם להשתלה?
השתלים הדנטליים מוברגים לעצם הלסת – וחייבת להיות מספיק עצם כדי להחזיק את השתלים, על מנת שישרדו. אם אין מספיק עצם, למשל עקב אוסטיאופורוזיס, ספיגת עצם וכדומה, אז חייבים למצוא פתרון. במקרים אלה, הפתרון יכול להיות הרמת סינוסים או השתלת עצם לצורך עיבוי הרכס מחוסר השיניים או הגבהתו.
מהי הרמת סינוס?
זהו הליך שיכול להתבצע רק בלסת העליונה – והוא מיושם כאשר חסרה עצם לסת. הסינוסים הם חללים הממוקמים מעל עצם הלסת העליונה ומעל לשורשי השיניים, משני צדי האף. החללים הללו, המלאים באופן רגיל באוויר, ממולאים בחלקם התחתון במסגרת ניתוח הרמת סינוס בחומר עצם.
חומר זה מאפשר לעצם לבנות את עצמה סביב השתל – וכך לגדול; והשתלים מתחזקים ומתקבעים בעצם, באופן שמאפשר את הצלחת התהליך והישרדות השתלים. חשוב לציין כי מומלץ לבצע הליך זה של ניתוח להרמת סינוס, על ידי מומחה בכירורגיית פה ולסת, שהוא בעל הידע הכלים והמיומנויות הנדרשים. זאת על מנת להגיע לתוצאות מיטביות ולמנוע סיבוכים.
מהי השתלת עצם – וכיצד היא שונה מהרמת סינוס?
השתלת עצם מתבצעת בלסת תחתונה ולעתים בלסת עליונה (כשאין אפשרות לבצע הרמת סינוס). להבדיל מהרמת סינוס, שם ממולא חלל הסינוס בחומר דמוי עצם, בהשתלת עצם, מושתלת עצם של ממש, הנלקחת מהמטופל במקרים מסוימים או על ידי שימוש בעצם שנקנית שמקורה באדם.
ניתן לקחת עצם ממספר מקומות בגוף. בחלק מהמקרים, לקיחת העצם והשתלה שלה יכולה להתבצע במרפאת השיניים; ולעתים נדרש שההליך יושלם בחדר ניתוח בבית החולים. לאחר השתלת העצם, מחכים כי העצם תיקלט – ורק אז מבצעים את ההשתלה. גם את הפעולה הזו, של השתלת עצם, מומלץ שיבצע מומחה בכירורגיית פה ולסת.
ומה קורה כאשר גוף המטופל דוחה את השתלים לאחר ההשתלה?
כאשר חולפת תקופת ההחלמה שלאחר השתלת שיניים והמטופל מרגיש כאב באזור ההשתלה, וניכרת שם נפיחות ו/או הפרשה מוגלתית; וכן במקרים בהם השתל זז, נייד ואיננו "יושב" קבוע, יש לחשוד כי הגוף דוחה את השתל.
במקרים אלה, הרופא יבצע בדיקות – ואם יסיק כי כך הם פני הדברים, השתלים יוצאו, המטופל יקבל טיפול מתאים ויחכו שהאזור יחלים. לאחר שיחלפו כל תסמיני דחיית השתל, יתחילו מחדש בהשתלה. במרבית המקרים בפעם השנייה השתלים נקלטים.
מה אורך חייהם של השתלים? כמה זמן הם יחזיקו מעמד?
זו שאלה שאין עליה תשובה, משום שהשתלים בהם נעשה שימוש כיום הם כה יעילים ואיכותיים, עד שלא ניתן להשוות אותם לשתלים בהם נעשה שימוש בעבר. יש מעקב ומחקרים רק לגבי שתלים ישנים; וניתן לראות כי הם שורדים בין עשר לחמש עשרה שנה. השתלים החדשים בוודאות ישרדו הרבה יותר זמן, אבל אי אפשר לנקוב מספר, עד שלא יושלם המעקב אחריהם. כנראה שאת התשובות נדע בעוד עשרים שנה.
לסיכום:
השתלת שיניים היא פתרון מושלם לשיניים חסרות וקיימות כיום שיטות המאפשרות את ביצועה באופן יעיל, המניב תוצאות מצוינות. לעתים דורשת ההשתלה הכנה מוקדמת, בדמות ניתוחים – כגון: הרמת סינוס ו/או השתלת עצם ואת ההליכים האלה חשוב לבצע אצל מומחה בכירורגיית פה ולסת.
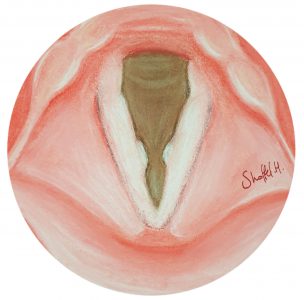
שתי יבלות, אחת על כל מיתר, נוצרות כתוצאה מדיבור מאומץ וממושך, עקב חיכוך מתמשך של המיתרים. אופייני למורים/מורות וגננות, ולכל מי שמאמץ את קולו יתר על המידה. היבלות מונעות סגירה מלאה של המיתרים והקול נשמע מחוספס ונמוך.
באיור: יבלות במיתרי הקול
צרידות ממושכת עם עליות ומורדות, מחמיר בדיבור מרובה, מוקל בתקופות מנוחה. מלווה במאמץ קולי וקול מחוספס
ייעוץ רפואי, בדיקת סטרובוסקופיה של מיתרי הקול, בדיקות דם שגרתיות, במידת הצורך צילום חזה ואק"ג
כאב קל בגרון, תחושת רדימות חולפת בצד הלשון. אם יש שיניים רופפות, מודלקות וחולות הן עלולות להיפגע. נעשה שימוש במגן סיליקון מיוחד בזמן הניתוח. אין סיכון לשיניים יציבות, כולל כתרים ושתלים.
הרדמה כללית, הסתכלות ישירה על מיתרי הקול במכשיר מיוחד הנקרא לרינגוסקופ, שימוש במיקרוסקופ לתצפית קרובה ותלת מימדית על מיתרי הקול, הסרת היבלות באמצעות מכשירים מיקרו-כירורגיים ובמידת הצורך לייזר.
בין 30-60 דקות.
לאחר מס' שעות של מנוחה במחלקה ניתן להשתחרר הביתה.
שתיקה מוחלטת לשבוע. דיבור מופחת לשבוע נוסף. הימנעות מאוכל חמוץ/חריף/מתובל למשך חודש, הימנעות משתיה מוגזת ואלכוהול לחודש. ריפוי בדיבור לשימור תוצאות הניתוח.
פורסם באתר "דוקטורס".
כולנו עשויים להזדקק לבדיקות דימות במהלך חיינו. מתי כדאי לעשות אולטרסאונד? מתי יש לבצע CT? ומתי רצוי לבחור בבדיקת MRI? מבולבלים? המאמר הזה בדיוק בשבילכם.
מי מאתנו לא נזקק במהלך חייו לבדיקת דימות כלשהי: אולטרסאונד, CT או MRI? כמה מאתנו באמת יודעים מה ההבדל בין הבדיקות השונות – ולאיזה מקרים או אבחנות הן נועדו?
למעשה, כל בדיקות הדימות קשורות לתחום הרדיולוגיה – תחום בו מצלמים, בעזרת טכנולוגיה מתקדמת, את החלקים הבלתי נראים לעין של גוף האדם – והופכים אותם לנראים לעין.
בדרך כלל, את הצילומים מבצע רנטגנאי (שאינו רופא) – ומי שאמון על הפענוח ומתן ה"משמעות" לצילומים הוא רופא רדיולוג. חשוב לציין כי תשובת הפענוח הניתנת למטופל יחד עם הצילום איננה פלט אוטומטי של מחשב, אלא חוות דעת מקצועית של הרדיולוג, המופקת בזכות מיומנות גבוהה.
אמנם, יש כמובן חשיבות רבה לביצוע הצילומים באופן הטוב ביותר על ידי הרנטגנאי (כמו ההבדל בין צלם טוב לצלם גרוע) – אבל קיימת עוד יותר חשיבות לפענוח הנכון של הצילומים. לשם כך, צריך את העיניים, הראש והניסיון של הרדיולוג, שכן קצת כמו בפענוח תצ"א (תצלומי אויר) – בדיקת דימות איננה רק התמונות, אלא המשמעות שלהן.
הרדיולוגיה נחשבת תחום של "רפואת צללים" או "רפואה שקופה", מכיוון שמרבית הנבדקים מופנים לבדיקה מסוימת – ולא לרדיולוג ספציפי; ולמרבית הרדיולוגים אין קליניקה או מטופלים ישירים. ועדיין: יש לתחום זה חשיבות קריטית לאבחון ולטיפול נכון – יש מצבים בהם פענוח מדויק יכול להוות את ההבדל בין חיים ומוות. זו גם הסיבה שכיום יותר רופאים מטפלים מפנים לרדיולוג מסוים, עליו הם סומכים, שיבצע או יפענח את הבדיקות של המטופלים שלהם – באופן המיטבי.
אילו אמצעי דימות עומדים לרשותנו?
אולטרסאונד- בדיקה הנעשית בעזרת גלי קול בעלי תדר גבוה. מדובר בבדיקה זמינה ויעילה, שאינה כרוכה בקרינת רנטגן. למרות היותה בדיקה זולה יחסית, היא עדיין הבדיקה הטובה ביותר להדגמת עוברים, לבירור ראשוני של בעיות בילדים; ובאיברים כגון כיס המרה, אשכים והערכת קשריות בבלוטת התריס, אשר באמצעות הבדיקה ניתן להעריך על פי המראה אם הן חשודות או לא חשודות כממאירות.
מבין כל בדיקות הדימות, זוהי הבדיקה שהינה הכי "תלוית בודק" – כלומר: יש חשיבות קריטית ליד ולעין של מי שמבצע את הבדיקה.
באולטרסאונד, יותר מכל שאר בדיקות הדימות, אם לא מבצעים את הבדיקה באופן נכון, דהיינו אם לא מניחים את המתמר (חיישן) במיקום הנכון, אפשר לפספס ממצאים רבים. בזכות זמינותה הגבוהה והיעדר הקרינה, זוהי בדיקה מצוינת כ"בדיקת קו ראשון" – ובהתאם לממצאים בבדיקה זו, ניתן להחליט על המשך הבירור.
CT (טומוגרפיה ממוחשבת)- מכשיר בעזרתו מפיקים תמונה של פנים הגוף, על ידי קרן רנטגן הנעה סביב החולה מזוויות שונות. האותות המוחזרים למחשב מעובדים ויוצרים את התמונה.
מדובר בבדיקה זמינה ויעילה, כאשר תוך זמן קצר (מספר דקות בדרך כלל), ניתן להדגים למעשה כמעט מקצה הראש עד כפות הרגליים, אבל היא כרוכה בקרינה מייננת (קרינת רנטגן). לכן, יש לצמצם את השימוש בבדיקה – בעיקר באוכלוסיות עם רגישות גבוהה לקרינה, כמו: נשים בהריון, ילדים ומבוגרים צעירים (עד גיל 40).
בדיקת ה-CT נכנסה לשימוש מסחרי בשלהי שנות ה-70' של המאה הקודמת – ועשתה מהפכה באבחון וברפואה בכלל. לא בכדי, הבדיקה נחשבה ל"המצאה הטובה ביותר מאז הלחם הפרוס", שכן בבדיקה זו מתקבלים צילומים בהם רואים את פנים הגוף כמו פרוסות.
MRI תהודה מגנטית- מכשיר לסריקה לא פולשנית, בשיטה המבוססת על שדה מגנטי חזק, כאשר נתוני הסריקה מעובדים לידי תמונות ברורות. בשונה מבדיקת CT, הגוף לא נחשף לקרינה מייננת. בדיקת ה-MRI בדרך כלל אורכת יותר זמן מ-CT (אורך בדיקה הינו לפחות עשרים דקות) -ורגישה יותר לתזוזות הנבדק ולשיתוף הפעולה שלו. כמו כן, לעיתים אנשים עם קוצב לב, משאבות אינסולין ושתלים מסוימים אינם יכולים לבצע את הבדיקה, בגלל השדה המגנטי. גם לאנשים הסובלים מקלסטרופוביה עלולה להיות בדיקה קשה – ולעיתים בלתי אפשרית. ילדים קטנים נזקקים לעיתים להרדמה כללית, על מנת לבצע את הבדיקה ללא תזוזה.
הדעה הרווחת היא שבדיקת MRI, בגלל היותה טכנולוגיה חדשה יותר ויקרה יותר, היא בהכרח טובה יותר ונכונה יותר בכל המצבים – אבל לא כך הוא. אמנם יש מצבים רבים, בהם MRI הינה הבדיקה העדיפה, אבל במקרים רבים אחרים – דווקא בדיקת CT הינה הבדיקה העדיפה.
כך, למשל: CT היא הבדיקה העדיפה במקרה של חבלה קשה, זאת משום שיש חשיבות קריטית למהירות ההדגמה של מערכות גוף רבות (מח, ריאות, עצמות) – על מנת לייצב את הנבדק ולבחון איזה מערכות נפגעו ובאיזו מידה. בדיקת MRI בנבדק לאחר חבלה קשה, לא רק פחות טובה מ-CT לגילוי שברים או "חזה אויר" – היא גם אורכת זמן רב, זמן שעלול להיות קריטי להמשך טיפול.
מצבים נוספים, כגון: אבנים בדרכי השתן, אויר חופשי בחלל הבטן, גוש קטן בריאה, היצרות בכלי דם בלב – הם מצבים ש-CT מדגים בצורה מדויקת ויעילה, בעוד שב-MRI ניתן לפספס אותם.
MRI הינה בדיקה עדיפה באפיון רקמות רכות, למשל: הדגמת רקמת המוח וחוט השדרה או הדגמת הסחוסים, הגידים והשרירים בפגיעות ספורט, לאחר שנשללה בעיה בעצמות (בצילום רגיל או ב-CT). כיום ניתן לבצע גםMRI לעוברים, כאשר האולטרסאונד אינו מספק תשובה חד משמעית.
ואחרי כל זה, איזו בדיקה עדיפה?
מסקירה של בדיקות הדימות השונות, עולה כי יש להתאים את סוג הבדיקה לבעיה הספציפית של הנבדק. למשל: בירור כאבי בטן בבחורה צעירה בת 20 שונה מבירור כאבי בטן בגבר בן 63 עם היסטוריה של סרטן במעי הגס. מרבית הרופאים המפנים יודעים לאיזו בדיקה להפנות ואת היתרונות של בדיקה מסוימת, במצב רפואי מסוים.
אבל אם לא – מרבית הרופאים יתייעצו עם רדיולוג; ובמרבית קופות החולים יש כיום "מרכז דימות", בו נמצאים יועצים רדיולוגים שמטרתם, בין השאר, לעזור לרופא המטפל להפנות את הנבדק המסוים לבדיקה המתאימה ביותר לשאלה האבחנתית העומדת על הפרק.
ד"ר ענת בלנק היא מנהלת יחידת ה-MRI במרכז רפואי ת"א; מומחית בדימות גוף במרכז רפואי א.ר.ם לרפואת א.א.ג בבית חולים אסותא ת"א.
מטרת הבדיקה הינה זיהוי אזור החסימה בלוע האחראי לתופעת הפסקות הנשימה בשינה, כחלק מתכנון פעולה ניתוחית נדרשת.
צום של 6 שעות.
אלחוש מקומי של האף במידת הצורך. מתן חומר מטשטש על ידי רופא מרדים. תצפית וצילום וידאו של אזור הלוע והגרון בזמן הירדמות, ותיעוד האזורים בלוע הגורמים לרטט של נחירה ולקריסה של הרקמות הגורמות להפסקות נשימה. הפסקת הטשטוש והתעוררות מיידית.
אי נוחות קלה באף ובלוע.
כחצי שעה.
מיידית.
חזרה מיידית לשגרה.
Recent Comments