פורסם באתר החדשות 'מעריב online' ובעיתון מעריב, במדור בריאות, בתאריך 11.01.2024
מאת: אילנה שטוטלנד, מעריב
חמישה רופאים שהחליטו להתנדב ולסייע בתחום התמחותם לחיילים שנלחמים בעזה ובצפון ולמפונים מהעוטף, מספרים על התרומה שלהם, על הרגעים המרגשים שחוו ועל תחושת הסיפוק
ד"ר סיון גושן
מטפלת בחיילים הסובלים מבעיות אף–אוזן–גרון
"התנדבות היא חלק ממני. אחת הסיבות שיצאתי לפני כשנה לפנסיה מהשירות הציבורי בבית החולים פוריה הייתה כדי לעשות יותר דברים שקשורים להתנדבות בנוסף למה שאני כבר עושה", אומרת ד"ר סיון גושן (בתמונה בחלוק הלבן עם חבריה למרפאה הניידת), מומחית לרפואת אף־אוזן־גרון וניתוחי ראש־צוואר, שכיום מנהלת מרפאה פרטית בבית החולים הרצליה מדיקל סנטר. מאז שפרצה המלחמה היא מתנדבת ב"א.ר.מבולנס" – מרפאה ניידת שיוצאת יום־יום עם רופאים מומחים וצוות רפואי תומך לבסיסים, שטחי כינוס והתרעננות של חיילים בכל רחבי הארץ.
המרפאה הניידת הוקמה על ידי א.ר.ם, המרכז הרב־תחומי לרפואת אף־אוזן־גרון, והצוות מעניק בהתנדבות סיוע רפואי לחיילים הזקוקים לו. "כשפרצה המלחמה, היה לי רצון עז להתנדב בתחום שאני הכי טובה בו, והחלטתי להצטרף לפרויקט הזה", היא מספרת. "הספקתי להיות בצפון בכמה בסיסים, הייתי באשקלון במקום שאליו מגיעים מילואימניקים כשהם יוצאים מעזה. בשבוע שעבר למשל פגשתי חבר'ה שהשתחררו אחרי חודשיים וחצי בעזה. הגענו לשטח שבו הם שהו, פרשנו את הציוד שלנו, וחשבנו שיהיו אי אלו חיילים שיפנו אלינו. בסוף הגיעו 123 חיילים, עבדנו כמו משוגעים, כאשר עיקר התלונות היו על ירידת שמיעה וצפצופים באוזניים כתוצאה מפיצוצים".
רגעים מרגשים: "המפגש עם אנשי המילואים מאוד מרגש. אלה אנשים שחודשיים־שלושה היו בעזה. הגיעו כאמור 123 חיילים, היה תור ארוך, הם היו צריכים לחכות, זה לוקח זמן. אם מספר כזה של ממתינים היה בקופת חולים, כל אחד היה מנסה לבלוע את השני ו'מי נכנס קודם'. ואילו פה ראית רק אחדות, נתינה ואהבה ביניהם. הם ישבו בכיף, פרגנו אחד לשני. אני מרגישה שאני תורמת משהו ועוזרת קצת לאיזשהו מאמץ כללי בימים האלה. אני גם יודעת שהמתנה לתור למומחה אף־אוזן־גרון דרך קופת חולים לוקחת חודשים. אז הנה אני פה, באופן מיידי, ואני זמינה עבורם כמיטב יכולתי".

משמאל לימין: ד"ר סיון גושן, פרופ' דורון הלפרין וסילביה עד אל, אחות חדר הניתוח (אסותא רמת החייל)

ד"ר סיון גושן במוצב בעין יעקב
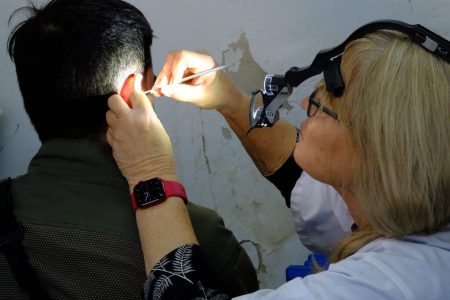
ד"ר סיון גושן
ד"ר עידית לחובר–רוט
מייעצת בתחום אלרגיה במתחמי מפונים
"אנשים שנמצאים מחוץ לביתם ולסביבתם הטבעית זקוקים גם לטיפול בבעיות כרוניות ו'שגרתיות' בתחום האלרגיה. זו מטרת מרפאת המתנדבים 'הנודדת' שפתחנו, המופעלת על ידי רופאים, חברי האיגוד הישראלי לאלרגיה ואימונולוגיה קלינית", אומרת ד"ר עידית לחובר־רוט, חברת ועד האיגוד, מומחית ברפואת ילדים, אלרגיה ואימונולוגיה מהמרכז הרפואי מאיר.
"המרפאה מופעלת בעקבות המלחמה ונותנת מענה לאוכלוסיות המפונים מהצפון ומהדרום במרכזים באילת ובים המלח. הרעיון היה של ד"ר שירה בן אור, מומחית לאלרגיה ואימונולוגיה מאיכילוב, עקב העובדה ששירותי הרפואה בתחום האלרגיה במקומות האלה מאוד דלים. יצרנו קשר עם קופות חולים כללית ומכבי. מכבי נתנו חסות למרפאה בים המלח, כללית באילת. רופאי האיגוד מגיעים לשם במועדים מסוימים, וראינו כבר קרוב ל־50 מטופלים. אחד הדברים למשל שאנחנו רואים יותר ויותר הוא תפרחת עורית (אורטיקריה) שמופיעה במצבי לחץ. היו לא מעט מטופלים שהגיעו עם זה למרפאה. אנחנו מגיעים למתחמי המפונים ונותנים להם מענה במקום שיחכו חודשים לתור או ינדדו לכל מיני מקומות כדי לקבל טיפול. אני מסתכלת איפה אני יכולה לעזור לאנשים הללו. כל אחד תורם מהידע שלו, מהניסיון המקצועי שלו. זו התרומה שאני יכולה לתת".
רגעים מרגשים: "פגשתי אדם בן 80 שמילדות סוחב כותרת של מי שיש לו אלרגיה לפניצילין. הוא היה צריך לקבל אנטיביוטיקה, ולא נתנו לו, אמרו שהוא כן יכול לקבל, לא יכול לקבל. פתרתי לו את הבעיה. אם אני יכולה לעזור למישהו בבעיה שנוצרת אצלו, עשיתי את שלי".
ד"ר אבי פנסקי
מטפל בבעיות אורתופדיות בקרב לוחמים
"ב־7 באוקטובר גייסו שלושה מבני משפחתי: את הבן שלי, את החתן, ואת בן הזוג של הבת. שלושתם לוחמים. הם כולם יצאו ואני נשארתי בבית", מספר ד"ר אבי פנסקי, מומחה בכירורגיה אורתופדית, אורתופדיית ילדים, ומנהל מרפאה יועצת במרכז רפואי של כללית ב"ביג" בית שמש.
"עד ינואר עוד עשיתי מילואים, יעצתי ליחידות מובחרות ולוחמות, אבל מפאת גילי שוחררתי. ואז פתאום כולם יוצאים ואני נשאר מאחור. היה לי תסכול די גדול. מההיכרות שלי עם מה שקורה ביחידות צבאיות במקרים שבהם מגייסים מאסה כל כך גדולה של מילואימניקים במכה אחת, היה לי ברור שהצורך באורתופדיה יהיה מאוד גדול. זאת בעיקר מפני שלוקחים אנשים שלא נמצאים בכשירות גבוהה בשוטף, כאלה שבשגרה לא עושים פעילות גופנית שמתאימה ללחימה. צריך תוך זמן קצר להכשיר אותם, אם זה ריצות, קפיצות, זינוקים, ויש המון פציעות אורתופדיות.
"אני גם יודע שבשלב הראשון אין הרבה אורתופדים זמינים ביחידות, וגם מודע לכך שציוד אורתופדי כמו מגיני ברכיים, מגיני קרסול ועוד, לא תמיד נמצא במלאי. התרמתי דרך חנויות ומפעלים ציוד אורתופדי ברמה גבוהה, העמסתי על האוטו שלי, והתחלתי לנסוע לשטחי כינוס ולכל מיני מקומות בארץ שבהם נמצאים חיילים. העברתי לרופאים ולחובשים ביחידות את הטלפון שלי, והם יוצרים איתי קשר בהתאם לצורך. לפעמים גם חיילים שיוצאים הביתה, מגיעים לקליניקה שלי.
"הקריאה הראשונה שלי הייתה בנוגע לחייל עם נקע בקרסול. בנסיעות הראשונות נסעתי לבד, ואז כבר צירפתי אליי פיזיותרפיסט מתנדב, כי הבנתי את הצרכים. בשטח אנחנו פורשים מזרן, מיטת טיפולים, ועובדים בשיתוף פעולה. אני מאבחן, הוא מטפל. בנוסף לכך, התרמתי מחברות תרופות כל מיני משחות להפגת כאב שאפשר להשתמש בהן מיידית".
רגעים מרגשים: "דברים שאני שומע מחיילים. הם אומרים: 'דוקטור, תעשה מה שאתה חושב שצריך לעשות, תן לי זריקה, משחה, אבל אתה לא שולח אותי לצילום כי אני חייב להישאר עם החבר'ה. לא גימלים, לא הביתה, אני חייב לחזור ליחידה'. נסעתי למשל באחד הימים לבדוק צנחנים בגבול לבנון. הגעתי לכברי, והכביש היה סגור בגלל ירי נ"ט של חיזבאללה. ואז פתאום קיבלתי טלפון ממילואימניק, סמג"ד שריון בעזה, שאמר לי שתוך כדי ירי התותח הוא נחבל בברך. אמרתי לו, 'אני עכשיו בכברי, ויכול להגיע אליך תוך שעות, בוא ניפגש בצומת סילבר'. הבנתי שאני צריך עבורו מגן ברך קצת יותר גדול ממה שיש לי, התקשרתי לטכנאי אורתופדיה שאני עובד איתו מרחובות, הוא חבר אליי בדרך, מילא לי את האוטו במגינים במידות שונות, ונסעתי לסילבר.
"הסמג"ד יצא מעזה, ישבנו במרכז מסחרי, עשיתי לו בדיקה, התאמתי לו את המגן, ציידתי אותו בתרופות. אמרתי לו, 'קח יום או יומיים, תפגוש משפחה'. הוא לא הסכים, אמר שמיד הוא חוזר לחיילים שלו בעזה. הרוח של הלוחמים, המסירות, החברות ביניהם מאוד מרגשות אותי. כשאני חוזר הביתה אחרי הנסיעות האלה אני מפורק, חוזר מותש גופנית, אבל עם המון סיפוק מכך שעשיתי משהו חשוב, שגם אני תורם למאמץ המלחמתי".
ד"ר ליאור קצף
עוזר בתחום רפואת שיניים לחיילים, מפונים ולרופאי שיניים
"בתחילת המלחמה אני ושאר החברים בוועד המרכזי של ההסתדרות לרפואת שיניים החלטנו להירתם מיידית לטובת החבר'ה המפונים שנשארו בלי בתים, בלי כסף", אומר ד"ר ליאור קצף, יו"ר ההסתדרות לרפואת שיניים בישראל. "במקביל החלטנו גם לעזור לרופאי שיניים שנשארו ללא מרפאות, לתת להם מקום במרפאות שלנו על מנת ליצור רצף טיפולי ולתת מענה למי שהם כבר התחילו לטפל בו. פרסמנו באתר שלנו את מאגר המרפאות המסייעות. התנדבנו גם למען חיילים. נתנו גם להם מענה טיפולי, למרות שרובם מטופלים בצבא. כמו כן, נידבנו רופאים לנסיעה לבסיסים כדי להחליף את הרופאים התורניים במשמרות שלהם, על מנת שיוכלו לצאת הביתה ולנוח. התקשרו אליי מבסיס רעים, היו צריכים שם רופאי שיניים שיחליפו חבר'ה בשבת. תוך חצי שעה מאז שביקשו, צעקו לי 'מספיק'. כבר היו להם 50 מתנדבים, והיו צריכים רק שלושה. הייתה היענות מדהימה של רופאים בארגון".
רגעים מרגשים: "הייתה אצלי תצפיתנית ממשפחה אמידה, באה עם אמא שלה ולא רציתי לקחת כסף. היה עוד בחור נחמד ששבר עם הנשק את השן הקדמית. אנחנו לא לוקחים מהם כסף, כי זו התרומה הקטנה שלנו למאמץ. לאחרונה גם נסענו כארגון לכפר המכביה. הבאנו ליצן לילדי המפונים, חילקנו להם יחד עם 'קולגייט' מברשות שיניים. זאת נתינה של אנשים שרוצים רק לתרום".
ד"ר ליאת ברזילי–יוסף
מסייעת לחולי סוכרת בקיבוץ שפיים
"הכל התחיל מכך שכמו כולם נורא רציתי ללכת ולעשות דברים לטובת הציבור בתקופה הזאת", אומרת ד"ר ליאת ברזילי־יוסף, מומחית ברפואה פנימית ואנדוקרינולוגיה מהמכון האנדוקריני במרכז הרפואי מאיר מקבוצת כללית. "בהתחלה הלכתי להתנדב בחקלאות, ואז סיפרו לי שפתחו בשפיים, שם מרוכזת קהילת עוטף עזה, מרפאת משפחה של כללית. אמרתי, 'טוב, אני אומנם לא בדיוק רופאת משפחה, אבל אלך לעזור בתור רופאת משפחה'. כשמנהלת המרפאה גילתה שאני רופאה לסוכרת ואנדוקרינולוגית, היא אמרה: 'תעשי את מה שאת מומחית בו'.
"היא פרסמה זאת בקרב המפונים ומסתבר שהיו המון בקשות. כשהגעתי, כבר התחלתי לטפל בתחום שלי. אחרי שהתנדבתי בכל מיני קטיפים והיה מאוד נחמד, הרגשתי שכשאני יושבת במרפאה ועושה את מה שאני יודעת לעשות, אז ההתנדבות שלי ממוקדת נכון. הרבה מהפונים יצאו מאיזון לא רק בגלל הלחץ שהם נמצאים בו, אלא כי כל אורחות החיים השתבשו. בטיפול בסוכרת חשוב מאוד להיצמד להרגלי חיים, אם זה מבחינת אוכל, פעילות גופנית, שינה, ואילו במצב הנוכחי הכל השתבש. המצב מאוד מורכב להם, כל אחד חווה איזשהו אובדן, אין מישהו שזה לא נגע לו. אבל אם בהתחלה הם דיברו איתי על האובדן ומה שהם חוו, היום השיח הוא כבר על ההתמודדות היומיומית, איך חוזרים לשגרת חיים".
רגעים מרגשים: "אחד המטופלים שהגיע אליי הוא איש טיפול בעצמו. גם הוא, כמו כולם, חווה קושי אבל במפגש הראשון הוא הגיע ממקום של חוזקה. בפעם השנייה כשהוא הגיע, ראיתי כבר בן אדם ממש ממוטט. הוא התחיל לעכל את מה שעבר וגם חווה עומס מנטלי מפני שבגלל היותו מטפל, כולם גם פנו אליו. אמרתי לו: 'עצור, עכשיו זה הזמן לטפל במטפל'. הוא בכה במרפאה, קמתי, חיבקתי אותו, אמרתי לו: 'עכשיו אנחנו בשבילך'. עבורי זה היה רגע מאוד מרגש, כי הבנתי שאני יכולה לעזור להם, לתת כתף אמיתית. בלי קשר לטיפול עצמו, עצם זה שנגעת לו בלב וקצת עודדת אותו – זה כבר עושה טוב. במקביל אני גם עושה את הטיפול המקצועי שהם צריכים ותורמת במה שאני יכולה בעת הזאת. בתקופה הזו גם בשביל השפיות שלך, אתה חייב להיות בעשייה תורמת. אני רואה אנשים שמחכים לי ואני מתרגשת מזה".


































Recent Comments