
התפרסם באתר 'חדשות 08', מדור בריאות, בתאריך 19.09.2024
א.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, מרחיב את תחומי פעילותו ומברך על הצטרפותה של ד"ר ענבר פינקל, מומחית לאונקולוגיה רפואית של גידולי ראש-צוואר ובלוטת התריס. ד"ר פינקל מביאה עימה ניסיון עשיר בתחום סרטן הראש והצוואר, סרטן בלוטת התריס, טיפולים ביולוגיים ואימונותרפיים, וכן התאמת טיפולים אישיים במקרים אונקולוגים מורכבים.
ד"ר פינקל, אשר סיימה את התמחותה במרכז הרפואי רבין ושימשה כרופאה בכירה במכון האונקולוגי דוידוף שבמרכז הרפואי בילינסון, עברה התמחות-על בתחום אונקולוגיה של גידולי ראש-צוואר במרכז הרפואי MOORES CANCER CENTER באוניברסיטת קליפורניה סאן דייגו, ארה"ב. כיום, היא מנהלת את השירות לאונקולוגיה רפואית של גידולי ראש-צוואר ובלוטת התריס באיכילוב, המרכז הרפואי ת"א ומשלבת בעיסוקה גם עבודת מחקר בתחום הטיפולים האימונותרפיים והביולוגיים שבאזורי התמחותה.
מנכ"לית א.ר.ם, נעה מנלה: אני מברכת על הצטרפותה של ד"ר פינקל למרכז הרפואי א.ר.ם. "ד"ר פינקל הינה אחת הרופאות המעודכנות והמוערכות ביותר בארץ בתחום הטיפול הביולוגי באונקולוגיית ראש צוואר. עד כה, שיתפה פעולה עם הרופאים שלנו מרחוק, וכעת תהווה חלק מהמערך, ותעבוד עמם "צמוד" בהתאם לתפיסה ההוליסטית, שהינה עקרון מרכזי מנחה בפעילותינו בא.ר.ם.
מרכז א.ר.ם ממשיך לחדש ולהרחיב את שירותיו, תוך מתן דגש על רפואה מקצועית ברמה הגבוהה ביותר, למען בריאות המטופלים.

פורסם באתר הארץ, מדור בריאות, בתאריך 23.09.2024
עם יציאתה לדרך של שנת הלימודים החדשה, מסבירים ד"ר משה חייצ'יק מומחה א.א.ג ילדים בא.ר.ם ואביבה לוריא, קלינאית תקשורת ואודיולוגית במכון א.ר.ם H.ear, מהן הסיבות לליקויי שמיעה אצל ילדים, מהן ההשלכות הקשות שעלולות לגרום בעיות שמיעה שאינן מאובחנות ומטופלות כבר בגיל מוקדם, מהם הסימנים לזיהוי בעיות שמיעה אצל ילדים ואיך בדיוק מבצעים בדיקת שמיעה לפעוטות וילדים.
החזרה לגנים והעלייה לבית הספר היא הזדמנות מצויינת להעלות את המודעות לחשיבות שבאיתור בעיות שמיעה בשלב מוקדם ככל שניתן. שמיעה היא אחד החושים החשובים ביותר להתפתחות תקינה של רכישת שפה, דיבור, היגוי נכון וכמו כן, להתפתחותן של יכולות חברתיות וקוגניטיביות בפעוטות וילדים. מכאן, שלאור העובדה, שירידת שמיעה היא הלקות החושית הנפוצה ביותר בגילאי הילדות – כדאי להיות עירניים לכך, בכדי לאבחן את הליקוי בזמן אמת, לתת את הטיפול הנכון ובכך למנוע פגיעה משמעותית וקבועה בשמיעה.
כ-3 מתוך כל 1,000 תינוקות, נולדים עם ליקוי שמיעה משמעותי כאשר כ-60% ממקרים אלו, נגרמים מסיבות גנטיות. במהלך שנות הילדות, הנערות ועד לגיל 18, כ-16.9% מהילדים בישראל יסבלו מירידת שמיעה כלשהי באוזן אחת או בשתיהן. לרוב, ירידת השמיעה בגילאים אלו תהיה זמנית בשל היותה הולכתית (בעקבות דלקות, הצטברות שעווה מרובה, הצטברות נוזלים) אך היא גם יכולה להיות פרמננטית וקבועה למרות אופיה ההולכתי, כאשר היא נגרמת למשל: בעקבות חור בעור התוף או נזק לעצמות השמע. מצבים אלו, מחייבים התערבות רפואית מקצועית. מתוך מקרים אלו, נמצא שכ-25% ממקרי ירידת השמיעה בילדים, נגרמים מסיבות סביבתיות כמו זיהומים, תגובה לתרופות או חשיפה לרעש. ב-15% מהמקרים הסיבה אינה ידועה.
ילדים עם ליקויי שמיעה שאינם מטופלים, עלולים להתקשות ברכישת השפה ובהבנת הנשמע. כמו כן, עלולות להיפגע אצלם היכולות הקוגניטיביות והכישורים החברתיים כגון: פגיעה בביטחון העצמי וביצירת קשרים חברתיים, היכולת לתקשר ולהגיב באופן מילולי ולא-מילולי לסיטואציות מגוונות ובמקרים מורכבים, עלולות להתפתח תחושות של תסכול עמוק, דיכאון ובדידות אצל אותם הילדים. לכן, יש חשיבות הרבה של אבחון מוקדם ומניעת התפתחות הליקויים השמעתיים.
מאז שנת 2010, ישראל כמו רבות ממדינות העולם המערבי, מבצעת בדיקות 'סקר סינון שמיעה' אוניברסליות לכל היילודים וכ-98% מהתינוקות בישראל עוברים בדיקת סינון שמיעה בסמוך ללידתם, במטרה לזהות בעיות שמיעה מולדות, בשלב מוקדם ככל האפשר. תינוק שלא עבר בהצלחה את הבדיקה, עובר בדיקה חוזרת כבר ביום שלמחרת משום שייתכן והסיבה לכך היא כניסת נוזלים לאוזניים, במהלך הלידה עצמה. כ-20% מקרב התינוקות, שבדיקת סקר הסינון הראשונית שלהם כשלה, מאובחנים בסופו של דבר עם ליקוי שמיעה כלשהו.
בקרב תינוקות שאובחנה אצלם ירידה מולדת בשמיעה, בייחוד אם האבחנה מושתתת על רקע גנטי משפחתי, חשוב שהתינוק יהיה במעקב שמיעה, כבר מרגע הלידה.
ירידות בשמיעה שאינן מולדות, נגרמות בשל בעיות רפואיות שונות באוזניים, ביניהן נוזלים באוזניים, דלקת חריפה, חור בעור התוף או בעיה בעצמות הפנימיות במבנה האוזן. חלק קטן מאוד מאותן הבעיות, גורמות לירידה תמידית בשמיעה ואילו היתר, גורמות לבעיות שמיעה זמניות, הניתנות לטיפול.
בפעוטות וילדים שלא אובחנו עם ליקוי שמיעה מולד, האבחון הראשוני יקרה בד"כ ב'מגרש הבייתי', מדגיש ד"ר חייצ'יק ולכן, קורא להורים להיות ערניים. בתינוקות, חשוב לשמור על ערנות כלפי תגובות לגירויים קוליים ביום יום, מלמולים כאשר התינוק לבד, חיקוי מילים או צלילים מהסביבה. בהמשך, בילדים שכבר אמורים לרכוש כישורי דיבור ושפה, על ההורים להיות ערניים על פי ניסיון עבר, דווח של הגננת, המורה וכו'. חלק מהסימנים שכדאי לשים אליהם לב: הילד או הילדה נראים חולמניים ולא מרוכזים בנעשה סביבם, הם לא מגיבים לקריאה בשמם ולדברי הסובבים אותם, הם מבקשים להגביר יתר על המידה את עוצמת הטלוויזיה או המוזיקה, מבקשים לחזור שוב ושוב על הנאמר או לא משתפים פעולה עם הנדרש מהם. כמו כן, הילד או הילדה עשויים לסבול מעיכוב שפתי, מאוצר מילים דל, מהפרעת הגייה ומובנות דיבור ירודה.
במקרים אלו, הילד או הילדה מתקשים לאסוף את כל האינפורמציה שסביבם ונדרשים לרמת ריכוז גבוהה יותר, לעומת ילדים ששמיעתם תקינה. לכן, חלק מהילדים יפתחו הפרעה התנהגותית שעלולה להתפרש כהפרעת קשב וריכוז כאשר למעשה מדובר בליקוי שמיעה.
הורים רבים מגיעים אליו למרפאה עם התינוקות או ילדיהם הקטנים כדי להעריך האם שמיעתם תקינה, לאחר שהועלה חשד לליקוי שמעתי. במרבית המקרים כשמדובר בפעוטות, מדובר בירידה הפיכה בשמיעה החולפת מאליה או דורשת ניתוח ״כפתורים״ – שהינו פעולה קלה וקצרה.
בילדים, כאשר מדובר בירידה משמעותית בשמיעה, עקב בעיה מורכבת מהממוצע, יש לפנות לתהליך אבחון מקיף שתוצאתו – הבניית תכנית שיקום שמיעתי המותאמת לצרכי הילד שבאמצעותה, ניתן לשקם את השמיעה ובהמשך להגיע לרמות דיבור, שפה ותקשורת חברתית תקינים. במידת הצורך, השיקום השמיעתי יכלול גם התאמת מכשירי שמיעה, שתלים וטכניקות טכנולוגיות נוספות.
עם תחילת שנת הלימודים והעלייה לכיתה א', עוברים ילדי ישראל בדיקות שמיעה, ואלה שלא עוברים את הבדיקה בהצלחה, מופנים לביקורת מקיפה יותר אצל רופאי א.א.ג, המומחים בכירורגיית האוזן ובשיקום שמיעה. לרוב הם יופנו גם לבדיקה במכון שמיעה שמתמחה בבדיקות לילדים, על מנת לזהות את הבעיה הספציפית שגורמת לירידה בשמיעה ולטפל בה.
בדיקת שמיעה לפעוטות וילדים היא פעולה פשוטה, המתבצעת במספר דרכים בהתאם לגיל הילד או הילדה ולרמת שיתוף הפעולה מצידם. לילדים בגילאים צעירים, חשוב לבצע בדיקות שמיעה באופן תקופתי, כדי לזהות מוקדם ככל האפשר כל ליקוי או ירידה משמעותית בשמיעה.
להלן סוגי בדיקות השמיעה הנפוצים, המתבצעות כולן במכון השמיעה ושיווי המשקל א.ר.ם H.EAR:
בדיקת אובייקטיבית אבחונית– (OAE) משדרים גירוי "צליל" לתוך האוזן באמצעות משדר קטן ובודקים את תגובת התאים השומעים באמצעות מיקרופון רגיש. בדיקה זו, נפוצה מאוד אצל תינוקות וילדים קטנים.
בדיקה אודיומטרית התנהגותית – הילד מתבקש להגיב לצלילים באמצעות תגובה התנהגותית כמו הרמת יד, הנהון או הזזת צעצוע. מתאימה לגילאי 6 חודשים ועד לשנה וחצי.
בדיקה אודיומטרית משחקית – הילד מתבקש לבצע משימה או משחק מסוים, כמו להכניס כדור לחור, בכל פעם שהוא שומע צליל. נפוצה בגילאי שנה וחצי עד חמש.
בדיקה אודיומטרית טונאלית – זוהי הבדיקה הסטנדרטית לילדים מגיל 5 ומעלה. הילד מתבקש ללחוץ על כפתור או להרים יד, כשהוא שומע צליל דרך אוזניות מיוחדות.
בדיקה תגובות ברה (ABR) – מדובר בבדיקה אלקטרו-פיזיולוגית שבודקת את התגובות החשמליות של העצב השמיעתי, לגירויים קוליים. מתאימה לתינוקות וילדים שלא משתפים פעולה.
לסיכום, בדיקות שמיעה אבחנתיות החל מגיל ינקות ולאחר מכן, בדיקות תקופתיות והקפדה על מעקב מתמשך, הן המפתח לזיהוי ליקוי שמיעה וטיפול יעיל בו. אבחון מוקדם וטיפול נכון ומקיף מאפשרים לילדים עם ליקויי שמיעה להתפתח בצורה תקינה בהיבטים של רכישת שפה, דיבור, היגוי נכון ויכולות חברתיות וקוגניטיביות ובכך לחיות חיים חברתיים נורמליים וללא דופי משמעותי.
ד"ר משה חייצ'יק הוא מומחה א.א.ג ילדים בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון.
אביבה לוריא היא קלינאית תקשורת ואודיולוגית במכון השמיעה ושיווי המשקל א.ר.ם H.ear, הפועל בא.ר.ם.

פורסם באתרי הארץ ודהמרקר במגזין 'חדשנות כירורגית', בתאריך 03.09.2024
ליעונה מנקלי בשיתוף המרכז הרפואי א.ר.ם
א.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן וגרון, הרחיב לאחרונה את שירותיו עם הכנסת מכשיר CBCT חדשני לשירותי הדימות שלו. השירות מהווה פריצת דרך ברמה הארצית, בהיבט של חשיפה מופחתת משמעותית לקרינה וביעילות האבחנה והטיפול. שיחה עם פרופ' רועי לנדסברג, מומחה ברינולוגיה ושותף בא.ר.ם
אומרים שעבודת צוות מחלקת את המאמץ ומכפילה את ההצלחה, ונדמה שברוח זו הוקם א.ר.ם – המרכז הרב-תחומי לרפואת אף אוזן גרון. המרכז הוקם לפני 15 שנה, ופועל בגישת Specialty Practice Group – קבוצת רופאים מומחים ומובילים בתחומם אשר מקיימים קשרי גומלין מקצועיים, לטובת המטופלים, בבחינת "השלם גדול מסך חלקיו".
המרכז הרפואי א.ר.ם, מונה כ-30 רופאים, מצויד בטכנולוגיות רפואיות מתקדמות, ומהווה מרכז שירותים מקיף המספק את כל הפתרונות למטופלים, במקום אחד ובסטנדרט שירות גבוה וייחודי. לאחרונה נרכש מכשיר CBCT משודרג הפולט קרינה מינימאלית, אשר לדברי פרופ' רועי לנדסברג מהווה חידוש מהפכני בתחום רפואת אף אוזן גרון.
ישנם מספר יתרונות במכשיר זה, אך המשמעותי מכולם הוא שמכשיר ה-CBCT הקומפקטי פולט רק 15-20% מהקרינה שמפעיל מכשיר ה-CT הרגיל, גדול הממדים. מכשיר זה נמצא בשימוש נפוץ בתחום רפואת הפה והלסת, והמרכז הרפואי א.ר.ם הינו הראשון בארץ שאימץ והתאים טכנולוגיה זו לתחום הא.א.ג.
לצד זאת, המכשיר כולל יתרונות משמעותיים נוספים:
מכשיר ה CBCT מדגים עצם ברמת רזולוציה (דיוק) גבוהה, עובדה חשובה במיוחד לתחומנו, מסביר פרופ' לנדסברג. בתחום מומחיותנו, אנחנו חולשים על אזור הראש, לרבות בסיס הגולגולת (ריצפת המוח), האוזניים, הסינוסים ואפילו השיניים. המבנים החשובים הללו בנויים ומופרדים זה מזה ע"י רקמה גרמית (עצם), ולכן הדגמה מדויקת של העצם חיונית לאבחון שינויים אנטומיים הנגרמים ממחלות, ולצורך תכנון ניתוחים. בשונה מה-CBCT הנפוץ בתחום הפה והלסת, שסורק שדה של 8-12 ס"מ בלבד, ה-CBCT שברשותנו סורק שדה של 20 ס"מ, וכך מתקבלת תמונה פרטנית של כלל מבני הגולגולת. תמונה מלאה זו מאפשרת לרופאי הקבוצה, מכלל התחומים, ללמוד את אנטומיית המטופל ולהתרשם מהשפעת הליקויים שבמבנה אחד על המבנים הסמוכים. לדוגמא, חדירת תהליך זיהומי מהסינוסים לעין, חדירת גידול סינוסים למוח, פריצת זיהום שיניים לסינוסים וכו'.
"יתרון משמעותי נוסף שהשגנו הוא באפשרות להעניק למטופלים צילום בזמינות מיידית, ללא הצורך בביורוקרטיות מוסדיות מיותרות, ולהציע דרכי טיפול מהמתקדמות והחדשניות ביותר מבלי לבזבז זמן יקר. הזמן הממוצע שלוקח למטופל לקבל הפניה ל-CT, לבצע את בדיקת הדימות ולחזור עם תוצאותיה לרופא המפנה הוא, במקרה הטוב, חודש-חודשיים. כיום, אני יכול לשלוח מטופל לחדר הדימות שנמצא כ-10 מטרים ממני, הוא מבצע את הצילום ואחרי 15 דקות חוזר אלי לקבל את השלמת האבחון ותוכנית הטיפול המלאה עבורו. בשל אילוצי זמינות, הציבור ואף הרופאים התרגלו לקבל החלטות על סמך בדיקות שנעשות זמן רב לפני או אחרי המפגש עם הרופא. סינוסיטיס היא מחלה דינמית, אשר יכולה לשנות פניה מעת לעת. לבדיקה שמתבצעת מיד לאחר תשאול המטופל ובדיקתו ישנו ערך מוסף רב, היות שמחדדת את יכולת הרופא לתת אבחנה מדויקת, כאשר כל נתוני החולה מולו.
בנוסף, רמת הקרינה הנמוכה של המכשיר מאפשרת ביצוע בדיקות בתדירות גבוהה יותר, לעומת ה CT הרגיל, אשר נהוג להשתמש בו לא יותר מפעם בשנה. "אני מרגיש הרבה יותר בנוח להציע בדיקת דימות CBCT חוזרת, בתוך פרק זמן קצר, כשאני יודע ש-4-5 צילומים במכשיר שלנו, שווים לקרינה שיוצאת בצילום CT אחד במכשיר הרגיל. עובדה זו רלוונטית במיוחד לאנשים שזקוקים לצילומים חוזרים, וכן לילדים, בני נוער ואנשים שנמצאים בקבוצת סיכון לפתח תחלואה בגלל קרינת יתר".
עם הזמן, למדנו על יתרון חשוב נוסף של ה CBCT; ניתוחי הסינוסים ובסיס הגולגולת מתבצעים בצמידות לאיברים חיוניים כמו המוח, העיניים וכלי דם גדולים. בכדי להימנע מפגיעה קריטית באיברים אלה, אנו משתמשים במערכת ניווט דמוית GPS, אשר מאפשרת לנו לראות בזמן הניתוח את מיקומו המדויק של קצה הכלי הכירורגי שבידינו, על פני תמונת ה CT של המטופל. גילינו שכאשר אנו משתמשים לצורך הניווט בהדמיית CBCT, הניווט מדויק יותר, וכך גם הניתוח בטוח יותר.
כיום, כאשר קיים מכשיר CT נמוך קרינה זמין, אני מוצא שבאינדיקציות מסוימות, כמו בתחום הא.א.ג, אין זה תקין להמשיך להפנות מטופלים ל CT קונבנציונלי.
"הדבר שמייחד את הקבוצה שלנו, יותר מכל, זו האפשרות לחשוב 'מחוץ לקופסה', ולבחור כיצד לעשות טוב, מכל הבחינות. המרכז הרפואי א.ר.ם לא פועל כמו בית חולים רגיל, ולא מוגבל לחלוקה למחלקות שונות, אלא מציע מודל הוליסטי במהותו, עם מקבץ מומחים במקצועות שמשיקים לאף אוזן וגרון. מתקיים אצלנו שיתוף פעולה מובנה ויום יומי, עם אונקולוגים, רדיולוגים, אנדוקרינולוגים, מומחים באלרגיה ומומחי פה ולסת, שמציעים למטופלים יעוץ וחוות דעת מעמיקים ומעניקים פתרונות מגוונים לכל בעיה רפואית".

הנהלת א.ר.ם, מימין: פרופ' אבי חפץ, פרופ' רועי לנדסברג והמנכ"לית, נעה מנלה, יחד עם ה CBCT

פורסם באתר 'בחדרי חדרים', מדור חדשות בריאות, בתאריך 30.05.2024
רופאים מומחים בתחומי אף אוזן גרון, אלרגיה ואסתמה ורפואת הפה, מפרטים על נזקי עישון, החל מצרידות, בצקות במיתרי הקול, החמרת אלרגיות, פגיעה בריריות האף ואובדן חוש הריח ועד הסיכון לסרטן הגרון, הפה ובית הבליעה
היום הבינלאומי ללא עישון, מצויין ב-31 למאי, בכל רחבי העולם ונועד לעודד התנזרות מעישון טבק, למשך 24 שעות, בכדי להעצים את המודעות הציבורית להשפעות הבריאותיות החמורות של העישון, שגורמות למיליוני מקרי תחלואה ומוות, ללא הבדל דת, מגדר, גזע ולאום.
לנזקי העישון השפעה חמורה על מספר רב של מערכות בגוף, כאשר העיקרית שבהן היא מערכת הנשימה – חלל הפה, הלוע והריאות. יותר מ-7,000 כימיקלים שונים, נפלטים מעשן הסיגריות, ביניהם: ניקוטין – חומר רעיל וממכר, הגורם למומים מולדים, אמוניה – חומר שמוסיפים לטבק בכדי להגביר את השפעת הניקוטין, הידוע כרעיל לרקמות, חד-תחמוצת הפחמן – תרכובת המתחרה עם החמצן על מקומו בהמוגלובין, דבר שמפחית את אחוזי החמצן המגיע לרקמות, וציאניד – תרכובת כימית רעילה.
לרגל היום הבינלאומי ללא עישון שיצויין ב-31.5, צוות מומחים לאף אוזן גרון, אלרגיה ואסתמה ורפואת הפה מפרטים על שורה של נזקי עישון חמורים:
פרופ' אבי חפץ, מומחה לכירורגיה ואונקולוגיה של הראש והצוואר: "עישון מכל סוג שהוא, מעלה את הסיכון לחלות בסרטן הגרון, הפה ובית הבליעה. סוגי סרטן אלו, לא רק שיכולים להיות מאוד אלימים אלא גם פוגעים משמעותית ביכולת הדיבור, האכילה והשתייה ובכך פוגעים מאוד באיכות חיי המטופלים (אלו ששורדים את המחלה).
שכיחותם של גידולים אלו מצויה בקשר ישיר לעישון – ככל שבאוכלוסייה אחוז המעשנים יורד, כך פוחת מספרם של החולים בגידולים אלו. העישון על כל סוגיו גורם לשינויים גנטיים בתאי הרירית המכסה את הלוע. תאים עם שינוי גנטי מסוים, המתחילים להתרבות ללא הפסק, יוצרים לבסוף גידול סרטני. לגידולים אלו יכולת להתפשט למקומות מרוחקים כגון לריאות וככל שנאבחן את המחלה בשלב מוקדם יותר – כך הסיכוי להתפתחות גרורות פוחת וההישרדות מהמחלה עולה".
פרופ' יוסי רוסמן, מומחה לרפואה פנימית, אלרגיה, אסתמה ואימונולוגיה קלינית: "העישון מחמיר אלרגיות. החשיפה לעשן הסיגריות, ישירות או בעקיפין, עלולה להחמיר תסמינים אלרגיים כמו עיניים דומעות, שיעול, מזלת או צפצופים. אסתמטיים עלולים לסבול מהתקף קוצר נשימה קשה שאיננו מגיב לטיפול תרופתי.
עישון הינו גורם סיכון לאסתמה לא מאוזנת, ואסתמתיים שמעשנים או חשופים לעישון פאסיבי, עלולים לסבול ממחלה קשה יותר המגיבה פחות טוב לטיפול במשאפים. העישון מעלה את הסיכון של מטופל אסתמטי להתקף קשה עם צורך באשפוז בטיפול נמרץ, הנשמה ואף מעלה את הסיכון לתמותה מהתקף אסתמה".
ד"ר חגית שופל-חבקוק, מומחית לכירורגיה של מיתרי הקול, בעיות נשימה ובליעה: "צרידות הינה בין התופעות השכיחות יותר בקרב מעשנים, אשר יכולה בעת החמרה, להוביל להתפתחות בצקת כתוצאה מהגירוי המתמשך של העישון. במידה ומתפתחת בצקת, גוון הקול יהפוך לנמוך, עבה ומחוספס, אשר לעיתים ילווה בקוצר נשימה, המחייב טיפול ניתוחי. בנוסף לבצקות האופייניות למעשנים, עישון מגביר את הסיכון גם להופעתם של נגעים אחרים על מיתרי הקול, שפירים או סרטניים. עישון נחשב לגורם הסיכון הראשון בחשיבותו, לסרטן מיתרי הקול והגרון".
ד"ר איילת זלוטוגורסקי-הורביץ, מומחית לרפואת הפה: "חלל הפה הוא הראשון להיפגע בעת עישון טבק. רקמות הפה הרכות והקשות, בהן הריריות, החניכיים, השיניים ועצמות הלסתות, נפגעות מהחום הנפלט בזמן העישון אך בעיקר מושפעות מהרעלנים ומהתוצרים המזיקים, המשתחררים אל הפה בתהליך שריפת הטבק.
ללא ספק, הסיבוך החמור והמשמעותי ביותר של עישון טבק הוא היותו גורם סיכון מרכזי להופעת נגעים טרום ממאירים בריריות הפה ולהתפתחות של סרטן הפה. סיכון זה עולה עוד יותר, כשהעישון משולב בצריכה קבועה של אלכוהול. מחקרים מראים שכ-75% ממקרי סרטן הפה בארה"ב קשורים לעישון. בנוסף, הטיפולים, גם אם הם מצילי חיים, עלולים להוביל לפגיעה קשה בתפקודי הפה ובאיכות החיים של החולים".
ד"ר שי שניידר, מומחה לניתוחים אנדוסקופיים של האף, סינוסים ובסיס הגולגולת: התפקוד התקין של האף הוא חלק בלתי נפרד מהבריאות הכללית והרווחה האישית. הכימיקלים המזיקים בעשן הסיגריות עשויים לפגוע בריריות האף ולגרום לפגיעה חמורה בכל התפקודים של איבר חשוב זה. מעבר לכך שהעישון מעלה באופן ניכר את הסיכון לתהליכים סרטניים בחללי האף והסינוסים, הרעלנים בעשן מאיצים פגיעה במבנים הייחודיים של התאים, שמרכיבים את ריריות האף ולפיכך מהווים גורם משמעותי להיווצרות דלקות וזיהומים, שבאים לידי ביטוי בתחושת גודש, הפרשות, כאב פנים וקשיי נשימה מהאף.
העישון גם יכול לגרום לשינויים ולעיתים לאובדן מלא של חוש הריח. הפגיעה משפיעה לעיתים קרובות גם באופן ישיר על חווית הטעם, מאחר ושני חושים אלו כרוכים באופן ישיר האחד בשני. שיקום חוש זה הוא מורכב, חמקמק ותוצאותיו משתנות".
מחלת הסרטן הינה התחלואה הידועה והשכיחה ביותר הנגרמת ישירות מנזקי העישון, אך כאמור ישנן פגיעות חמורות נוספות, מקומיות ומערכתיות כתוצאה מעישון. לפיכך חשוב ביותר לגשת לרופא מומחה עם כל תחושה של בעיה בריאותית היוצאת דופן למצב הבריאותי הכללי, משום שאבחון וזיהוי מוקדם מעלים את הסיכויים להחלמה ולהצלת חיים.

פורסם באתר חדשות הבריאות E-MED, בתאריך 02.04.2024
פרופ' עודד נחליאלי, מנהל היחידה לכירורגיית הפה, הלסתות ובלוטות הרוק בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון ומנהל היחידה לכירורגיה פולשנית מזערית של הפה, הפנים והלסתות במרכז הרפואי לגליל, בנהריה, מונה לאחרונה על ידי החברה האמריקאית והבינלאומית לכירורגיית אף אוזן גרון וניתוחי ראש צוואר לחבר בוועדה לקביעת קריטריונים בינלאומיים, להתמחות בתחום האנדוסקופיות והכירורגיה המזערית של בלוטות הרוק.
פרופ’ עודד נחליאלי, מנהל היחידה לכירורגיית הפה, הלסתות ובלוטות הרוק בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון ומנהל היחידה לכירורגיה פולשנית מזערית של הפה, הפנים והלסתות במרכז הרפואי לגליל, בנהריה, מונה לאחרונה על ידי החברה האמריקאית והבינלאומית לכירורגיית אף אוזן גרון וניתוחי ראש צוואר לחבר ועדה ב- Advisory Board of International Society of Sialendoscopy, הוועדה לקביעת קריטריונים בינלאומיים, להתמחות בתחום האנדוסקופיות והכירורגיה המזערית של בלוטות הרוק.
הוועדה תקבע את תוכנית ההתמחות לתחום חדש זה ואת הקריטריונים לאישורי ההתמחות בתחום, אשר ישליכו על כלל בתי החולים ברחבי העולם העוסקים בתחום חדש זה, במטרה למצב ולעגן סטנדרט מקצועי אחיד.
מהלך זה מהווה הכרה משמעותית בחשיבות ובמרכזיות של תחום הטיפול בבלוטות הרוק ויהווה שלב נוסף בהפיכת הכירורגיה ‘הזעיר פולשנית’ למובילה בתחומים שונים ברפואה.
פרופ’ עודד נחליאלי הינו מהמפתחים והמקדמים של תחום זה, בזירה הגלובלית ונחשב מהמובילים והמנוסים בעולם בתחום הכירורגיה המזערית של בלוטות הרוק.
בשנת 1993, החל פרופ’ נחליאלי לטפל באמצעות שיטות אנדוסקופיות בחסימות של בלוטות הרוק, על ידי שימוש באנדוסקופים והחדרתם דרך צינור בלוטת הרוק, למען טיפול והסרת החסימות. בהמשך הדרך, פיתח עם חברה טכנולוגית גרמנית אנדוסקופים ייחודיים, המאופיינים בראשים בעלי קוטר של פחות מ1 מילימטר ומכשור טכנולוגי ייעודי נוסף, שמאפשר בייחודיותו לטפל בחסימת בלוטות הרוק, תוך שמירה על שלמותן ובכך, למנוע את כריתת הבלוטות, כפי שהיה נהוג בעבר.
מאמריו וספריו של פרופ’ עודד נחליאלי בתחום זה, נחשבים כפורצי דרך ונלמדים במוסדות האקדמאים המובילים, ברחבי העולם.

התפרסם באתר 'לבריאותה – רפואה פמיניסטית', בתאריך 01.02.2024
האם מיתרי הקול הם איבר מין? מה החלק של הקול בתהליך ההתאמה המגדרית? ואיך אפשר לנתח בלי להשאיר צלקת? ד"ר חגית שופל חבקוק, מומחית לכירורגיה של מיתרי הקול, בראיון עם ד"ר ליאור ברוך
הקול שלנו הוא במובנים רבים תעודת הזהות שלנו. עבור נשים טרנסג'נדריות, חוסר ההתאמה בין הקול והזהות המגדרית יכול להוסיף לדיספוריה, ורבות מחפשות את הקול שיהדהד את התחושה הפנימית שלהן. ניתוח נישוי קול הוא ניתוח שמשנה את צורת הגרון, כך שהקול יישמע יותר נשי. זהו ניתוח מורכב, אך יכול לשנות את חייהן של נשים טרנסיות רבות. הניתוחים החדשים עוברים אבולוציה מתמדת. על כך שוחחנו עם ד"ר חגית שופל-חבקוק, מומחית לכירורגיית מיתרי הקול, מחלות הגרון, הפרעות נשימה ובליעה בא.ר.ם, המרכז הרב-תחומי לרפואת אף, אוזן גרון. ד"ר שופל חבקוק עובדת גם במרכז הרפואי בילינסון וכמרצה בכירה באוניברסיטת תל אביב.
נישוי זה להפוך משהו לנשי. באנגלית: feminization. אלה טיפולים או ניתוחים שמטרתם להפוך קול בעל מאפיינים גבריים לקול בעל מאפיינים נשיים. נשים טרנסג'נדריות נחשפות לטסטוסטרון במהלך גיל ההתבגרות, וזה מייצר שינויים בגרון ובמיתרי הקול. אפשר להגיד שמיתרי הקול הם איבר מין משני.
יש כמה דברים שמאפיינים איבר מין משני. קודם כל, אפשר לסווג לפיו. אנחנו שומעים: זה קול של אישה, זה קול של גבר. דבר שני זה הבדלים אנטומיים ופיזיולוגיים. אני, שזה המקצוע שלי, אסתכל על סרטון או תמונה של מיתרי קול ואדע אם זה מיתרי קול נשיים או גבריים. והמרכיב האחרון שהופך את מיתרי הקול לאיבר מין משני זה שהוא מגיב להורמוני מין. זמרות אופרה יכולות להעיד שהן מרגישות שינויים בתפקוד הקולי שלהן עם השינויים ההורמונליים במהלך המחזור החודשי.
מה שאנחנו עושים בניתוח הוא שינוי באנטומיה כדי שהקול יהיה בעל מאפיינים יותר נשיים.
יש כמה הבדלים בין קול נשי לקול גברי. תהודה, הגיה, קול יותר אוורירי או יותר עוצמתי. אבל ההבדל הקלאסי הוא ה-pitch, התדירות של הקול. זה המרכיב העיקרי בניתוחים. בטיפולים עם קלינאית תקשורת אפשר לשלוט גם בתדירות וגם במרכיבים האחרים. אבל זה יכול להיות מעייף.
יש דרכים שונות להעלאת ה-pitch בניתוח. הטכניקה של הניתוחים היותר ותיקים היא למתוח את המיתרים. כמו גיטרה שהמיתר שלה נמתח ויוצר צליל גבוה יותר. הניתוחים הישנים עוברים דרך סחוסי הגרון, ולכן גם משאירים צלקת חיצונית. הם בעצם מותחים את המיתרים באמצעות תפרים.
אחת הבעיות היא שהתפרים האלה לא מחזיקים כמו שאנחנו רוצים. מיתרי הקול כל הזמן רוטטים, התפרים מתרופפים והתוצאות של הניתוח יחסית קצרות טווח – כמה חודשים עד שנה עד שהאפקט של הניתוח חולף. עוד ביקורת זה שהקול מזכיר Falsetto, כמו גבר שמדבר בקול גבוה. ונשים לא רוצות להישמע ככה, הן רוצות להיות הן, והן אישה.

פורסם באתר החדשות והאקטואליה 'ישראל היום', במדור בריאות, בתאריך 20.03.2024
פעמים רבות, חלקה העליון של הלשון מכוסה מעטה לבן המתגרד בקלות ולרוב מדובר בתופעה שכיחה ולא מסוכנת • אלו המקרים בהם כן כדאי לגשת אל הרופא
קורה לא פעם שנכנסים למרפאה מטופלים שמוטרדים מאוד מהמראה או מהצבע של הלשון שלהם. "הלשון שלי לבנה ולא ורודה, כפי שיש לאחרים", היא אמירה שנשמעת לעיתים קרובות. אכן, לא פעם לשון לבנה מתפרשת כלשון חולה, לשון שיש בה זיהום פטרייתי או בעיה רפואית אחרת, אבל זה לא תמיד נכון. למעשה מדובר בתופעה שכיחה ולרוב היא אינה מסוכנת.
פעמים רבות חלקה העליון של הלשון, הנקרא גם "גב הלשון", מכוסה מעטה לבן המתגרד בקלות. חיפוי זה נוצר מהצטברות של תאים מתים הנושרים מהרקמות הרכות המצפות את פנים הפה, מחיידקים, שיירי מזון ומהפרשות שמקורן באף ובסינוסים, בחניכיים וברוק.
בנוסף, שטח פני גב הלשון אינו חלק, הוא מכוסה זיזים שונים, רובם מאורכים, דמויי שערות ואלה מקלים על הצטברות התאים המתים, החיידקים ושיירי המזון עד ליצירתה של שכבה לבנה דקה. תהליך זה הוא תקין וטבעי והוא לא סימן לבעיה בריאותית או למחלה. הסרה עדינה עם מברשת שיניים או מנקה לשון, מדי יום, ימנעו הצטברות והתעבות של החיפוי.
במצבים מסוימים, החיפוי בגב הלשון עלול להיות עבה, לשנות את צבעו ולהוות מקור לטעם לוואי ולריח לא נעים. היגיינה אורלית לקויה, מחלות חניכיים, תזונה המבוססת בעיקר על מזון רך ושומני, ירידה בהפרשת רוק ועישון, כל אלו הם גורמים אפשריים להתעבות של החיפוי בגב הלשון.
הדבר מסביר מדוע עם ההזדקנות מצב זה הופך ליותר שכיח, בעיקר באנשים שמוגבלים ביכולת האכילה ו/או סובלים מיובש פה על רקע מחלות שונות ונטילת תרופות הפוגעות בקצב הפרשת הרוק. בנוסף, מסיבה לא ברורה, זיזי הלשון נוטים להתארך עם הגיל, וזה כאמור, מסייע להצטברות ולהתעבות החיפוי על הלשון.
שינוי צבע החיפוי מלבן לצהוב, חום, שחור וכו' קשור לצריכת קפה, עישון, נטילת תרופות מסוימות, חשיפה לצבענים (פיגמנטים) שיש במזון ולתגובות כימיות אפשריות עם חומרים שיש במשחות שיניים ובשטיפות פה. מצבים אלה של שינוי צבע הלשון עלולים להבהיל מאוד אך לרוב אין בהם סיכון.
במקרים של חיפוי לשון עבה, עם או בלי שינוי צבע, חשוב לאתר את הגורמים למצב זה ולטפל בהם במידת האפשר וכפי שצויין קודם, להקפיד על הסרה מכנית של החיפוי, באופן יומיומי.
חשוב לשים לב למספר מצבים בהם לשון לבנה כן עלולה להחשיד ולהכווין לבעיה רפואית:
במקרים אלו, יש לפנות למומחים לרפואת הפה לאבחון מידי. לעיתים, יהיה לכך הסבר פשוט כמו הופעה של לשון גיאוגרפית ולעיתים יהיה צורך בביצוע מספר בדיקות דם או לקיחת דגימת רקמה לבדיקה במיקרוסקופ על מנת להבין בדיוק מה הבעיה.
האפשרויות הרפואיות להיווצרות לשון לבנה הן רבות – החל מזיהומים שונים, דרך מחלות הקשורות למערכת החיסון ועד למצבים טרום-סרטניים וסרטניים. בהתאם לתוצאות הבדיקות, יותאם לרוב טיפול תרופתי או שיומלץ על המשך מעקב.
מומחים לרפואת הפה יוכלו לתת מענה לבעיות ברקמות הרכות של הפה, הפרעות בהפרשת רוק, כאבים באזור הפה והפנים כולל הפרעות במפרק הלסת, הפרעות תחושה, פענוח ממצאים רדיולוגיים, טיפול בסיבוכים בפה הנובעים מטיפולים אונקולוגיים, ומתן טיפולי שיניים במטופלים בעלי רקע רפואי מורכב.

פורסם באתר החדשות והאקטואליה MAKO, במדור בריאות, בתאריך 20.03.2024
במשך תקופה ארוכה חש יוני כאבים בצד שמאל של הפנים. הוא פנה לרופאי שיניים אך דבר לא עזר. לאחר מספר בדיקות התגלתה הסיבה המפתיעה: שן שצמחה בחלל הסינוס מצדו השמאלי של האף ויצרה ציסטה דנטלית גדולה. המומחה שטיפל בו מסביר כעת על התופעה הייחודית, האבחון ודרכי הטיפול. "לעיתים מעורבים איברים סמוכים חשובים נוספים, כמו העיניים והמוח"
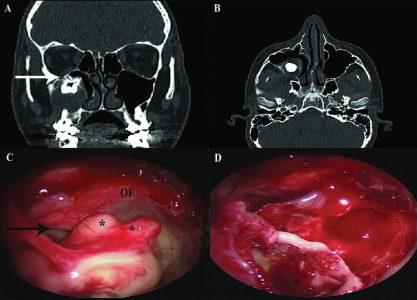
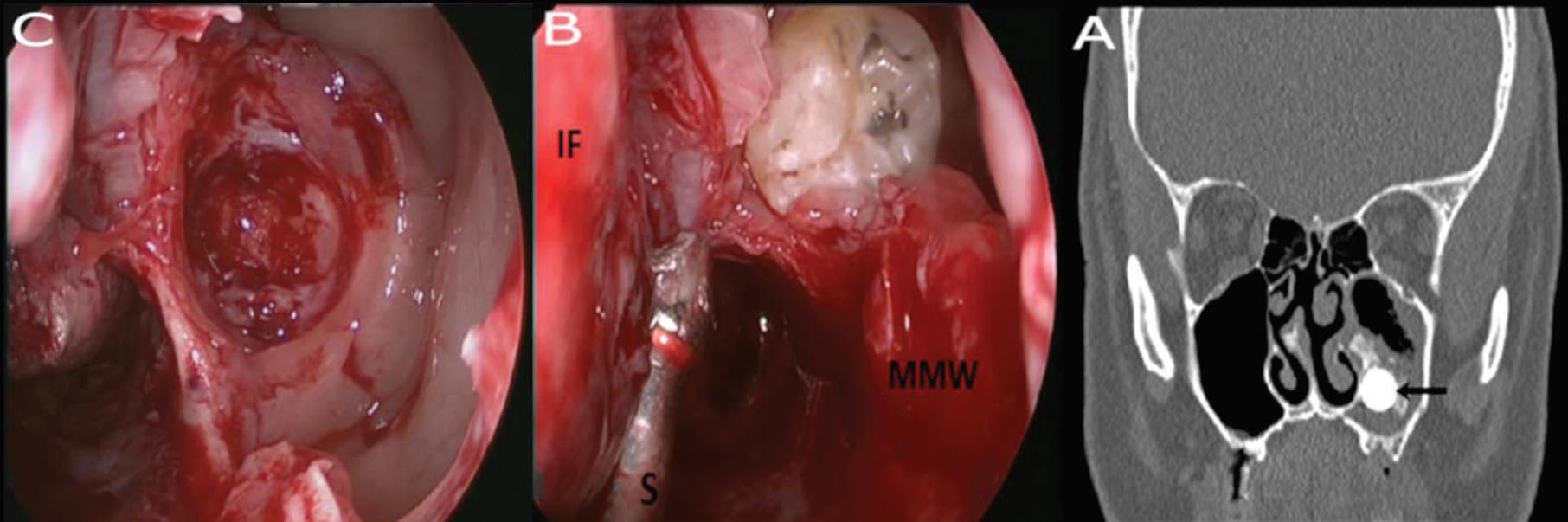
יוני (שם בדוי), 20, הרגיש כאבים בצד שמאל של הפנים והתלונן על טעם של "מוגלה". הוא ניסה לגשת לרופאי שיניים כדי לפתור את הבעיה, אולם למרות טיפולים שונים שעבר התחושה הלא נעימה נותרה. תשוש ומיואש, הוא פנה לא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון.
לאחר מספר בדיקות שעבר במקום, התגלתה הסיבה המפתיעה שגרמה לבעיה: שן שצמחה בחלל הסינוס המקסילרי מצדו השמאלי של האף שיצרה ציסטה דנטלית גדולה מאוד. בניתוח אנדוסקופי זעיר פולשני שבוצע ללא חתך חיצוני, אלא דרך הנחיריים, ד"ר מוחמד מסאלחה, מומחה לניתוחים אנדוסקופיים של האף, סינוסים ובסיס הגולגולת, ביצע פתיחה של מערת הלסת משמאל לחלל הסינוס המקסילרי – וכך נעקרה השן. הד"ר מסביר כי השן הוצאה בשלמותה דרך האף, הציסטה רוקנה מהדלקת והאזור נוקה וטופל. למחרת, שוחרר יוני לביתו ותוך שבוע, חלפו הכאבים.
ד"ר מסאלחה מציין כי צמיחת שיניים לתוך מערת הפנים הלסתית היא תופעה נדירה המכונה "צמיחת שינים אקטופית". "ברוב המקרים, שן אקטופית צומחת משן טוחנת ולא גורמת לסימפטומים. אולם לעתים, היא עלולה לגרום לתהליך דלקתי, שגורם לחסימת הניקוז הטבעי של הסינוס המקסילרי ולהתפתחות סינוסיטיס", הוא מסביר. "לעתים קרובות, בשל התגובה הדלקתית לגוף הזר, המחלה לא מגיבה לטיפולים אנטיביוטיים ולטיפולים שמרניים אחרים והופכת למחלה כרונית, גם כשהתלונות נמשכות מעבר לשלושה חודשים. לעתים, נוצרת ציסטה מזוהמת הנלוות לשן בתוך חלל הסינוס. מהלך זיהומי דלקתי ארוך טווח עלול להתפשט למערות פנים נוספות, לגרום לשינויים גרמיים של דפנות הסינוסים ולעתים רחוקות, מעורבים איברים סמוכים חשובים נוספים, כמו העיניים והמוח".
ד"ר מסאלחה: "חסימת אף, נזלת מוגלתית חד-צדדית, הפרעה בחוש הריח, כאבי פנים בעיקר בצד החולה, נימול בפנים, כאבי שיניים ונזלת אחורית".
"האבחון כולל בדיקת א.א.ג כללית ובדיקה אנדוסקופית עם אנדוסקופ – סיב אופטי גמיש, שבקצהו מצלמה זעירה ועדינה, שמוחדרת דרך הנחיריים לחלל האף. בעזרתה, ניתן לצפות במבני האף השונים ובאזורי ניקוי הסינוסים, על מסך ייעודי שמחובר למצלמה. הבדיקה מתבצעת במרפאה, באלחוש מקומי ואינה כרוכה בכאבים. הבדיקה מתאימה גם לילדים קטנים ותינוקות, אצלם משתמשים בסיבים אופטיים דקים וייעודיים למבנה הפנים הקטן".
"לאבחנת המחלה דרושות בדיקות דימות. צילום רנטגן פשוט המכוון לסינוסים, יכול לאבחן את נוכחות השן בחלל הסינוס. אולם, על מנת לקבל אבחנה ודאית הכוללת מיקום מדויק של השן, גבולותיה, גבולות מערת הלסת והיקף התהליך הדלקתי, דרושה בדיקת CT לסינוסים ולסת עליונה, הנחשבת לבדיקה העדיפה לצורך אבחון שיניים אקטופיות בסינוס המקסילרי ובאבחנת סינוסיטיס. בדיקה כזו, ניתן לבצע באמצעות מכשיר CBCT, מכשיר CT בעל קרינה מינימאלית, הייעודי למצבים בריאותיים אלה, הנמצא במרכז הרפואי א.ר.ם. לאחר האבחנה, הטיפול כירורגי.
ד"ר מסאלחה מציין כי בעבר טופלו מקרים מסוג זה על ידי רופאי שיניים או מנתחי פה ולסת, לרוב היה מדובר במטופלים שאובחנו במקרה, במהלך בירור דנטלי. הטיפול כלל גישה כירורגית דרך חלל הפה, על ידי חתך כירורגי מעל רכס השיניים בצד המעורב, חדירה למערת הלסת, עקירת השן וניקוי הסינוס. אולם, עם התפתחות הגישה האנדוסקופית, בשני העשורים האחרונים, יותר ויותר מקרים של שיניים אקטופיות טופלו בגישה זו, דרך חלל האף. במהלך השיטה, רופא אא"ג המומחה למחלות האף והסינוסים (רינולוג) משתמש בסיבים האנדוסקופים יחד עם ציוד כירורגי דק ומיוחד, כדי לפתוח את הסינוס החולה, לעקור את השן האקטופית ולנקות את הסינוס לחלוטין. "מדובר בשיטה זעיר פולשנית ללא חתכים חיצוניים, הכרוכה בכאבים קלים בלבד המשפרת את הסיכוי לריפוי הסינוס באופן פיזיולוגי טוב וללא סיבוכים. בנוסף, הגישה האנדוסקופית משמרת את ריריות הפה ואת האנטומיה הדנטלית כפי שהן, מה שמקל על כל תהליך טיפולי או שיקומי דנטלי בעתיד", מציין הד"ר.
לסיכום, תופעת צמיחת שיניים אקטופית, היא נדירה ועלולה לגרום להתפתחות תהליך דלקתי זיהומי משמעותי, במערת הפנים הלסתית וכך לגרום לנזק ולכאבים. אבחון וטיפול מוקדמים יכולים לסייע בפתרון הבעיה בשלב מוקדם. הגישה האנדוסקופית דרך חלל האף הוכחה כגישה טיפולית יעילה ביותר, עם מעט מאוד סיבוכים".

פורסם באתר 'און לייף' – אתר תוכן ואקטואליה לנשים, במדור בריאות, בתאריך 28.02.2024
החברה הישראלית שוצפת מיזמי התנדבות מאז ה7/10 אך אחד מרגש במיוחד חיבר בין רופאות ואחיות מתחום הא.א.ג לבין חיילים וחיילות ובכל הארץ. "לתת עזרה מהירה בלי בירוקרטיה, גם לחיילים שלא רוצים ולא יכולים להגיע עד אלינו – זה נפלא", מספרת ד"ר ענבל שפרן שלקחה חלק במיזם
ההתגייסות של העם שלנו למען חיילי צה"ל מרגשת בכל פעם מחדש. חברות, ארגונים וגם אנשים פרטיים, עושים ויוזמים פעולות ומחוות, על מנת לתמוך ולהעלות חיוך על פני החיילים שבחזית, אבל בעיקר על מנת לדאוג לכל מחסורם. יוזמות התנדבויות רבות ושונות מתקיימות ברחבי הארץ, למען חיילי הסדיר והמילואים שבחזיתות השונות. אחד המיזמים המרגשים הוא הא.ר.מבולנס – ניידת עזרה ראשונה ברפואת אף אוזן גרון, שמופעלת על ידי א.ר.ם, המרכז הרב-תחומי לרפואת א.א.ג, שבאסותא רמת החייל. הניידת מגיעה מדי יום לבסיסים ולשטחי כינוס וריענון צבאיים, בדרום ובצפון, על מנת לטפל בחיילים שסובלים מבעיות אף אוזן גרון, ולצד רופאים מא.ר.ם, מתנדבים רופאי א.א.ג נוספים ממרכזים רפואיים אחרים, אחיות חדר ניתוח מאסותא רמת החייל וצוות תומך נוסף.
ד"ר אביגיל ארד רופאת א.א.ג, מומחית לכירורגיית מיתרי הקול, מחלות הגרון, הפרעות קול ובליעה, שהתנדבה בעבר גם כרופאה בארגון "מצעד החיים", שמלווה את מצעדי החיים בפולין, לקחה חלק בפרויקט הזה. "אני גרה בשוהם והישוב שלנו איבד כמה צעירים במלחמה הזאת, שאת חלקם הילדים שלי מכירים, או שאני מכירה את בני משפחותיהם שהיו מטופלים שלי", היא מספרת, ומוסיפה "את חופשות ילדותי העברתי בקיבוצי העוטף, בהם יש לי משפחה. אני מודה לחברים מא.ר.ם על היוזמה ומתן ההזדמנות לעזור קצת לחיילים שלנו, בתקופה המאתגרת הזאת".

ד"ר אביגיל ערד. "אני גרה בשוהם והישוב שלנו איבד כמה צעירים במלחמה הזאת, שאת חלקם הילדים שלי מכירים"
נדיה קלינינסקי, אחות חדר ניתוח באסותא רמת החייל מספרת כי "ה-7 באוקטובר עורר בי זעם שלא הרגשתי כמותו מעולם. בכיתי על כל חייל שנפל, על כל החטופים, על כל אדם שנפגע בצורה כלשהי באותה שבת ארורה. הרגשתי צורך לעזור בדרך כלשהי, אבל כל הניסיונות שלי להתנדב בעוטף, כולל בחליבת פרות ועבודה בשדות, כשלו והייתי באי-שקט מוחלט. ואז לשמחתי, עודכנתי כי במרכז הרפואי א.ר.ם מחפשים אחיות להתנדבות בא.ר.מבולנס ומיד יצרתי איתם קשר. הודות ליוזמה של א.ר.ם, אני מצליחה לתרום ולעזור לאלה שמגנים עלינו." עוד אומרת נדיה כי "במסגרת הא.ר.מבולנס, עזרנו להרבה חיילים וחיילות לקבל טיפול בו במקום. פגשתי הרבה מקרים של חיילים שהגיעו 'רק להיבדק' ואובחנו אצלם דלקות אוזניים בחומרות שונות, פטרת באוזניים, סינוסיטיס הגורמת לקושי בנשימה, וגם מקרים של נקב בעור התוף".
לדברי קלינינסקי, רוב החיילים שטיפלה בהם יחד עם צוות הרופאים, סובלים מירידה בשמיעה, בעקבות ולאחר חשיפה לרעשי ירי או פיצוצים עזים, שהתרחשו לידם והיו ביניהם חיילים שבעקבות זאת, הופנו לבדיקת שמיעה באופן דחוף. "ההתנדבות בבסיסים צבאיים ברחבי הארץ, נותנת לי כוח להמשיך ולהישאר אופטימית", היא אומרת. "מעבר לכך, זכיתי להכיר אנשים נפלאים מתחומי רפואה שונים, שמשקיעים את נשמתם בטיפול בחיילים".

נדיה קלינסקי: "רוב החיילים שטיפלה בהם יחד עם צוות הרופאים, סובלים מירידה בשמיעה,
ד"ר ענבל שפרן, רופאה ממכון הריאות במרכז הרפואי שיבא תל השומר, פוגשת במסגרת עבודתה, כבר מתחילת המלחמה, חיילי סדיר ומילואים. כולם מלאי מוטיבציה לחזור לתפקיד שלהם בחזית, ואף הביאו חשש שלא יורידו להם פרופיל ו/או יתנו להם 'גימלים', שימנעו מהם לחזור לפעילות סדירה. במקביל, נודע לה על פרויקט ההתנדבות א.ר.מבולנס והיא נדלקה על הרעיון. "לתת עזרה מהירה בלי בירוקרטיה, גם לחיילים שלא רוצים ולא יכולים להגיע עד אלינו – זה נפלא", אמרה ד"ר שפרן. "מה גם, שתחומי הריאות ואף אוזן גרון מאוד מתחברים ומשלימים. בהתחלה, ממש לא ידענו אם יהיה ביקוש וקהל, אבל ככל שזה נמשך, הבנו שיש יותר ויותר צורך ושמחה בשטח לקבל את העזרה שלנו. בין אם זה חיילים שמראש ידעו שיש להם אסתמה או צורך ברופא ריאות, לחיילים אחרי חשיפות לעשן, אבק וכו'. אצל כולם, הקו המחבר הוא הרצון להמשיך ולהישאר בשירות פעיל ולתרום כמה שיותר. זה ממש מרגש אותי לחוות זאת, כל שבוע מחדש, כשאני מצטרפת לפעילות הניידת".

ד"ר ענבל שפרן
ד"ר אלסנדרה קטלדו, רופאת א.א.ג ילדים, נולדה וגדלה בפרגוואי, למדה רפואה בבואנוס איירס שבארגנטינה והגיעה לארץ להתמחות במרכז הרפואי הדסה עין כרם, שם הכירה את מי שהיום בעלה ובעקבות זאת, נשארה בארץ. "ניידת הא.ר.מבולנס של המרכז הרפואי א.ר.ם מעניקה לי הזדמנות נפלאה לתרום מעצמי משהו משמעותי, עבור החיילים שבשטח."

ד"ר אלכסנדרה קטלדו: "החיילים שלנו, כל אחד מהם הוא גאווה עבורנו"
נינה חסקינה אחות חדר ניתוח באסותא רמת החייל הצטרפה לא.ר.מבולנס עם תחילת המלחמה, משום שהרגישה צורך עצום לתרום מעצמה למען החיילים. "לפני 30 שנה עליתי מאוקראינה ואני מרגישה שזו המולדת שלי. לשמחתי, הכישורים המקצועיים שלי מאפשרים לי לעשות משהו קטן למען החיילים שלנו אשר כל אחד מהם הוא גאווה עבורנו. במסגרת ההתנדבות, אנחנו מעניקים בדיקות וטיפולי אף אוזן גרון לחיילים, וגם אם מדובר לדוגמא בשחרור פקקים שנוצרים באוזניים או בלתת תרסיס לפתיחת האף – יש בכך חשיבות גדולה עבורם" היא מספרת.

נינה חסקינה משמאל, ושני שהם, מנהלת שיווק ושותפויות בא.ר.ם, מימין
נורית אלפי, קלינאית תקשורת וסגנית מנהלת המחלקה להפרעות בתקשורת, בבית החולים רעות, מספרת כי "כשפרצה המלחמה ועם ישראל החל להתנדב ולעזור בכל מקום, הרגשתי שגם אני חייבת לקחת חלק, אבל כל מקום שפניתי אליו כבר היה מוצף במתנדבים. ואז, שמעתי על הפרויקט הנפלא של א.ר.ם והייתי מאושרת שיכולתי להתנדב בתחום שקרוב כל כך לליבי ולמקצוע שלי. מכל יציאה לשטח ומפגש עם החיילים מהיחידות השונות, אני חוזרת בתחושת התרוממות רוח נפלאה וגאווה ענקית בחיילים שלנו ובעם שלנו, שמבצע את הלחימה הלא פשוטה, התובענית והארוכה הזו, תוך שמירה על מורל גבוה ונחישות. כבוד הוא לי להיות חלק בפרויקט התנדבות זה, שעושה הכל בכדי להקל עליהם במה שרק אפשר להציע".

נורית אלפי: "מאושרת שיכולתי להתנדב בתחום שקרוב כל כך לליבי ולמקצוע שלי"
מנכ"לית א.ר.ם, נעה מנלה הוסיפה ואמרה "אנו נרגשים בכל פעם מחדש מההיענות המדהימה של רופאים, רופאות, אחיות וצוותים רפואיים נוספים, לפרויקט הא.ר.מבולנס. החיילים מקבלים את השירות הרפואי המקצועי ביותר, והתחושה היא של תרומה משמעותית. מרגש לראות איך המתנדבים והמתנדבות חשים חלק בלתי נפרד מהפרויקט החשוב הזה ומוותרים על שיגרה ונוחות, לטובת התנדבות למען החיילים שלנו. תודה מקרב לב לכל אחד ואחת מהם, וכמובן לשני שהם, מנהלת השיווק והשותפויות בא.ר.ם, אשר מנצחת על כל האופרציה מהחמ"ל שנפתח אצלנו, ומצליחה ליצור קשר ולהגיע ליחידות המרוחקות ביותר ועד לאחרון החיילים שזקוקים״.

מימין לשמאל: ד"ר משה חייצ'יק, ד"ר מירי פאהן, נינה חזקינה, ד"ר אירנה לויט

מימין לשמאל: שני שהם, סילבי עד-אל, ד"ר סיון גושן ופרופ' דורון הלפרין

מימין לשמאל: ד"ר אביגיל ארד, ד"ר מיכל דיין ומיכל אביבי

פורסם באתר WeMoms, מדור בריאות, בתאריך 29.02.2024
שיני חלב הן שיניים ראשוניות שמופיעות כבר החל מגיל חצי שנה אצל הילוד ונמשכות עד לגיל שש, כאשר בגיל שש מתחילה ההחלפה משיניים חלביות לשיניים קבועות.
לשיני החלב יש נטייה גבוהה יותר לעששת. העששת מושפעת כתוצאה מעובי השיניים, שכבת האמייל (שהינה הרבה יותר דקה בשיני חלב) וכמובן, השילוב עם המודעות ודרך צחצוח השיניים ואף תלוי בהורים וההכוונה שהם מעניקים לילדים, בהקשר של השמירה על היגיינת השיניים.
חלק מתפקידן של השיניים החלביות הנשען, בין השאר, גם על השורשים שלהן, הוא בלהדריך את הבקיעה של השיניים הקבועות הסופיות, שהן השיניים שהרבה אנשים מכנים אותן 'השיניים הבשרניות'. הביטוי 'שיניים בשרניות' אינו נכון ונובע, ככל הנראה, מהמסורת היהודית הקשורה להפרדת חלב ובשר. מדובר בשיניים שהן קבועות שעובי האימייל שלהן (השכבה המגנה) הוא עבה משמעותית והן הרבה יותר עמידות עקב כך. השיניים הקבועות גם הרבה פחות פגיעות מעששת, אך עדיין יכולות להיפגע.
השורש של השיניים החלביות מדריך או מכוון את הבקיעה של השיניים הקבועות. לפעמים, השן מלאה בעששת והשורש שלה נספג (כלומר, נהרס בעקבות הריקבון שהביאה העששת) ואז השן הקבועה עלולה לאבד את ההדרכה ועקב כך, היא יוצאת וצומחת עקום או מחוץ לקו הלסת או כלפי החלק הפנימי של הלסת ולפעמים, אפילו נכלאת בתוך עצם הלסת. לרוב, הטיפול במצב כזה הוא עקירה של השן החלבית כדי לאפשר בקיעה של השן הקבועה. גם אם נראה שהשן יוצאת עקום, יש להמתין כי פעמים רבות הלשון והלחי 'ידריכו' וינתבו, לאט לאט, את השן הקבועה למקומה הנכון, על ידי דחיפת העצם. לכן אין צורך לדאוג, גם ובעיקר בלסת התחתונה באזורים הקדמיים שהשיניים יוצאות קרובות יותר ללשון, והלשון לאט לאט דוחפת אותן למקומן הנכון.
ילדים, הם אנשים קטנים עם נטייה מוגברת ליפול ולהיחבל, במיוחד באזור הפנים. במידה ושיניים חלביות יצאו בטעות ממקומן בעקבות חבלה או כל סיבה אחרת, אז כמובן שלא מחזירים אותן למקומן ולא נוגעים בהן, אלא רק אם מדובר בשיניים הקבועות. כשמדובר בשן חלבית שבטעות, בעקבות חבלה, נעקרה מחוץ לפה משאירים את המצב כך, כי אין בה צורך יותר לטווח מאוד רחוק ופשוט מחכים לבקיעה של השן הקבועה, שעתידה להחליפה באותו המקום. ניתן להשאיר 'שומר מקום', שהינו מתקן משולב מתכת בלבד או מתכת משולבת פולימר דמוי פלסטיק, שנכנס בחסר/ ברווח ומונע נדידה של השיניים, משני צדי החסר, דבר העלול לגרום לסגירת הרווח שנוצר מאובדן השן החלבית, בטרם עת, כליאת השן הקבועה ולכך שלא תוכל לצאת ולהצטרף לסגר. בעקבות אובדן שן חלבית כתוצאה מחבלה, לא מנסים להחזירה למקומה, מחשש לפגיעה בשן הקבועה והסופית.
על אף שמדובר בשיניים שישרתו אותנו למשך שנים בודדות בלבד, חשוב מאוד לטפל בשיניים חלביות אצל רופא שיניים המומחה לטיפולי שיניים בילדים וזאת כדי למנוע נזק לטווח הארוך. בנוסף, עם בקיעת וצמיחת השיניים החלביות ולקראת גיל 6, כשמתחילה הבקיעה של השיניים הקבועות, הילד כבר הספיק והצליח לסגל נהלי שמירה על היגיינת השיניים והפה נאותים, שיאפשרו להמשיך ולשמור על השיניים הקבועות שבדרך.
בדרך כלל בשלב השיניים החלביות, בין גיל חצי שנה לגיל 6, באופן טבעי ונורמלי יהיו רווחים בין השיניים והן לא יהיו צמודות אחת לשנייה, כי השיניים החלביות הן שיניים קטנות יחסית, המותאמות למבנה הלסת של הילד שהיא בדרך כלל קטנה בשלב זה ותגדל בהמשך. עם החילופין בין שיני החלב לשיניים הקבועות, שהינן הרבה יותר גדולות, הרווחים הללו נסגרים. במידה וקיימת צפיפות או היעדר רווחים בשלב השיניים החלביות, הדבר יכול להוות רמז מנבה טוב מאוד לכך שתהיה גם צפיפות בשיניים הקבועות הסופיות וזה מצריך לפעמים הגעה לאורתודנט, מומחה ליישור שיניים, שימשיך את ההרחבה של הלסת או הרחבה של המרחק בין השיניים, כדי לאפשר את הבקיעה התקינה של השיניים הקבועות הסופיות. במידה ופעולה זו לא נעשית, הרבה פעמים יכול להיווצר מצב, במיוחד בניבים, שהשיניים יישארו כלואות בתוך עצם הלסת ולא תתאפשר להן יציאה נכונה למקומן.
בדרך כלל, אם ישנם ניבים כלואים כתוצאה מהצפיפות שבין השיניים והחל כבר תהליך של יישור שיניים –ניתן לפנות לכירורג פה ולסת שעוזר לחשוף את אותה השן הקבועה הכלואה ולהדביק עליה סמך, כחלק מהקוביות שעל כלל השיניים (תהליך יישור השיניים) ולאפשר לאורתודנט למשוך את אותה השן לאט לאט למקומה. במרבית המקרים הללו, מדובר בניבים שבקיעתם וחשיפתם נחסמת ומוגבלת ע"י שן חלבית שנשארה במקומה ואז הפתרון הוא לעקור אותה. במידה ומבחינים שהשורש של השן הכלואה לא סיים את התפתחותו, ניתן רק לחשוף את השן הכלואה ולהסיר חסמים בדרכה, כגון שן חלבית רקובה או אנקילוטית (כזו שלא מסוגלת להיספג לאחר חבלה או גורם אחר שמפריע לה להיספג) ולהמתין לבקיעה הטבעית של השן הכלואה למקומה, ללא צורך בכל סוג של טיפול עזר אורתודנטי.

פורסם אתר החדשות והתקשורת ICE, במדור בריאות, בתאריך 24.01.2024

הכניסה למכון א.ר.ם H.EAR. מימין לשמאל: נעה מנלה, מנכ"ל א.ר.ם, פרופ', אבי חפץ ופרופ' רועי לנדסברג, מייסדי המרכז הרפואי א.ר.ם
Recent Comments