
התפרסם באתר 'חדשות 08', מדור בריאות, בתאריך 19.09.2024
א.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, מרחיב את תחומי פעילותו ומברך על הצטרפותה של ד"ר ענבר פינקל, מומחית לאונקולוגיה רפואית של גידולי ראש-צוואר ובלוטת התריס. ד"ר פינקל מביאה עימה ניסיון עשיר בתחום סרטן הראש והצוואר, סרטן בלוטת התריס, טיפולים ביולוגיים ואימונותרפיים, וכן התאמת טיפולים אישיים במקרים אונקולוגים מורכבים.
ד"ר פינקל, אשר סיימה את התמחותה במרכז הרפואי רבין ושימשה כרופאה בכירה במכון האונקולוגי דוידוף שבמרכז הרפואי בילינסון, עברה התמחות-על בתחום אונקולוגיה של גידולי ראש-צוואר במרכז הרפואי MOORES CANCER CENTER באוניברסיטת קליפורניה סאן דייגו, ארה"ב. כיום, היא מנהלת את השירות לאונקולוגיה רפואית של גידולי ראש-צוואר ובלוטת התריס באיכילוב, המרכז הרפואי ת"א ומשלבת בעיסוקה גם עבודת מחקר בתחום הטיפולים האימונותרפיים והביולוגיים שבאזורי התמחותה.
מנכ"לית א.ר.ם, נעה מנלה: אני מברכת על הצטרפותה של ד"ר פינקל למרכז הרפואי א.ר.ם. "ד"ר פינקל הינה אחת הרופאות המעודכנות והמוערכות ביותר בארץ בתחום הטיפול הביולוגי באונקולוגיית ראש צוואר. עד כה, שיתפה פעולה עם הרופאים שלנו מרחוק, וכעת תהווה חלק מהמערך, ותעבוד עמם "צמוד" בהתאם לתפיסה ההוליסטית, שהינה עקרון מרכזי מנחה בפעילותינו בא.ר.ם.
מרכז א.ר.ם ממשיך לחדש ולהרחיב את שירותיו, תוך מתן דגש על רפואה מקצועית ברמה הגבוהה ביותר, למען בריאות המטופלים.

פורסם באתר MAKO, מדור בריאות, בטור מחלות, בתאריך 14.05.2023
שכיחותו של סרטן הלוע עולה בשנים האחרונות, ומסתבר שאחת הסיבות העיקריות לכך היא הידבקות בווירוס הפפילומה במהלך קיום יחסי מין אוראליים. "ככל שעולה מספר הפרטנרים לקיום יחסי מין אוראליים – כך עולה שכיחות הופעת הגידול"
לפי האגודה למלחמה בסרטן בארה"ב, בשנים 2019-2015 עלתה שכיחותו של סרטן הלוע ב-1.3% בקרב נשים וב-2.8% בקרב גברים. אף שמדובר בגידול שכיח יחסית, שקשור באופן מסורתי לעישון ולשתיית אלכוהול, בדיקות שנערכו בנושא גילו כי מרביתם של גידולים אלה דווקא לא נגרמו עקב עישון או צריכת אלכוהול, אלא עקב הדבקה בווירוס הפפילומה אשר גורם בד"כ לסרטן צוואר הרחם בקרב נשים.
מה הקשר בין פפילומה לבין סרטן בלוע?
ובכן, לא רבים מודעים לכך, אך מסתבר שמגע אוראלי והדבקה של ריריות הלוע בווירוס, עלולים לגרום לזיהום כרוני של הווירוס, שאט אט עובר הטמעה ל-DNA של תאי רירית הלוע, וכך מתחילה התרבות בלתי מבוקרת של תאים בריריות בית הבליעה – עד היווצרות הגידול הסרטני. גידולים אלו, עלולים לגרום בשכיחות גבוהה להתפשטות הגידול לקשרי לימפה בצוואר ולעיתים גם לגרורות מרוחקות יותר. למעשה, כיום מתייחסים לגידול זה כאל מחלת מין של ממש. הוכח שככל שעולה מספר הפרטנרים איתם קוימו יחסי מין אוראליים – כך עולה שכיחות הופעת הגידול. מעל שישה פרטנרים במהלך החיים, מעלה את הסיכון לסרטן הלוע שעקב ווירוס הפפילומה, פי 8.5 לעומת האוכלוסייה הרגילה. אגב, החולה המפורסם ביותר שנדבק בגידול זה הוא השחקן מייקל דאגלס שטופל בקרינה ובכימותרפיה והחלים לחלוטין מהמחלה.
מהו סרטן הלוע?
סרטן הלוע והגרון (Cancer of the Oropharynx), הוא סרטן קטלני של בית הבליעה – שקדים, לשון אחורית, החך הרך וכו'. מיקומם של גידולים אלו בבית הבליעה האחורי, שאינו נגיש לבדיקה בהסתכלות ישירה. עובדה זו גורמת לכך שהרבה מהם מתגלים בשלב מאוחר יחסית, ולעיתים שכיחות החולים מגיעים בפעם הראשונה לבדיקה לאחר חודשים של כאב בלתי מוסבר, כשהמחלה כבר דוהרת קדימה עם גרורות לקשרי לימפה ולעיתים גם לריאות.
מהם התסמינים?
התסמינים הקליניים של גידולים בבית הבליעה כוללים, קודם כל, כאב בגרון המוחמר בעת הבליעה. כאב זה, לעיתים שכיחות מקרין לאוזן שבאותו הצד. לכן, תלונה כזו של כאב גרון המקרין לאוזן חייבת להדליק נורה אדומה. תסמינים נוספים עלולים להיות שיעול דמי, ירידה במשקל וגוש בלשון האחורית או בחך שניתן לעיתים לראות או למשש. כאמור, הגילוי של סרטן זה עלול להיות כאמור בעייתי, לנוכח העובדה שחולים רבים מתלוננים על כאב גרון מסיבות שונות שאינן קשורות בהכרח לסרטן זה, ולרופא המשפחה קשה לאבחן גידול, מכיוון שאין לו כלים לבדיקת הלוע העמוק והאחורי יותר. לכן, מודעות גבוהה לאפשרות קיומו של גידול זה והפנייה בהקדם לרופא אא"ג שיבדוק עם סיב אופטי את החולה ויאבחן את המחלה בהקדם האפשרי – עשויים להציל חיים.
מהו שעור ההחלמה?
למרבית המזל, שעורי ההחלמה מגידולים אלו, על אף מורכבותם הרבה, הם גבוהים יותר, לעומת גידולים זהים שנגרמים ע"י עישון. זאת מכיוון שיעילות טיפולים אלו בגידולים שנוצרו על רקע של הדבקה בווירוס הפפילומה גבוהה יחסית ליעילות הטיפולים בגידולים מקבילים, שאינם על רקע של ווירוס הפפילומה. הטיפול בגידולים הללו הוא בד"כ ע"י טיפול קרינה בתוספת של כימותרפיה.
איך מונעים את סרטן הלוע?
כמו בכל מחלה, מניעה היא האופציה הטובה ביותר לשמירה על הבריאות. מובן שקיום מין אוראלי בטוח הוא הדרך הטובה ביותר למניעה וחשוב להדגיש את זה במיוחד לצעירים וצעירות במדינות ליברליות. כמו כן, חשוב להזכיר כי חיסון לווירוס הפפילומה, אותו מקבלות נערות בגיל ההתבגרות באופן שיגרתי, מונע בסבירות של מעל 90% את התפתחות הגידול. לכן, החיסון מומלץ כיום לא רק לנערות, אלא גם לנערים בגיל ההתבגרות. חשוב להתמקד בהגברת המודעות לחשיבותו של החיסון. התנגדות לחיסון זה עלולה לעלות בחייהם של מתבגרים רבים כיום.

פורסם בתכנית ה'סטטוסקופ', ערוץ 13, בתאריך 16.04.2023
פרופ' אבי חפץ, על זיהוי בלוטות יותרת התריס ומניעת פגיעה בבלוטות בעת ניתוח צווארי
בלוטות יותרת המגן (פרתירואיד) אחראיות על ייצוב משק הסידן בגופינו ותפקידן להפריש את הורמון הפרתירואיד (PTH) שגורם ליציאת סידן מהעצמות לדם וכן הגברת ספיגת הסידן ובכך, עלייה ברמת הסידן בדם. בלוטות אלו מושפעות מרמת הסידן וכשהוא עולה – רמת פעילותן יורדת וכך נשמר שיווי המשקל (הומאוסטזיס) ברמת הסידן בדם. קיימות בממוצע ארבע בלוטות פרתירואיד הממוקמות מאחורי בלוטת המגן, שתיים עליונות ושתיים תחתונות.
במהלך ניתוחי צוואר, זיהוי בלוטות הפרתירואיד הינו חיוני ביותר אך לעיתים מאתגר מאוד אפילו למנתחים בכירים. גודלן של הבלוטות הינו מילימטרים ספורים בלבד ולעיתים קרובות קשה מאוד לזהותן. במהלך ניתוח, הקושי בזיהוי הפרתירואיד עלול לגרום לפגיעה בלתי מכוונת באחת (או יותר) מהבלוטות ומכאן להפרעה בתפקודן.
פגיעה כזו בבלוטת הפרתירואיד הינה אחד הסיבוכים השכיחים בניתוחי כריתה של בלוטת התירואיד (בלוטת התריס/ המגן). התוצאה מכך עלולה להוביל לתת-פעילות הפרתירואיד (לרוב, באופן זמני) שתתבטא בירידת רמת הסידן בדם. ירידה כזו עלולה לגרום לתחושה קשה אצל המטופל, שתתבטא בתחושת נימול הגפיים והשפתיים ובהמשך התכווצויות שרירים בכל הגוף. במקרים קיצוניים, המצב עלול להתדרדר עד לכדי אירוע של פרכוס. מכאן, שחיוני ביותר לזהות באופן יעיל את בלוטות הפרתירואיד ולשמרן במהלך הניתוח.
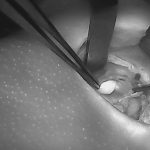
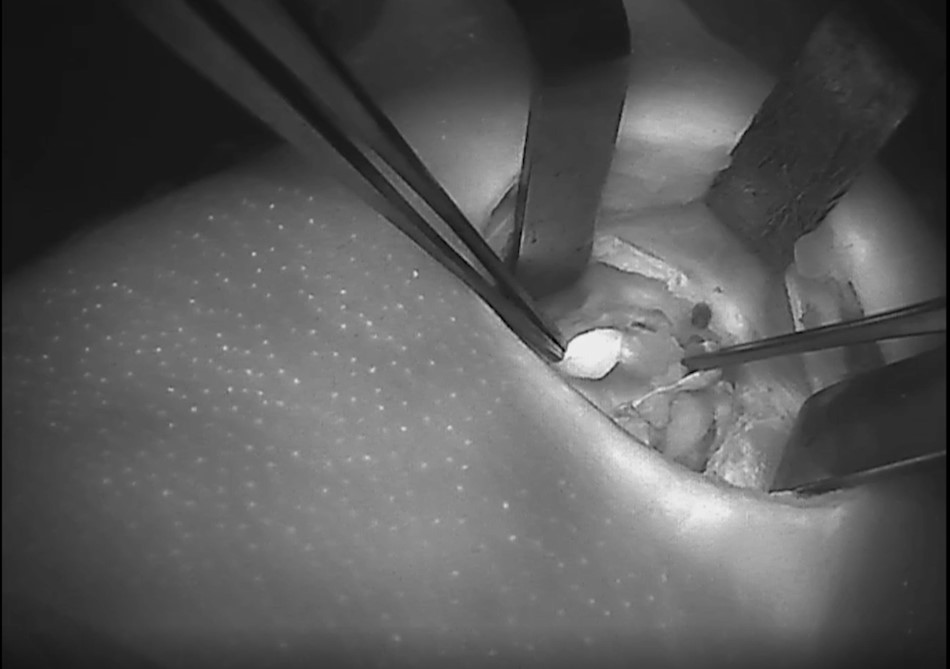
פלואובים (FLuobeam® LX), של חברת פלואופטיקס (Fluoptics) הינו מכשיר דימות חדשני, נוח לשימוש ומותאם לתנאים הקיימים בניתוחי כריתת בלוטות התירואיד והפרתירואיד. מכשיר זה מאפשר למנתחים לזהות את בלוטות הפרתירואיד באופן נוח ולא פולשני, בשיטת אוטופלורוסנציה המבליטה בעזרת גלי אור לבן מסוננים את בלוטות הפרתירואיד וכלי הדם המחוברים אליהן. הטכנולוגיה מבוססת על חשיפת בלוטות הפרתירואיד לאור לבן מסונן, שגורם לבלוטות הפרתירואיד לפלוט אור בתדר אינפרה אדום – והמצלמה שבמכשיר קולטת את החזר האור הזה. כך שהמכשיר גם מקרין אור לבן וגם קולט אור אינפרה אדום. התקווה הינה שהמכשיר יעזור בזיהוי מוקדם של בלוטות הפרתירואיד, במהלך ניתוחי תירואיד ובכך אולי יקטין את הסיכון לסיבוך הניתוחי ולירידת תפקודן של הבלוטות. לא די בכך, זיהוי מוקדם של בלוטות הפרתירואיד עשוי לחסוך זמן ניתוח (המושקע בחיפוש אחר הבלוטות), שזה כשלעצמו משמעותי מאוד לחולה.
יש לציין, כי ניתן גם להזריק חומר צבע לווריד ולראות באמצעות פלואופטיקס את זרימת הדם לבלוטות הפרתירואיד ובכך לוודא שלא רק שהבלוטות נשמרות, אלא גם אספקת הדם שלהן תקינה.
זיהוי בלוטת פרתירואיד, ע"י גלי אור לבן מסוננים:
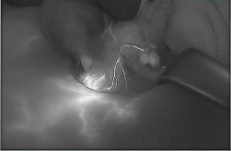
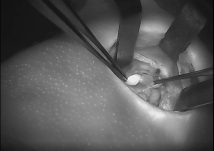
את מכשיר הפלואובים חנך לראשונה בישראל פרופ' אבי חפץ, מומחה לכירורגיית ראש-צוואר בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, באסותא רמת החייל. פרופ' חפץ, שכבר הביא לארץ את הגישה לניתוחי בלוטת המגן ללא חתך צווארי וכן תיאר לראשונה בעולם גישת שיוף גרוגרת, ללא חתך צווארי – מתאר את התלהבותו, האישית והמקצועית, מהמכשיר החדש: "אוטופלורסנציה הינה גישה מוכרת מזה שנים ועוד בתקופת המחקר שלי בניו יורק, בין השנים 1996-7, עסקנו במחלקה במרכז הרפואיSloan Kettering בניו יורק בפלאורסנציה של רקמות ראש-צוואר. לראשונה, שמעתי הרצאה על מכשיר דומה אחר שתואר בכנס בארץ ואז חיפשתי את המענה הנכון לצרכיי הכירורגיים. לאחר היכרות ולמידה על המכשיר מנציגי חברת פלואופטיקס בכנס באירופה, הובא המכשיר לארץ לניסיון על ידי. הניסיון היה מוצלח ביותר, וכבר בחמשת הניתוחים הראשונים שביצעתי באמצעות המכשיר החדשני – זוהו בלוטות הפרתירואיד בקלות רבה. בשניים מהניתוחים, בלוטות הפרתירואיד שהיו קשות מאוד לזיהוי ועל כן, בסכנת כריתה בשוגג – זוהו בקלות ע"י הפלואובים וייתכן ובכך נחסכה לחולה ירידת סידן מיותרת ואי נוחות גדולה.
מכשיר ה Fluobeam נוסה בנוסף לביה"ח אסותא גם בבתי חולים נוספים ברחבי ארץ (שיבא והדסה). כיום, משמש מכשיר זה את פרופ' אבי חפץ בכל ניתוח לכריתת בלוטת המגן או יותרת המגן (תירואיד/פרתירואיד). יתרונו המשמעותי במניעת ירידת סידן בניתוחי תירואיד נבדק כעת, אך ללא ספק מקל על זיהוי הבלוטות האחרות ועוזר בשימורן.

פורסם באתר MEDICOM, אתר חדשות הבריאות של ישראל, בתאריך 09.02.2023
לרגל יום הסרטן הבינלאומי שצויין ב-04/02, מסבירים שני רופאים מומחים מא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, מדוע ברוב המקרים גידולים בבלוטת התריס מאובחנים באקראי, מהם התסמינים לגידולים אלה ולגידולים סרטניים בבלוטות הרוק ומהן דרכי הטיפול
בלוטת התריס (תירואיד), הממוקמת בבסיס קידמת הצוואר, מייצרת הורמונים שאחראים על חילוף החומרים בגוף.
גידול פפילארי: הגידול הסרטני השכיח ביותר בבלוטה. הגידול מתפתח באיטיות ובדרך כלל מגיב היטב לטיפול. סוג סרטן זה נפוץ בעיקר בקרב נשים ובגילאי 30-40.
גידול פוליקולארי: גידול סרטני שכיח פחות. גם הוא מופיע יותר בנשים. הגידול עשוי להיות ממאיר או שפיר.
שני גידולים אלו, נחשבים לפחות אגרסיביים בהשוואה לסוגי סרטן אחרים בגוף ובעלי סיכויי ריפוי והחלמה גבוהים, ברוב המוחלט של החולים.
חשוב לציין שבנוסף לשני סוגי סרטן אלו, ישנם עוד שני סוגי סרטן בלוטת התריס שהינם נדירים ואגרסיביים יותר: גידול מדולרי שהינו תורשתי וגידול אנאפלסטי.
לגידולי בלוטת התריס אין תסמינים בולטים. את רוב החולים, מאבחנים באקראי בשל תלונות על כאבים באוזן, בלסת או בעמוד השדרה, באמצעות בדיקת אולטרא-סאונד פשוטה. חלק מהחולים עשויים להתלונן על גוש בצוואר שזז בבליעה, על צרידות עקב חדירת הגידול למיתרי הקול או על קשיי בליעה או נשימה.
במרבית מהמקרים, הסיבות למחלה אינן ידועות. ישנם מקרים בהם מתגלה גידול אגרסיבי בחולים שנחשפו לקרינה וסיבות נוספות להתפתחות המחלה נוגעות לחוסר יוד בתזונה היומיומית.
ניתוח כריתת בלוטת התריס מתבצע בד"כ באמצעות חתך בבסיס הצוואר. עם הקדמה הטכנולוגית, כבר משנת 2017 החלו בא.ר.ם לבצע ניתוחים אלו בגישה אנדוסקופית – ללא חתך צווארי, אלא דרך חתך פנימי בשפה התחתונה. פרופ' אבי חפץ הינו אחד המובילים של הגישה הזו בארץ ובעולם ועד כה ביצע מעל ל-200 ניתוחים בהצלחה רבה. מחקר שהשווה את איכות החיים של מטופלים עם צלקת צווארית לעומת מטופלים שנותחו בניתוח האנדוסקופי (TOEVA) מצא שבקרב המנותחים האנדוסקופים – איכות החיים טובה יותר.
פרופ' אבי חפץ בבדיקת מרפאה
בלוטות הרוק בגופינו מתחלקות לשש בלוטות גדולות ולמאות בלוטות קטנות, הנמצאות בחלל הפה, הלוע ודרכי הנשימה העליונות. בלוטות הרוק הגדולות כוללות זוג בלוטות באזור בת האוזן, הנקראות בלוטות הפרוטיד (או פרוטיס), זוג בלוטות תת-לסתיות וזוג בלוטות ברצפת הפה.
גידולי בלוטות הרוק יכולים להופיע בכל אחת מבלוטות הרוק הגדולות או הקטנות ועשויים להיות שפירים או ממאירים.
הסוגים הנפוצים של הגידולים השפירים הינם: האדנומה הפלאומורפית, גידול על שם וורטין, אונקוציטומה ועוד. האדנומה הפלאומורפית מופיע בשכיחות הגבוהה ביותר ובעיקר בבלוטת הפרוטיס.
לעומת הגידולים השפירים, גידולים ממאירים עלולים להתפשט מקומית ואף לאזורים אחרים בגוף, ע"י שליחת גרורות. שני הגידולים השכיחים הינם: אדנואיד ציסטיק קרצינומה וקרצינומה מסוג מוקו-אפירדמויק. אך למעשה, קיימים כמה עשרות סוגים שונים של גידולים סרטניים וכל אחד מהם עשוי להתנהג בצורה שונה. חשוב לציין, שבבלוטת הפרוטיס ממוקמות גם בלוטות לימפה ולעיתים הבלוטות הללו משמשות מוקד גרורתי לגידולים סרטניים אחרים, כמו גידולי עור.
תסמינים של גידולים ממאירים בבלוטת הרוק יכולים לכלול גוש או מסה בקדמת האוזן, מתחת ללסת ואף בחלל הפה והלוע, אך לא רק. תסמינים נוספים יכולים לכלול קושי בבליעה, חוסר תחושה וחולשה בפנים. מרבית הגידולים השפירים בדרך כלל יופיעו כגוש בלבד, ללא תסמינים מיוחדים.
אפשרויות הטיפול תלויות בסוג הגידול, מיקומו, בשלב המחלה בעת האבחון וכמו גם בבריאותו הכללית של המטופל. גידולים שפירים מטופלים בדרך כלל באמצעות כריתה כירורגית. גידולים ממאירים גם הם מטופלים לרוב תחילה בניתוח, אך לעיתים הטיפול משולב גם עם טיפולים נוספים, כגון טיפולי קרינה.
לסיכום, חשוב לזכור, כי גילוי מוקדם של מחלת הסרטן והנגשת טיפול מהיר יכולים לשפר משמעותית את הצלחת הטיפול ולהביא לסיכויי החלמה גבוהים. אם וכאשר מרגישים באלו מן התסמינים שהוזכרו בכתבה, מומלץ לגשת בדחיפות לבדיקת מומחה אף אוזן גרון, להתייעצות ואבחון.
ד"ר ערן אלון בבדיקת מרפאה
פרופ' אבי חפץ הוא מומחה לכירורגיה ואונקולוגיית ראש-צוואר בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון
ד"ר ערן אלון הוא מומחה לכירורגיה, מיקרוכירורגיה משחזרת ואונקולוגיה של ראש-צוואר בא.ר.ם ומנהל המחלקה למחלות אף אוזן גרון וניתוחי ראש וצוואר, במרכז הרפואי שיבא תל השומר.
פורסם באתר MEDICOM, חדשות הבריאות של ישראל, בתאריך 17.01.2023
א.ר.ם הוא המרכז הרפואי הראשון בישראל שהחל להשתמש במכשיר דימות המותאם לניתוחי ראש-צוואר ובעיקר ניתוחי כריתת בלוטות התריס ויותרת התריס, שמאפשר למנתחים לזהות את בלוטות הפרתירואיד (יותרת התריס) באופן נוח ולא פולשני ע"י הבלטת בלוטות הפרתירואיד וכלי הדם המחוברים אליהן, בעזרת גלי אור לבן מסוננים. פגיעה בבלוטות הפרתירואיד עלולה להוביל לתת-פעילות של הבלוטה ואף לגרום במקרים קיצוניים לפרכוס. פרופ' אבי חפץ, מומחה לכירורגיה ואנוקולוגיית ראש-צוואר בא.ר.ם שבאסותא רמת החייל, שהביא לארץ את הגישה לניתוחי בלוטת המגן ללא חתך צווארי: "מכשיר הדימות מאפשר זיהוי מיטבי של בלוטות הפאראתירואיד ומניעת סכנה של כריתת בלוטות אלה בשוגג"
בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון החלו, לראשונה בישראל, להשתמש במכשיר דימות חדשני המותאם לניתוחי כריתת בלוטת התירואיד (בלוטת התריס) אשר מונע את אחד הסיבוכים השכיחים בניתוחים אלה – פגיעה בבלוטות הפרתירואיד. את מכשיר הדימות חנך בישראל פרופ' אבי חפץ, מומחה לכירורגיה ואנוקולוגיית ראש-צוואר, ב א.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, שבאסותא רמת החייל.
בלוטות הפרתירואיד (יותרת המגן/התריס) אחראיות על ייצוב משק הסידן בגופינו ותפקידן להפריש את הורמון הפאראתירואיד (PTH) שגורם ליציאת סידן מהעצמות לדם וכן להגברת ספיגת הסידן, ובכך לעלייה ברמת הסידן בדם. בלוטות אלו מושפעות מרמת הסידן וכשהוא עולה רמת פעילותן יורדת וכך נשמר שיווי המשקל (הומאוסטזיס) ברמת הסידן בדם. בגופינו, קיימות בממוצע ארבע בלוטות פאראתירואיד הממוקמות מאחורי בלוטת התירואיד, שתיים עליונות ושתיים תחתונות.
מדי שנה, מתבצעים בא.ר.ם כ-400 ניתוחים לכריתת בלוטות התירואיד והפרתירואיד. במהלך ניתוחים אלו, זיהוי בלוטות הפרתירואיד הינו חיוני ביותר, אך לעיתים הינו מאתגר מאוד גם למנתחים בכירים ומנוסים. גודלן של הבלוטות הוא מילימטרים ספורים בלבד ולכן לעיתים קרובות קשה מאוד לזהותן. במהלך ניתוח, הקושי בזיהוי בלוטות הפרתירואיד עלול לגרום לפגיעה בלתי מכוונת באחת או יותר מהבלוטות, מה שיביא להפרעה בתפקודן בהמשך.
פגיעה בבלוטות הפרתירואיד עלולה להוביל לתת-פעילות הפרתירואיד ובכך לגרום לירידה ברמת הסידן בדם, שתבוא לידי ביטוי בנימול בגפיים ובשפתיים ובשלב מאוחר יותר, להתכווצויות שרירים בכל הגוף. במקרים קיצוניים, המצב עלול להתדרדר עד לכדי אירוע של פרכוס. לכן, מכשיר הדימות החדשני שמושק בא.ר.ם ובאסותא רמת החייל מביא בשורה חשובה של זיהוי בלוטות הפרתירואיד באופן יעיל ושימורן במהלך הניתוח.
עם ובהמשך לפיתוח הטכנולוגיה החדשנית הזו, ניתן גם להזריק חומר צבע לווריד ולראות באמצעות המכשור הייחודי של חברת פלואופטיקס את זרימת הדם לבלוטות הפרתירואיד ובכך לוודא שלא רק שהבלוטות לא נפגעות במהלך ניתוח, אלא גם אספקת הדם שלהן תקינה.
מכשיר הדימות החדש בא.ר.ם, הוא "פלואובים" (FLuobeam® LX), של חברת פלואופטיקס (Fluoptics), המאפשר לזהות את בלוטות הפרתירואיד באופן נוח ולא פולשני. המכשיר פועל בשיטת אוטופלורוסנציה המבליטה בעזרת גלי אור לבן מסוננים את בלוטות הפרתירואיד וכלי הדם המחוברים אליהן. הטכנולוגיה מבוססת על חשיפת בלוטות הפרתירואיד לאור לבן מסונן, שגורם לבלוטות הפרתירואיד לפלוט אור בתדר אינפרה אדום – והמצלמה שבמכשיר קולטת את החזר האור הזה. כך שהמכשיר גם מקרין אור לבן וגם קולט אור אינפרה אדום. מעבר ובנוסף להקטנת הסיכון לסיבוך הניתוחי ולירידת תפקודן של הבלוטות, זיהוי מוקדם של בלוטות הפרתירואיד עשוי לחסוך זמן ניתוח המושקע בחיפוש אחר הבלוטות, שזה כשלעצמו משמעותי מאוד לחולה.
פרופ' אבי חפץ, שהביא לארץ את הגישה לניתוחי בלוטת המגן ללא חתך צווארי וכן תיאר לראשונה בעולם גישת שיוף גרוגרת ללא חתך צווארי: "אוטופלורסנציה הינה גישה מוכרת מזה שנים. עוד בתקופת המחקר שלי בניו יורק, בין השנים 1996-7, עסקנו במחלקה במרכז הרפואיSloan Kettering בניו יורק בפלאורסנציה של רקמות ראש-צוואר. בכנס שהתקיים לאחרונה בישראל, שמעתי לראשונה הרצאה על מכשיר דימות אחר שיכול להתאים לניתוחי ראש-צוואר, והתחלתי בחיפוש אחר מענה שיתאים לצרכיי הכירורגיים, ממכשיר כזה וכך הגעתי אל המכשיר של חברת פלואופטיקס (Fluoptics). לאחר היכרות ולמידה על המכשיר מנציגי החברה בכנס באירופה, הובא המכשיר לארץ לניסיון על ידי. הניסיון היה מוצלח ביותר, וכבר בחמשת הניתוחים הראשונים שביצעתי באמצעות המכשיר החדשני זוהו בלוטות הפרתירואיד בקלות רבה. בשניים מהניתוחים, בלוטות הפאראתירואיד שהיו קשות מאוד לזיהוי ועל כן בסכנת כריתה בשוגג, זוהו בקלות ע"י הפלואובים וייתכן ובכך נחסכה לחולה ירידת סידן מיותרת ואי נוחות גדולה."
מכשיר ה- Fluobeam נוסה גם בבתי החולים שיבא והדסה, אולם כיום רק פרופ' אבי חפץ משתמש בו קבוע בניתוחיו, באסותא רמת החייל.
צילומי בלוטות יותרת התריס/ פרתירואיד וכלי הדם המחוברים אליהן – בעת הזיהוי ע"י מכשיר הדימות:
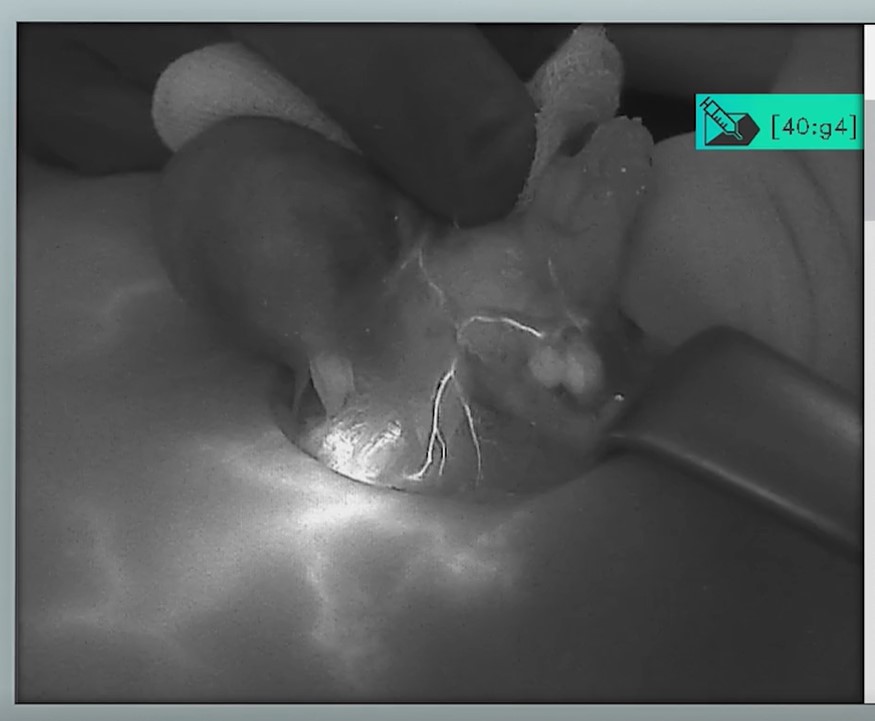

היחידה לכירורגיה ואונקולוגיה של ראש צוואר, הוקמה על מנת לספק מענה מקצועי ומהיר למגוון גידולים שפירים וממאירים של הראש והצוואר. היחידה כוללת: מנתחי ראש צוואר בכירים, אונקולוג, פלסטיקאים משחזרים ורדיולוגים של ראש צוואר. במסגרת היחידה, מבוצעים מכלול ניתוחי ראש וצוואר: כריתות בלוטת המגן ויותרת המגן, בלוטות הרוק, גידולי הלשון והלוע וגידולי גרון. לעיתים, נערכים שחזורים מסובכים כולל מתלה חופשי לאחר כריתת לשון או לסתות או אובטורטור לאחר כריתות לסת עליונה (מקסילקטומיה).
במסגרת היחידה ניתן להיבדק במרפאות משולבות. זאת על מנת לקבל חוות דעת המבוססת על התייעצות כמה מומחים במקרים של גידולים ממאירים שהמדיניות הטיפולית בהם אינה מובהקת.
המרפאה לכירורגיה ואונקולוגיה- במרפאה זו, נבדק כל חולה ע"י כירורג ראש צוואר ואונקולוג, ניתנות המלצות על טיפול ביוד רדיואקטיבי לחולי סרטן בלוטת המגן. החולה יכול לעבור את הטיפול בבי"ח אסותא במהירות מרבית תחת פיקוחו של פרופ' בן יוסף.
מרפאת א.א.ג ופלסטיקה- במידת הצורך מתייעצים עם פלסטיקאי משחזר – זאת בנוגע לחולים הנזקקים לכריתות נרחבות של גידולים בראש וצוואר בהם יש צורך בשחזור מסובך או במקרי הפרעה אסטטית קשה לאחר טיפול אונקולוגי.
מתקיימות ישיבות רנטגן ואונקולוגיה עם צוות האונקולוגים המקרינים, צוות מנתחי ראש צוואר ורדיולוגים על מקרים אונקולוגיים סבוכים. במקרים בהם יש צורך בטיפול קרינתי או כימותרפי, החולה מועבר לאחריות היחידה האונקולוגית באסותא לקבלת טיפול מקצועי ומהיר.

בוגר הפקולטה לרפואה באוניברסיטת ת”א. לאחר חמש שנות שירות כרופא ומפקד בצבא, התמחה במחלקת אף אוזן וגרון במרכז הרפואי קפלן, רחובות.
במהלך תקופת ההתמחות, התקבל למרכז הרפואי Memorial Sloan Kettering Cancer Center, בניו יורק, ארה"ב, שם עסק במשך כשנה במחקר 'ראש צוואר', בנוסף לעיסוקים קליניים אחרים.
בתום תקופת ההתמחות, התקבל פרופ' אבי חפץ לאחת מהמחלקות המובילות בארה”ב והמוכרות ע”י המועצה האמריקאית לניתוחי ראש צוואר ובמשך שנתיים, התמחה בניתוחי ראש צוואר אונקולוגיים, במרכז הרפואי Oklahoma University, אצל פרופ' Jesus E Medina, אחד ממנתחי ראש וצוואר המובילים בעולם.
עם חזרתו לארץ, מונה פרופ' אבי חפץ למנתח ראש צוואר בכיר במחלקת אף אוזן וגרון וניתוחי ראש צוואר, באיכילוב, המרכז הרפואי ת”א.
בשנת 2009, הקים פרופ' אבי חפץ את המרכז הרפואי א.ר.ם, יחד עם פרופ' רועי לנדסברג ופרופ' מיכל לונץ.
במשך עשרים השנים האחרונות, מטפל פרופ' חפץ בחולים עם גידולי ראש-צוואר כולל: אבחון הגידולים, ניתוחים שונים לכריתת הגידולים והכוונת המטופלים לטיפול אונקולוגי משלים ו/או טיפול המחליף את הצורך בניתוח.
בשנים האחרונות, מקדם בארץ ובעולם ניתוחי תירואיד (בלוטת מגן) ופרא-תירואיד (יותרת המגן) בגישה אנדוסקופית ללא חתך חיצוני וכן, פיתח שיטה פורצת דרך, לראשונה בעולם, לניתוח שיוף של הגרוגרת, מסיבות אסטטיות, באותה הגישה וללא חתך חיצוני.
פרופ' אבי חפץ פרסם עד כה כ-60 מאמרים מדעיים בספרות הרפואית העולמית והציג בכ-100 כינוסים מקצועיים, בארץ ובעולם.
בנוסף לעיסוקו הכירורגי, פרופ' אבי חפץ הינו סגן דיקן, מרכזים רפואיים מסונפים, אסותא רמת החייל, בפקולטה למדעי הבריאות באוניברסיטת בן גוריון, בנגב ואף משמש כיועץ של האגודה למלחמה בסרטן וכן, יועץ קצין רפואה ראשי, בתחום כירורגיה ואונקולוגיה של ראש צוואר.
• החברה לכירורגיה ואונקולוגיה של ראש-צוואר (שימש כיו"ר החברה, בשנים 2009-2013)
• חבר באיגוד רופאי א.א.ג, בישראל
• חבר באיגוד מנתחי ראש צוואר, בארה”ב
• חבר ב INHSG, פורום בינלאומי של מנתחי ראש צוואר בכירים, העוסק בקידום הטיפול הרפואי בחולי
ראש-צוואר.
• ניתוחי צוואר והשטחת גרוגרת בגישה אנדוסקופית, ללא צלקת בצוואר
• ניתוחי בלוטת המגן, יותרת המגן ובלוטות הרוק – ללא החדרת נקז וללא תפרים חיצוניים
• גידולים בבלוטת המגן (תירואיד) ויותרת המגן (פרא-תירואיד)
• כריתות לסת עליונה ותחתונה, עקב גידולים ממאירים או שפירים
• כריתות גידולים בלשון כולל שחזורים מורכבים במידת הצורך
• גידולים בבלוטות הרוק
• גידולים בגרון
שפות:
עברית, אנגלית, צרפתית
ליצירת קשר ותיאום תור לייעוץ:
נא לפנות לאסף נאוי במייל: asafno@assuta.co.il

פורסם במוסף הנשים 'מרגלית', של עיתון 'יום ליום', בתאריך 08.07.2021

תפקיד האונקולוג במרכז הרפואי א.ר.ם הוא לתת ייעוץ וחוות דעת נוספים למטופלים ומטופלות עם מחלות ממאירות, בכללם מטופלות סרטן השד.
לעיתים קרובות, מטופלות סרטן השד מתלבטות לגבי בחירת הטיפול המתאים להן ביותר מבין מבחר הטיפולים המוצעים במסגרת בתי החולים. לעיתים, הן מגיעות לפני תחילת הטיפולים ולעיתים תוך כדי קבלת הטיפול במצבים של נקודות צומת, והייעוץ הנוסף מסייע להן בבחירת ההחלטה הטובה ביותר עבורן.
לא פעם, המונחים האונקולוגיים אינם מובנים דיים למטופלות. מכאן שבמסגרת הייעוץ, האונקולוג מסביר ומפרט עליהם למטופלות ולבני משפחתן, בשפה מובנת, בכדי להבהיר במה דברים אמורים ולאפשר הבנה מלאה וקבלת החלטות קלה יותר.
המטופלות מגיעות בדרך כלל מלוות בבני המשפחה הקרובים ביותר אליהן, והשיחה עימם מהווה תמיכה נפשית הן למטופלות והן לבני משפחתן.
לאחר הביקור, עשויות להתעורר שאלות נוספות הקשורות לטיפול ולתופעות הלוואי הכרוכות בו. זמינות הרופא באמצעות e-mail או מסרונים, בלוח זמנים קצר ומיידי, חשובה ומשמעותית מאד. השימוש במייל מיועד גם לפתרונות הקשורים לתהליכים של המטופלות אל מול המערכות המנהלתיות והביורוקרטיות, לדוגמא: אישורי מחלה, ביטוח לאומי, ביטוח רפואי, נסיעות לחו"ל וכיו"ב.
מהלך מחלת סרטן השד נמשך לאורך שנים, והקשר עם המטופלות נמשך ומתקיים לאורך כל הדרך, גם בתרחיש/ים המיטביים וגם בתרחישים הפחות טובים.
Recent Comments