דיסקציה צווארית הינה פעולה בה מנקים מהצוואר (כולו או חלקו) את הרקמה השומנית המכילה את בלוטות הלימפה. בלוטות הלימפה מהוות חלק ממערכת החיסון של הגוף ותפקידן ל"תפוס" גופים זרים ולהשמידם. לדוגמא: בעת דלקת גרון חריפה, הבלוטות גדלות משנית לזיהום שהתפשט אליהן מהלוע – והן "עוצרות" אותו.
בצוואר ישנן עשרות עד מאות בלוטות לימפה, הפזורות בתחנות שונות לאורכו.
כאשר ישנו גידול ממאיר במערכת הבליעה או במערכת הנשימה העליונה (לדוגמא בלשון) – הגידול עלול להתפשט לבלוטות הלימפה ולכן, הטיפול בבלוטות הלימפה מהווה חלק בלתי נפרד מהטיפול בסוגי סרטן כגון אלו שמתחילים בלשון, גרון, בלוטת התריס ועוד.
הנטייה להתפשטות גידול ממיקומו הראשוני אל בלוטות הלימפה, שונה ממקום למקום בגוף. בעוד נטייה זו נמוכה ביותר בגידולים שמקורם בחך או בסינוסים, בגידולי הלשון ובעיקר בסיס הלשון הנטייה להתפשטות לבלוטות הלימפה, הינה גבוהה מאוד ולכן, אנו נוהגים לכרות בלוטות אלו כחלק מהטיפול הראשוני בחולה.
טיפול זה נקרא דיסקציה צווארית: "ניקוי" הצוואר או אזורים ממנו שמצויים בסיכון גבוה יותר להימצאות בלוטות לימפה נגועות או שמצויות בסיכון גבוה להיות נגועות בגידול.
אנו מחלקים את הדיסקציות הצוואריות לסוגים שונים, לפי התחנות הצוואריות שנכרתות ונזכיר שכיום, לא מקובל עוד לבצע ניתוחי דיסקציה צווארית רדיקלית לכל חולה, אלא ניתוח זה שמור למחלה קשה בצוואר בה לא ניתן לשמור על מבנים חיוניים.
ברוב הניתוחים, ניתן לשמר את כל המבנים החשובים בצוואר ולכרות רק את הרקמה השומנית המכילה בלוטות לימפה ולכריתה כזו, אין כמעט תופעות לוואי. הדיעה הרווחת בציבור, שלאחר כריתת בלוטות לימפה מהצוואר ישנה נטייה מוגברת לזיהומים – אינה נכונה וכאשר יש אינדיקציה לדיסקציה צווארית, אזי יש לבצע פעולה זו ללא היסוס.
ההליך הניתוחי
דיסקציה צווארית מבוצעת בד"כ דרך חתך אחד רוחבי בצוואר. החתך מתוכנן במקביל או בתוך אחד מקפלי העור וכך לאחר ההחלמה, החתך נעלם כמעט לחלוטין. דרך חתך זה, אנו כורתים את הרקמה השומנית מהתחנות הצוואריות שהוחלטו מראש ותוך שימור המבנים החשובים הרלוונטיים והם: עצב הכתף (עצב קרניאלי מספר XI), שריר מרכין הראש (Sternocleidomastoid muscle) והווריד הראשי המוביל דם מהמח ללב (Internal Jugular Vein). הפרפרט הניתוחי נכרת בשלמות, תוך הפרדתו מהמבנים הנ"ל בעדינות.
בסיום הניתוח, אנו נוהגים להשאיר נקז אחד או יותר בצוואר, לפני תפירת העור בתפרי ניילון עדינים ביותר.
סיכונים וסטטיסטיקה
סיכוני דיסקציה צווארית שונים בין סוגי הדיסקציות השונות ולדוגמא: בעוד שבדיסקציה פרה-טרכיאלית, המבנים שמצויים בסיכון הינם העצב החוזר המעצבב את מיתר הקול ובלוטות יותרת התריס (האחראיות על משק הסידן בגוף), בניתוחים של הצוואר הצידי עלולים להיפגע עצבים שונים (כגון: עצב הכתף, הלשון והשפה), כלי דם, בלוטות לימפה ועוד. לכן, חשוב להבין לפני הניתוח את הסיכונים האופייניים לכל סוג ניתוח.
באופן כללי, אם הניתוח מבוצע כהלכה, אחוז הסיבוכים הינו נמוך ביותר וקשור במקרים רבים, למעורבות מבנים אלו או אחרים בגידול.
דוגמא לדיסקציה צווארית:
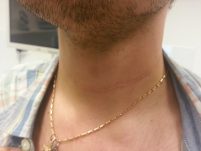
דיסקציה של צוואר צידי:
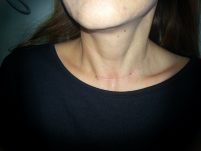
דיסקציה צווארית, שנתיים אחרי ניתוח:
הסיכון הניתוחי – נחלק את הסיכונים לפי סוגי הניתוחים
דיסקציה פרה-טרכיאלית (Para-tracheal Neck Dissection): מבוצעת בעיקר בחולים עם סרטן בלוטת התריס, מסוג פפילרי או מדולרי. ניתוח זה מחייב מיומנות גבוהה, על מנת לשמר לא רק את העצב החוזר אלא גם את בלוטות יותרת התריס (הפרתירואיד), שאחראיות למשק הסידן בגוף והינן קטנות ופגיעות ביותר.
אחוז הפגיעה בעצב החוזר בניתוח זה הינו גבוה רק במעט, מהסיכון לפגיעה בעצב בניתוח שיגרתי לכריתת בלוטת התריס. לעומת זה, הסיכון לירידת רמת הסידן לאחר ניתוח דיסקציה צווארית פרה-טרכיאלית גבוה יותר, מבניתוח בלוטת תריס שיגרתי ובמיוחד, כאשר אנו מבצעים דיסקציה של שני הצדדים ואז מקובל להתחיל טיפול בקלציום מונע, מייד לאחר הניתוח ולהפסיקו בהדרגה (כמעט בכל החולים), תוך פרק זמן של מספר שבועות.
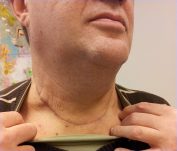
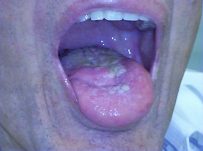
דיסקציה צווארית של הצוואר העליון (Supraomohyoid Neck Dissection): מבוצעת בעיקר בחולים עם סרטן הלשון והלוע, כמו גם סרטן בית הבליעה העליון.
הסיכון העיקרי בניתוח זה, הינו החלשה של עצב הכתף, שגורמת לכאב והגבלה בתנועות הכתף שחולפים בד"כ באמצאות טיפול פיזיותרפי לחיזוק שרירי הכתף. סיכונים אחרים הינם נדירים יותר, כגון: פגיעה בעצבי הלשון או פגיעה בעצב השפה התחתונה (הענף התחתון של עצב הפנים. פגיעה בו תגרום לחולשה של השפה התחתונה בעת חיוך). פגיעות עצביות אלו נדירות יותר והפיכות במרבית החולים.
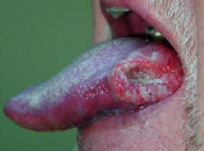
תמונה 1: דיסקציה של בצוואר העליון (סרטן הלוע)
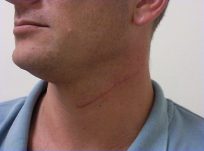
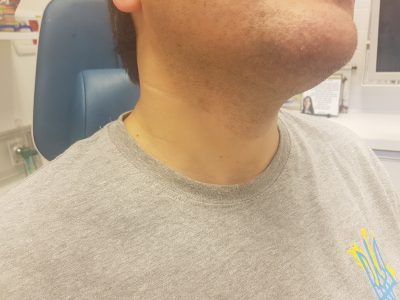
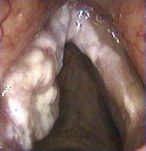
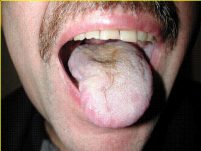
דיסקציה צווארית לטרלית ( Lateral Neck Dissection): מבוצעת בחולים עם סרטן הגרון ובית הבליעה.
הסיכון בפגיעה בעצבי השפה והלשון נמוך משמעותית לעומת הדיסקציה הקודמת, אך נוסף כאן סיכון בפגיעה בכלי לימפה, הגורמת לאחר הניתוח לדלף לימפטי. כלי הלימפה בצוואר הינם פגיעים במיוחד וקשה לקושרם בניתוח ולכן, דלף זה אינו נדיר לאחר ניתוח בצוואר התחתון, במיוחד במידה והיו בלוטות לימפה מעורבות בחלקו התחתון של הצוואר ובסמיכות למיקומם של כלי הלימפה הנ"ל. באופן כללי, הסיכון לדלף לימפטי הינו 1%-2% מכלל החולים. הטיפול בדלף לימפטי הינו שמרני ברוב המוחלט של החולים, תוך ניקוז האזור וחבישה לוחצת. במקרים נדירים, יש צורך בהתערבות כירורגית לסגירת הדלף. סיבוכים נדירים ביותר, כוללים פגיעה בעצבי היד והסרעפת ואלו קורים כמעט ורק כאשר הם מעורבים בגידול.
תמונה 2: דיסקציה צווארית לטרלית

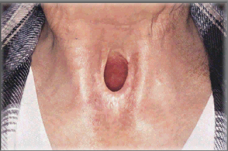
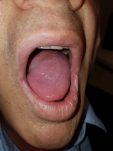
תמונה 3: דיסקציה צווארית דו צידית נרחבת
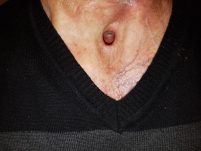
כחודש לאחר ניתוח – כריתה מלאה של בלוטת התריס ודיסקציה של הצוואר המרכזי והדו צידי
דיסקציה רדיקלית של הצוואר (Radical Neck Dissection): כוללת כריתת כל התוכן השומני מהצוואר (כל אזורי הצוואר, למעט אזור פרה-טרכיאלי). סיבוכי הניתוח כוללים את כל הסיכונים הן של דיסקציה לטרלית והן של דיסקציה של הצוואר העליון. במידה ומבוצעת דיסקציה רדיקלית לא משמרת, אזי נכרתים גם השריר, הווריד ועצב הכתף שהוזכרו לעיל והפגיעה בכתף, במקרה זה, תהיה חמורה הרבה יותר. לכן, דיסקציה כזו שמורה אך ורק למקרים של מעורבות ישירה של עצב הכתף בגידול ממאיר. בכל מקרה אחר, אנו שומרים על העצב הנ"ל בכל מחיר.
הרדמה ואלחוש
למרדים חלק חשוב ומהותי בניתוח ולכן, אנו מקפידים על הכנה יסודית של החולה לקראת הניתוח כולל: בדיקות דם, א.ק.ג. (מעל לגיל 40 או עם מחלות רקע מסוימות), צילום חזה (מעל לגיל 60 או עם מחלות רקע מסוימות) ובנוסף, ביצוע בדיקת רופא מרדים לפני כל ניתוח. ביום הניתוח, על החולה להיות בצום של 6 שעות (כולל אי לעיסת מסטיק ו/או שתיית קפה ו/או חלב). מים צלולים ניתן לשתות, עד כשלוש שעות לפני הניתוח. את התרופות הקבועות, כגון: תרופות לטיפול במחלות לב או לחץ דם גבוה – מומלץ לקחת גם בבוקר הניתוח אלא אם כן, הרופא הורה אחרת.
הניתוחים הנ"ל מבוצעים בהרדמה כללית שמבוצעת דרך הווריד. החולה חש מטושטש כבר לאחר הזלפת חומר הטשטוש לווריד ואז מוזלף חומר מרדים ותוך מספר שניות נרדם החולה ומקיץ רק לאחר סיום הניתוח. ה"סיפורים" על חולים ששמעו וחוו את כל מה שקרה במהלך הניתוח, נובעים מטעויות בהרדמה ואינם אמורים לקרות אף פעם. הסיכון בהרדמה כללית לחולה ללא מחלות רקע קשות, הינו מזערי.
התאוששות, החלמה ושיקום
לאחר סיום ההליך הכירורגי, שוהה המנותח כשעתיים במחלקת ההתאוששות, כדי לוודא התעוררות איטית ובטוחה מהניתוח. לאחר מכן, הוא מועבר למחלקה ומספר שעות לאחר מכן, מסייעים לו לרדת מהמיטה ולשבת בכורסה. בימים הראשונים שלאחר הניתוח, שוהה המנותח בבית החולים כשהוא מחובר לנקז, שמנקז נוזלים מאיזור הניתוח. משככי כאבים ניתנים על פי דרישה. זמן האשפוז בבית החולים הוא בין יום ל-3 ימים. כבר לאחר כשבוע, יכול החולה לבצע כמעט כל פעילות למעט, פעילות ספורטיבית אינטנסיבית. כמובן שיש שוני משמעותי בין סוגי הדיסקציות הצוואריות: לאחר דיסקציה פרה-טרכיאלית, ניתן לשוב לפעילות מלאה תוך כשבוע-שבועיים, בעוד שלאחר דיסקציה רדיקלית של הצוואר, תקופת ההחלמה ארוכה יותר.
חשוב לציין, שבמקרים רבים של גידולים בבית הבליעה, הלוע והגרון יש צורך לאחר הניתוח, בטיפול משלים ע"י הקרנות. טיפול זה יבוצע רק לאחר החלמה מלאה מהניתוח.
משך הניתוח
באופן כללי, משך הניתוח הינו בין שעה לשלוש שעות – משתנה לפי סוג הדיסקציה הצווארית המבוצעת.
דיסקציה של בלוטות סביב בלוטת התריס (פרה-טרכיאלית) נמשכת כשעה, דיסקציה של בלוטות משניות לסרטן הלשון נמשכת כשעתיים ודיסקציה רדיקלית מלאה עלולה להימשך כשלוש עד ארבע שעות.
כמובן שמשך הניתוח אינו משמעותי אלא ביצועו בצורה מושלמת, תוך ניקוי כל האזורים שבסיכון מהמחלה הראשונית, שבגינה בוצע הניתוח.
משך האשפוז הצפוי
בין יום ל-3 ימים.






























Recent Comments