פורסם בחדשות "ערוץ 2".
לאחר שלב האבחון, קיימת המלצה לכריתת הגידול משתי סיבות עיקריות; האחת חשש לטעות באבחון גידול ממאיר כשפיר (בביופסית מחט עדינה), והשנייה הינה הנטייה של אדנומה פלאומורפית (הגידול השפיר השכיח בבלוטה זו) להתמרה ממאירה עם השנים. לאחר שנים רבות, קיימת התמרה כזו בחלק ניכר מהחולים והגידול הממאיר- עלול להיות אגרסיבי ביותר. לכן לאחר זיהוי גידול בפרוטיד והכנה מתאימה- אנו כבר מתכננים את החולה לניתוח.
כריתת בלוטת הפרוטיד מתבצעת בהרדמה כללית . נעשה חתך בפנים המזכיר חתך של מתיחת פנים ומתמזג יפה עם קפלי העור. ניתן כיום להסתפק בחתכים קטנים יחסית. דרך החתך אנו מזהים ראשית את עצב הפנים כדי להקטין- ככל האפשר את הסיכון לפגיעה בעצב בזמן הניתוח. לאחר זיהוי העצב אנו כורתים את הגידול עם רקמה תקינה של בלוטת רוק סביבו (המשמשת כגבול ביטחון לכריתתו המלאה של הגידול) תוך שמירה על שלימות עצב הפנים. כישלון בכריתה מלאה של הגידול, מעלה לעין ערוך את הסיכוי להישנות הגידול (תופעה השכיחה בגידול מסוג אדנומה פלאומורפית שלא נכרתה בשלמות).
שבוע- לאחר כריתת גידול חוזר (אדנומה פלאומורפית) של גוף הפרוטיד

שבוע- לאחר כריתת גידול חוזר (אדנומה פלאומורפית) של גוף הפרוטיד
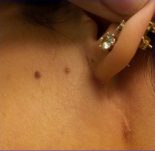
כחודש- לאחר כריתת גידול בגוף בלוטת הפרוטיד.
גידולי הפרוטיד מצויים בד”כ (90%) שטחי לעצב הפנים – דבר המקל על כריתתם. כאשר הגידול מצוי עמוק לעצב, יש לכרות את האונה השטחית של הבלוטה (או להזיזה הצידה) ואז להפריד את העצב מהאונה העמוקה ולכרות את הגידול תוך שמירה על העצב, שמצוי אז בסיכון גבוה יותר. עדיין ברוב המוחלט של המקרים יש ביכולתנו לשמור על עצב הפנים שיתפקד באופן מלא לאחר הניתוח.
לא ניתן לקבוע בוודאות את מיקומו של הגידול יחסית לעצב הפנים לפני הניתוח, מכיוון שלא ניתן להדגים את העצב באמצעי הדמיה. לכן, בכל ניתוח בלוטת הפרוטיד- יש להיות ערוכים לכריתת אונה עמוקה של הבלוטה ולהפרדה עדינה של עצב הפנים. הניתוח מתבצע תוך מעקב צמוד של עצב הפנים כולל בעזרת ניטור חשמלי של העצב. לעתים נדירות ביותר, מעורב העצב בגידול ואז האבחנה הסופית בד”כ תהיה גידול ממאיר של הבלוטה. במקרה מעורבות העצב בגידול, יש להיות ערוכים לכריתת העצב ולשחזורו המיידי- וכמובן שגם זו פעולה שיש להיערך לה בכל ניתוח כריתת פרוטיד.
סה”כ הסיכון לעצב הפנים בניתוח כריתת פרוטיד הינו נמוך ומרבית השיתוקים הינם זמניים וחולפים תוך מספר שבועות עד חודשים. במקרה של שיתוק מלא של עצב הפנים מייד לאחר הניתוח- יש מקום לשקול ניתוח מיידי בניסיון לשחזר עצב שייתכן ונחתך במהלך הניתוח. התוויה זו ניתנת אך ורק ע”י הרופא המנתח שיודע בדיוק מה מצבו של העצב בניתוח ובמידה וחש ביטחון בשלמות העצב, אזי אין כל צורך בניתוח נוסף ומיותר.
המהלך אחר ניתוח פרוטיד שיגרתי, כולל שליפת נקז קטן ושחרור יום עד יומיים לאחר הניתוח. שליפת תפרים לאחר כ 5-7 ימים.
הסיכון לעצב הפנים נמוך ובכריתת פרוטיד שגרתית אינו עולה על 1-2%. הסיכון בגידול ממאיר ומתקדם הינו כמובן גבוה יותר ובד”כ ניתן להעריך את דרגת הסיכון הניתוחי לעצב הפנים עוד טרם הניתוח.
1. פגיעה בעצב הפנים: הינה כמובן הסיכון המשמעותי ביותר.
הטיפול הראשוני בפגיעה ושיתוק מוחלט של העצב הינו שמירה על העין מהתייבשות (עקב חוסר מיצמוץ והעדר המנגנון ששומר על לחות העין). טיפול זה כולל טיפות של דמעות מלאכותיות במשך היום וסגירת העין הלילות.
מכיוון שברוב החולים השיתוק יחלוף ללא כל טיפול תקופה של מספר חודשים- אין צורך בכל טיפול אחר בתקופה זו.
בשלב מאוחר יותר ישנם ניתוחים לשיפור המצב כגון שתל לעפעף העליון העוזר לו להיסגר טוב יותר ולנוע התייבשות העין או מגוון ניתוחים אסטטיים המיועדים לשיפור מראה הפנים המשותקות.
2. דלף רוק: מצב בו רקמת בלוטת הפרוטיד שנותחה ונותרה מפרישה רוק וזה מתאסף מתחת לעור. סיבוך זה אינו נדיר ומצריך שאיבות חוזרות של הנוזל ולחץ על האזור המנותח (חבישת לחץ) עד להעלמות התופעה (בכל המקרים).
3. הרדמות תנוך האוזן והאפרכסת: נובע מפגיעה בעצב תחושתי שעובר קרוב לזנב הבלוטה וקשה לשימור. מצב זה קל ולא מצריך כל טיפול. התחושה משתרת עם הזמן.
אין כל הכנה מיוחדת לניתוח זה.
ההכנה להרדמה כללית כוללת צום של כ 6 שעות טרם הניתוח ומים צלולים עד 3-4 שעות טרם הניתוח.
לציין שלעיסת מסטיק דינה כאוכל ועלולה לגרום לדחיית הניתוח באם בוצעה ב 6 שעות שטרם הניתוח.
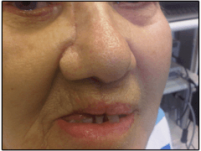
הטיפול המקובל לרוב גידולי הלסת העליונה הממאירים הינו כריתת לסת מלאה (Radical Maxillectomy)- דהיינו כריתת לסת עליונה חד צידית כולל השיניים באותו הצד של הלסת,החתך עובר בפנים בתוך קפלי עור קיימים (לדוגמא – תמונה 1).
לאחר הניתוח החולה יתוכנן כמעט תמיד גם לטיפול קרינתי.
תמונה 1: ניתוח דרך קפלי עור קיימים
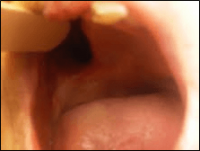
שיחזור החסר מתבצע לרוב ע”י פלטת שיניים בעלת מבנה מיוחד האוטם את חלל הסינוס (שפתוח כעת ללוע ולאף) ונקראת obturator.
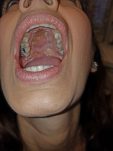
תמונה 2: מצב אחר כריתת לסת עליונה עם חלל הסינוס פתוח ללוע
שחזור החסר, עם אובטורטור שאוטם את החלל הניתוחי ובעזרתו אנו משיגים תפקוד תקין לחלוטין של הלוע בדיבור ובאכילה.(לדוגמא – תמונה 3).
תמונה 3: שיחזור החסר ע”י פלטת שיניים obturator האוטם את חלל הסינוס
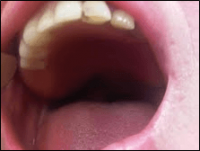
תמונה 4: חצי שנה אחר ניתוח- שחזור מתלה חופשי אחר כריתת לסת עליונה
גילוי מוקדם של המחלה קשה ומצריך ערנות מיוחדת של הרופא המטפל.
יש לשים לב לסימנים לכאורה סתמיים כגון שיניים רופפות, איבוד תחושה בפנים לאורך עצבוב V2, דימום מהאף, בלט של הלחי, ראיה כפולה (דיפלופיה) ועוד.
לעיתים הגידול פורץ דרך העור וחשוד לגידול עורי אך בבדיקות הדמייה ניתן לראות את מימדי הגידול האמיתיים.
הערכה טרום ניתוחית של חולה עם גידול ממאיר של לסת עליונה מצריך בדיקת א.א.ג. מדוקדקת כולל בדיקה עם סיב אופטי, בהמשך יש צורך בביופסיה לצורך אבחנה נכונה לפני קביעת הטיפול הנבחר,לפני הניתוח יש צורך בהדמייה כולל הן CT והן MRI עם חומר ניגודי.
לפני ניתוח רדיקלי כגון Radical maxillectomy אנו נוהגים לבצע PET-CT על מנת לשלול פיזור גרורתי (בד”כ לריאות) של הגידול ולהימנע מתחלואה ניתוחית קשה ומיותרת במקרה של מחלה גרורתית.
סרקומה של המקסילה נדירה יותר מ SCC אך שכיחה יותר בילדים. הטיפול לרוב סוגי הסרקומות (בעיקר לשכיחה בהם מסוג אוסטאוסרקומה – osteosarcoma) הינו כריתה כירורגית ולאחריה קרינה+כימותראפיה. סיכויי ההחלמה תלויים בהצלחת המנתח לבצע כריתה בגבולות שליליים.
הרמת סינוסים מתבצע לצורך השתלת עצם בחלק הסינוס המקסילרי וכך מאפשר התקנת שתלים דנטליים לשיקום במקרה של שיניים חסרות. הרמת סינוסים זהו הליך היכול להתבצע רק בלסת העליונה והוא מיושם כאשר חסרה עצם לסת. הסינוסים הם חללים הממוקמים מעל עצם הלסת העליונה ומעל לשורשי השיניים, משני צדי האף. החללים הללו, המלאים באופן רגיל באוויר, ממולאים בחלקם התחתון במסגרת ניתוח הרמת סינוס בחומר עצם. חומר זה מאפשר לעצם לבנות את עצמה סביב השתל וכך לגדול; והשתלים מתחזקים ומתקבעים בעצם, באופן שמאפשר את הצלחת התהליך והישרדות השתלים.
במידה והחולה בריא ואינו נוטל תרופות שמהוות בעיה לטיפול כירורגי כדוגמת מדללי דם, או תרופות לבניית עצם כדוגמת ביספוספונטים, במרבית המקרים סיטי דנטלי לאזור הניתוחי יספיק בהחלט, לרוב צילום ראשוני לסקירה כללית של הפה מבוצע והוא נקרא פנורמי ולאחריו יבקש הרופא צילום ספציפי יותר כגון סיטי וירשום למטופל הפניה לכך בסיום הבדיקה הקלינית והמפגש הראשון.
Sinus lifting/ Sinus augmentation
צילום פנורמי וCT דנטלי.
אורואנטרל פיסטולה (מעבר של נוזלים ומזון מחלל הפה לחלל האף דרך הסינוס המקסילרי) או זיהום של הסינוס המקסילרי שעלול להוביל לזיהום כרוני שידרוש טיפול ממוקד בבעיה, במרבית המוחלטת של המקרים (מעל ל 90%) אין סיבוכים בהרמות סינוסים במידה ומבוצעים על ידי מומחה לכירורגיה פה ולסתות אשר למד והוכשר לביצוע ניתוחים מורכבים בחלל הפה והפנים.
הניתוח כולו נעשה מתוך הפה ואינו משאיר צלקת ניתוחית, במהלך הטיפול לאחר חשיפת האזור המנותח הכירורג יפתח חלון קטן בסינוס מבלי להיכנס לתוכו, יפריד בזהירות את הממברנה שמצפה את הסינוס ויבצע השתלת עצם לרצפת הסינוס. בהמשך, יבוצעו התקנת שתלים או ביום הניתוח או 6 חודשים לאחר מכן, תלוי באיכות וכמות העצם המקורית שיש למטופל טרם הניתוח.
הניתוח מבוצע לרוב בהרדמה מקומית וההתאוששות המלאה היא לאחר מספר ימים עד שבוע, לרוב ללא צורך בימי אשפוז, ההתאוששות היא אינדיבידואלית ויש מטופלים שיום למחרת הניתוח חוזרים לעבודה סדירה וישנם אילו שנדרש להם מספר ימים לחזור לאיתנם, אולם כולם מסתדרים לאחר 5-7 ימים לחזור לפעילות מלאה.
לאחר הניתוח יש להמנע מפעילות ספורטיבית במיוחד צלילות, לא מומלץ לטוס בשבוע עד שבועיים הראשונים שלאחר הניתוח.
הסרת תפרים 14 יום לאחר הניתוח, שטיפות פה ואנטיביוטיקה ניתנים ל 7 ימים, ונטילת משככי כאבים לפי הצורך בימים הראשונים שלאחר הניתוח.

פורסם במגזין “הורים וילדים”- פברואר 2017.
הוא אורך מספר השניות, כמה פעמים בלילה, חוזר כל לילה ובעל השפעות על כל המערכות הפיזיולוגיות והנפשיות של הילדים שלנו: אם אתם מזהים את הסימנים הבאים, רצוי לבדוק אם גם ילדכם סובל מדום נשימה בשינה, לפני שיהיה מאוחר מדי לתקן את הנזקים.
דמיינו מדחס שמכניס אוויר בלחץ מסוים, אך כשמצרים את הצינור אליו נכנם האוויר, המדחס אמנם ימשיך לעבוד אבל הלחץ רק יעלה. בדיוק כך מרגישים ילדים הסובלים מדום נשימה חסימתי. כאשר מתרחשת חסימה כזו, הילד ייראה כאילו הוא מנסה לנשום, כלומר החזה יעלה וירד, אך בפועל לא תתבצע כניסה ויציאה של אוויר מהריאות. בהיעדר אבחון נכון וטיפול מהיר, הילד עלול לסבול לא רק משינה עמוסה בהפרעות, אלא גם מנזקים פיזיולוגיים, קוגניטיביים והתנהגותיים עתידיים.
מה זה בעצם דום נשימה?
הוא אירוע קצר(Sleep Apnea) דום נשימה של שניות ספורות הגורם להפסקות נשימה בזמן שינה הכוללת לרוב גם שינה עם פה פתוח, נחירות, נשימה רועשת, תזוזה במיטה, התאמצות מבחינה נשימתית ושינה לא רגועה. למסתכל מהצד, במקרה הזה ההורים, דום נשימה רומה מאוד להשתנקות קצרה ולכן מיד גם עולה החרדה, אותה הם לא מעזים לבטא בקול רם. חשוב להדגיש כי דום נשימה אינו קשור למוות בעריסה למשל או לדרמות כאלה ואחרות. במהלך דום נשימה הילד תמיד חוזר לנשום זמן קצר לאחר מכן.
מדוע יש צורך לטפל בדום נשימה?
במקרים קלים, דום נשימה יכול להופיע בין 2-4 פעמים בלילה ועד לתדירות של 20-30 פעמים בשעה במקרים קשים. מאחר שהשינה מחולקת למחזורים, ילד שלא יישן טוב יקום עייף. במידה שהשינה מלווה גם במאמץ נשימתי, חוסר היכולת להכניס ולהוציא אוויר יביא לערכים נמוכים של חמצן בדם ולעומס על הלב והריאות, שהשפעותיו יבואו לידי ביטוי בטווה הרחוק ואף 20 שנה קדימה. מבחינה אנטומית, מאחר שהפה פתוח במהלך הלילה ואין כמעט שימוש נשימתי דרך האף, עלולה להתקיים התפתחות לא תקינה של הלסתות והשפעה על מראה הפנים. כמו כן, ההשפעה עלולה להיות לא רק פיזיולוגית, אלא גם פסיכולוגית-קוגניטיבית. ילדים גדלים בזמן השינה מאחר שהורמון הגדילה מופרש ביתר שאת במהלך הלילה, לכן הפרעה בשינה עלולה להוביל למשקל גוף נמוך. בנוסף, המוח מתפתה אף הוא ושינה רציפה היא חלק מרכזי מכך. שינה לא רגועה עלולה לגרום גם לעיכובים מבחינה התפתחותית, שיבואו לידי ביטוי בהפרעות התנהגותיות. ילד שקם עצבני ועייף בבוקר עלול לסבול מהיפראקטיביות, התנהגות אגרסיבית, תנודות במצבי הרוח, הפרעות קשב וריכוז, תפקוד חברתי ירוד והצלחות פחותות בלימודים.
כמה ילדים סובלים מדום נשימה?
אנחנו נתקלים לא מעט בדום נשימה אצל ילדים כבר מגיל שנה וחצי-שנתיים. לפי המחקרים האחרונים, 40% מהילדים הנוחרים מגיל שנתיים ער 10 סובלים גם מתסמונת דום נשימה בשינה. ההנחה היא שכל הפרעה לשלוות השינה עלולה להשפיע על יעילותה ועל ההתפתחות בשלבי הגדילה הקריטיים של הילד. בניגוד לסברה הרווחת, מדובר בתופעה שכיחה הרבה יותר ממה שחושבים.
מהם הסימנים לדום נשימה?
בין הסימנים הבולטים שיש לשים אליהם לב הם האם הילד נוחר, האם שומעים אותו זז במיטה כל הזמן, מתאמץ כדי לנשום, מזיע במהלך הלילה או לא ישן טוב. רבים מההורים לא בטוחים אם ילדם סובל מדום נשימה ומתקשים לתאר את אופן השינה של הילד. כרופא, ברגע שמגיעה אליי תלונה בעלת סממנים דומים אני מבקש מההורים לצלם את הילד בווידאו בזמן השינה. אני מאזין לרעשים וצופה בילד בעיניים אובייקטיביות. מאחר שההורים לעיתים מתקשים להבין בדיוק ממה הילד סובל, האבחון הרפואי עוזר להם לקבל את ההחלטה על אופן והמשך הטיפול. במקרים קשים, כאשר האבחנה אינה ברורה , ניתן לקבל הפנייה למעבדת שינה ולקבל מדדים אובייקטיביים יותר.
מתי יש לטפל בדום נשימה?
למרות ההשלכות הפיזיולוגיות, הקוגניטיביות וההתפתחותיות, אנחנו עדיין לא מדברים על סכנת חיים או סכנה קיומית. ובכל זאת – ילד שלא ישן טוב, תפקודו היומיומי לוקה בחסר. יש לשים לב שאנחנו לא מדברים על ילד בריא שנוחר בשינה במשך כמה ימים בגלל נזלת או שפעת, אלא כזה שבאופן קבוע עונה על כל אחד מהסימנים שציינתי לעיל. עם זאת, יש הור־ם שטוענים כי הבעיה יכולה לעבור לבד, ובמקרים מסוימים הם צודקים, אך אף אחד לא רוצה שהילד שלו יסבול מהפרעות בשינה ולא יישן טוב עד גיל 8-9 , בעיקר מאחר שההפרעות פוגעות בהם בטווח הרחוק.
כיצד מטפלים בדום נשימה?
במקרים הקלים ניתן לטפל בטיפול תרופתי, אך לרוב דרושה התערבות כירורגית. עם האבחון ישנו צורך מידי לתכנן ניתוח של השקדים ו/או השקד השלישי. הניתוח מתבצע בהרדמה כללית קצרה שאורכת כ 30- דקות ובשיטות שונות. בשנים האחרונות נוספה שיטה חדשה המשמרת חלק מהשקר ובכר מונעת פגיעה בשרירי הלוע או בכלי דם גדולים, בעזרת שימוש במכשור מתקדם לאחר הניתוח. בגישה זו קיימת שכיחות אפסית של דימום, הכאב מופחת אף הוא ותקופת ההחלמה מתקצרת. במקרה כזה גם אם לא כורתים את השקדים במלואם, אופן הניתוח מאפשר נתיב אוויר פתוח ופותר את בעיית דום הנשימה, כך שהסיכוי נמוך מאוד שהבעיה תחזור.
מה ההבדל בין דום נשימה של ילדים לזה של המבוגרים?
דום נשימה בילדים מגיע לרוב כתוצאה מהגדלה של השקדים ו/או שקד שלישי (אנדנואיד). אצל מבוגרים דום נשימה נגרם מאוסף עצום של סיבות, החל מעליית משקל(נפוץ), עייפות של רקמות ועד אנטומיה שמשתנה עם הגיל. במקרה של ילדים קל יותר לבודד את הסיבה שבגללה הם סובלים מדום נשימה והיא ניתנת לטיפול עם אחוזי הצלחה גבוהים ככל שמקדימים לאבחן אותה בבדיקה אצל רופא אף אוזן גרון.
במקרים בהם לאחר הסרה של עצם מהלסת הוא הפנים כתוצאה מגידול שפיר או ממאיר או במקרים לאחר טראומה לפנים כגון שבר עצם הלחי, או שברים נוספים בפנים נוצר עיוות או חסר של עצם שמצריך טיפול פונקלציונאלי ואסטתי, לצורך כך ניתן להשתמש בהדמיות ממוחשבות ולשחזר על ידי המחשב בשלב ראשון את האיבר הגרמי החסר, בהמשך בשימוש במדפסות תלת מימדיות ניתן להדפיס את האיבר החסר (למרכז הפנים והמצח לרוב משחזרים ב PEEK וללסתות ובעיקר הלסת התחתונה משחזרים במדפסת לייזר בטיטניום). לאחר ההדפסה מתואם התור לניתוח שבו מקובע החלק לעצם הפנים ושמחזר את החלק החזר באופן אנטומי ומדוייק.
בשיטה זו ניתן אף להדפיס ולקבע עצמות לחיים לצורך הגדלה אסטתית או סנטר אחורי שזקוק להבלטה או הגדלה, אולם במרבית המקרים ובעיקר לאחר שברים בעצמות הלחיים שמובילים לאנופטלמוס (מיקום אחורי של גלגל העין וראייה כפולה – דיפלופיה), השחזור הוא פונקציונאלי ואסטתי גם יחד.
Patient specific implants – PSI
ביצוע CT ותכנון על הCT התלת מימדי של השחזור הנכון, לאחר התכנון של השחזור החלק המשוחזר מודפס ועובר מספר תהליכים שמאפשרים שימושו בבני אדם, לאחר התהליך שעורך כשבועיים יתואם התור לניתוח השחזור.
חתכי גישה הוצאת פלטות ישנות וברגים ישנים וקיבוע המשתלים באזורים החסרים בפנים.
חשיפה של המשתל או יצירת חלל מלאכותי, מה שיצריך שטיפות מרובות עד לסגירת הרקמה לחלוטין.
משך הניתוח תלוי בסוג הניתוח:
במרבית המקרים מדובר בניתוחים שקל להתאושש מהם היות והחזרה למצב האנטומי התקין משפר את המראה ואת התפקוד של המטופל, לרוב 2-3 ימי אשפוז והמטופל משוחרר לביתו. לאחר השחרור ימשיך המטופל ליטול אנטיביוטיקה ושטיפות פה בהתאם למיקום המשתל בפנים, לאחר כשבועיים יתאם תור לביקורת והסרת תפרים אצל הכירורג פה ולסת שניתח.
התאוששות מלאה לרוב מתרחשת כמו בכל ניתוח לאחר 7 ימים, במקרים בהם מדובר בשחזור איברים בתנועה כגון לסת תחתונה או פרקי הלסתות יש צורך בפיזיוטרפיה לאחר הניתוח למשך 14 ימים במרבית המקרים.
Recent Comments