שודר בתכנית "בוקר בריאות" בתאריך 23.6.19
אנדוסקופיה של בלוטת הרוק מהווה פריצת דרך רפואית מדעית, המונעת לעיתים קרובות את הצורך בכריתה של הבלוטה.
מדובר בהתערבות כירורגית זעירה שבאמצעותה ניתן לבצע אבחון וטיפול למקרים של חסימה בבלוטת הרוק. זהו מצב רפואי המוביל לעיכוב או לחסימה מלאה של הגעת רוק לחלל הפה, הנגרמת עקב הצטברות "אבנים" או היצרויות בצינור שאחראי על ריקון הבלוטה. כתוצאה מכך, עלולות להיווצר מספר בעיות כגון נפיחות וזיהום חיידקי של הבלוטה בפנים או בצוואר, שלעיתים יכול לגרום לדלקות מסכנות חיים.
מדובר בשיטה המונעת את הצורך בכריתה של בלוטה נגועה, במהלכה משתמשים באנדוסקופ דק החודר לדרכי הבלוטה ועמו המנתח יכול להבחין בחסימה בצורה טובה ולהוציא אותה. מעבר לכך, עם האנדוסקופ ניתן לאבחן מצבים פתולוגיים נוספים של בלוטת הרוק. במרבית המקרים, תבוצע האנדוסקופיה תחת הרדמה מקומית ובמקרים מסובכים תבוצע בהרדמה כללית. הפעולה האנדוסקופית לרוב אינה כוללת חתכים חיצוניים ומכאן שאינה משאירה צלקות. בנוסף, שיעור הסיכונים והסיבוכים בשיטה זו, אינו גבוה. כאשר מבוצעת הפעולה בהרדמה מקומית, בתום ההליך יש להישאר זמן מה במרפאה לצורך השגחה. כאשר מבוצעת הפעולה בהרדמה כללית, המטופל יישאר להשגחה באשפוז וישוחרר כבר למחרת.
לא מעט ילדים סובלים מבלוטות לימפה מוגדלות עקב זיהומים ומחלות, ומדובר במצבים החולפים מעצמם או עם טיפול אנטיביוטי. יחד עם זאת, קיימת חשיבות גדולה להגעה לאבחון מאחר שבלוטות מוגדלות בצוואר עלולות גם להעיד על מחלה ממאירה.
בלוטות לימפה נפוחות בצוואר ילדים, הינה בתופעה שכיחה מאוד הקשורה למערכת הלימפטית. זוהי מערכת המשחקת תפקיד חשוב במערך החיסוני של גופנו ותורמת למלחמה בזיהומים ומחלות. הבלוטות עצמן מצויות במספר מקומות בגוף, לרבות בבטן, במפשעה, בבית השחי ובצוואר, וישנם מרכיבים נוספים של המערכת הלימפטית המצויים באזורים אחרים בגוף.
ברוב המכריע של המקרים, בלוטות לימפה מוגדלות בצוואר ילדים מהוות מצב שפיר שנוצר עקב זיהומים שהמערכת הלימפטית מגיבה אליהם. מדובר בזיהומים הפוגעים בבלוטה עצמה או במקומות סמוכים, כאשר הטיפול כולל לעיתים נטילת אנטיביוטיקה. יחד עם זאת, במקרים נדירים למדי עלולה הגדלת הבלוטות להעיד על לימפומה, שהינה מחלת סרטן הפוגעת בילדים ובהחלט עלולה להיות מסוכנת. בדומה לסוגים אחרים של סרטן, גם כאן מדובר בהתרבות מהירה ובלתי מבוקרת של תאי הגוף, ובמקרה הזה תאי הלימפה. ישנם מספר סוגים של לימפומה העלולים להופיע באזורים רבים בגוף עקב פרישתה הרחב של המערכת הלימפטית.
כאמור, ברוב המכריע של המקרים מדובר במצב שפיר, אך עקב הסיכון ללימפומה חשוב מאוד לבצע אבחון ביחידת א.א.ג ילדים של מרכז א.ר.ם. מדובר באבחון הכולל בין היתר תשאול מקיף של ההורים אודות בריאותו של הילד ובדיקות הקשורות לתפקוד הכבד, הכליה, ספירת דם ועוד. יש לציין כי לעיתים תידרש גם בדיקת דימות לבחינת מצבה של הבלוטה ולשלילת בלוטות מוגדלות אחרות.
צרידות היא בעיה הקשורה במיתרי הקול במבוגרים ובילדים כאחד. גם בילדים, צרידות ממושכת מעלה את החשד קיום של נגע כלשהו במיתרי הקול, ומכאן שיש צורך להיבדק.
אין כמעט ילד או ילדה אשר אינם צרודים לפחות למשך תקופה מסוימת משלב הילדות. ילדים נוטים להשתמש בקולם בעוצמות גבוהות – אם בבכי, בצחוק, בצעקות או בשימוש מוגזם. במיוחד נכון הדבר לגבי ילדים פעילים, העוסקים בספורט חברתי או בפעילות חברתית אחרת אשר השימוש הקולי בה הוא דומיננטי.
כמעט תמיד, הסיבה המובהקת והשכיחה ביותר לצרידות אצל ילדים היא יבלות במיתרי הקול. יבלות הן שתי בליטות, אחת על כל מיתר, הנוצרות בנקודת המפגש בין שני המיתרים בחלקם האמצעי. זהו המקום אשר סופג את מירב הכוח של הנוצר מהחיכוך המתמיד בין המיתרים בזמן יצירת הקול. היבלות הן התגובה של המיתרים לנזק מתמשך ומתגבר אשר אינו מאפשר למיתרים להתאושש. לא תמיד הילד עצמו מודע לצרידות או סובל ממנה. לא פעם מדובר בדומה מחנך/מורה או ההורים אשר מוטרדים מהבעיה יותר מאשר הילד עצמו.
באיור: יבלות במיתרי הקול
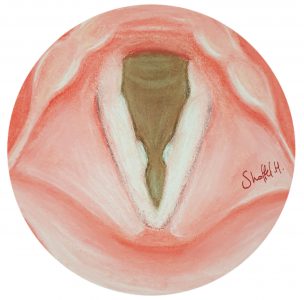
ככלל, אין לנתח יבלות במיתרי הקול בילדים. הפתרון טמון בשינוי הרגלי הדיבור, העברת האחריות לשמירה על המיתרים על הילד/ה והסבר מפורט להורה ולילד/ה מה הסיבה להתפתחות היבלות וכיצד ניתן לגרום ליבלות לסגת ולהיספג כליל. תמיכה של ההורים והסביבה, משמעת של הילד/ה וליווי וטיפול על ידי קלינאי/ת תקשורת, מביאים לרוב לתוצאות מצוינות של שיפור הדרגתי בקול ללא צורך בהתערבות ניתוחית. עם ההתבגרות ושינוי סגנון הדיבור, חלק ניכר מן היבלות יחלפו ואיתן הצרידות.
ישנם מצבים יוצאים מהכלל בהם כן מומלץ לנתח יבלות בילדים. מצבים כאלו הם למשל צרידות קשה הגורמת לירידה בתיפקוד, חוסר יכולת לתקשר, קושי בלימודים, הפרעה חברתית והפרעה בדימוי. אם לאחר תקופה של נסיונות טיפול שמרניים במנוחה קולית וריפוי בדיבור הבעיה עדיין קיימת, אזי יש הצדקה לביצוע ניתוח. במקרה כזה צפוי שיפור משמעותי, אך ההתמדה בשיפור מחייבת גם כאן התגייסות של ההורים, הסביבה והילד עצמו כדי לשמור על הקול ולמנוע החמרה חוזרת.
יבלות הן הסיבה השכיחה ביותר לצרידות אצל ילדים, אולם קיימות סיבות נוספות, נדירות יותר, כגון ציסטות, פוליפים, פפילומות, היצרות וכו'. במקרים כאלו הטיפול הינו אחר ולעיתים ניתוחי. לפיכך בכל מקרה של צרידות הנמשכת מעל מס' שבועות אצל ילד או ילדה, מומלץ לעבור בדיקה אצל מומחה למיתרי הקול ולהגיע לאבחנה הנכונה.
נוזלים באוזניים אצל מבוגרים היא תופעה שכיחה יותר בקרב ילדים, אולם גם אנשים מבוגרים עשויים לסבול מנוזלים באוזניים. מצב זה דורש טיפול ומעקב.
נוזלים באוזן התיכונה במבוגרים מצטברים כאשר קיים תפקוד לקוי של תעלת הניקוז המכונה אוסטכיאן, במצב זה הנוזלים המיוצרים באופן טבעי על ידי רירית האוזן התיכונה אינם מנוקזים כראוי. בין הסיבות העשויות להשפיע על תפקוד תעלת האוסטכיוס ולהביא לנוזלים כרוניים באוזניים בקרב מבוגרים: גידול בלוע האפי (נזופרינקס), אלרגיה או תהליך דלקתי/זיהומי פעיל היוצרים גודש אפי, דלקת שמובילה או גדילה של השקד השלישי כתגובה לתהליך דלקתי.
נוזלים כרוניים באוזניים עשויים לגרום לתסמינים שונים כגון: ליקוי שמיעה הולכתי על רקע מעבר גל הקול בתווך נוזל במקום אוויר, דלקת אוזניים חיידקית, שקיעה של עור התוף עקב לחץ שלילי ממושך בחלל האוזן התיכונה וכולסטאטומה משנית לשקיעה זו. את המצב לאשורו יש לבחון באמצעות בדיקה אוטוסקופית המבוצעת תחת מקרוסקופ על ידי רופאי א.א.ג במרכז הרפואי א.ר.ם, נוסף על בדיקות אחרות חיוניות לצורך אבחנה כגון בדיקה אנדוסקופית של חלל האף והלוע האפי, בדיקת אוטוסקופיה פנאומטית, קולנים וכיו"ב. בהתאם לממצאי הבדיקה הקלינית יוחלט על המשך הברור והטיפול הנדרש.
ישנם מספר דרכים לטיפול בנוזלים באוזניים אצל מבוגרים, כאשר השאיפה היא להביא לפתרון הבעיה באמצעות טיפולים שאינם ניתוחיים. טיפולים אלו נקבעים בהתאם לאבחנה ועשויים לכלול תרופות לטיפול באלרגיה, שטיפות אף במי מלח, אנטיביוטיקה, תרסיסי אף שונים, סטרואידים ומכשירי עזר לאיזון לחצים. במקרים מסויימים כאשר טיפול שמרני אינו מספק תישקל התערבות כירורגית.
במקרים בהם מקור הבעיה הוא תפקוד לקוי של תעלת אוסטכיוס, ניתן להציע טיפול שמרני שמטרתו הרחבת התעלה באמצעות בלון הנמצא על קצה צנתר המוחדר לתעלה בפעולה אנדוסקופית דרך חלל האף. דוגמא נוספת להתערבות כירורגית היא כריתת השקד השלישי (אנדואיד) אשר עשוי להוות מקור חסימתי לפתח תעלת אוסטכיוס ועל ידי כך להפריע לתהליך השוואת הלחצים. כמו כן, במרכז הרפואי א.ר.ם ניתן לעבור ניתוח להכנסת צינוריות אוורור (כפתורים), מדובר בפרוצדורה כרורגית פשוטה במהלכה יוצר המנתח חור קטן בתופית, לאחר שאיבת הנוזלים מן האוזן התיכונה מחדיר דרך אותו חור צינורית קטנה שנשארת על עור התוף ותפקידה להחליף באופן זמני את תפקיד תעלת האוסטכיוס על ידי השוואת לחצים. צינורית זו נפלטת באופן ספונטני בממוצע כשמונה חודשים לאחר הפעולה. לאחר כל פרוצדורה כרורגית יש להשאר במעקב של הרופא המנתח במשך תקופה מסויימת בהתאם לאבחנה והטיפול.
בדיקת Afirma הינה בדיקה מולקולרית, אשר פותחה על מנת לשלול ממאירות בקשריות בבלוטת התריס, במצבים שבהם לא ניתן לקבוע בוודאות האם הקשרית ממאירה או שפירה. הבדיקה בוחנת 142 גנים, ורמת מהימנות האבחנה שלה בין ממצא שפיר לממצא חשוד, הוכחה במספר רב של מחקרים. אפירמה משווקת בהצלחה, במעל 20 מדינות ברחבי העולם, מאז 2012 .
קשריות בבלוטת התריס הן ממצא שכיח, במיוחד בקרב נשים. כתוצאה מהעלייה בשימוש בטכנולוגיית האולטראסאונד, שכיחות הימצאותן עלתה בשנים האחרונות, עד לכדי כ-50% מהנשים וכ-20% מהגברים מעל גיל 50. מרבית הקשריות, המתגלות בבלוטת התריס, הן שפירות ומיעוטן ממאירות. בעבר, בגלל הקושי להבחין בין קשרית שפירה לממאירה ללא בחינה פתולוגית של הקישרית, כל קשרית שהתגלתה הייתה מוצאת בניתוח.
כיום, עם כניסתה של טכנולוגיית ביופסית הFNA-, ביופסיה הדוגמת את תאי הקשרית באמצעות מחט עדינה, מרבית הקשריות מאובחנות באמצעות ציטופתולוגיה כשפירות או ממאירות, ללא צורך בהוצאתן. למרות זאת, בכ-15-30% מהמקרים לא מצליחה הביופסיה לקבוע בוודאות האם הקשרית שפירה או ממאירה. מקרים אלו מתוארים כבעלי "אבחנה בלתי ברורה או אבחנה שאינה חד משמעית".
במקרים אלה ניתן לבצע את בדיקת Afirma. בדיקת אפירמה מפחיתה את אי הודאות בכ-50% מהמקרים, ובהם למנוע ניתוח לצורך קביעת טיב הגידול.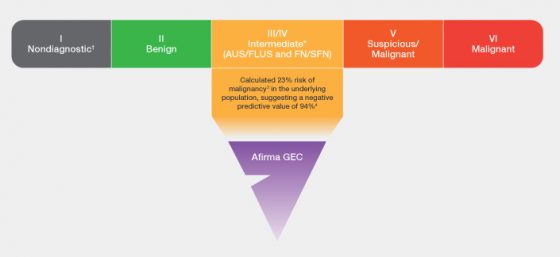
הסבר על התרשים: סיווג תוצאות FNA לקשריות בלוטת התריס נעשה לפי שיטת בת'סדה. לפי שיטה זו, הקשרית תסווג לאחת מהקטגוריות הבאות: בת'סדה 1: ממצא שאינו דיאגנוסטי, בת'סדה 2: קשרית שפירה, בת'סדה 3:ממצא אטיפי שמשמעותו אינה ידועה או נגע פוליקולרי שמשמעותו אינה ידועה, בת'סדה 4: נאופלסמה פוליקולרית או חשד לנאופלסמה פוליקולרית, בתסדה 5: חשד לממאירות ובת'סדה 6: נגע ממאיר. בדיקת אפירמה מומלצת לביצוע בקטגוריות 3,4 המוגדרות כסיווג שאינו חד משמעי (Intermediate).
בשביל לבצע את בדיקת אפירמה יש לדגום את הקשרית באמצעות ביופסית מחט עדינה FNA. הדגימה נשמרת בתוך מבחנה ייעודית לשמירת החומר הגנטי ונשלחת לחו"ל לחברת וריסיייט, החברה אשר פיתחה את הבדיקה. בחו"ל נבדקת הדגימה על גבי הצ'יפ הגנטי ונקבע האם ביטוי הגנים הוא בעל דפוס שפיר או חשוד. התשובה נשלחת חזרה לרופא המטפל.
בדיקת אפירמה תוקפה במחקר קליני כבר בשנת 2012, המחקר, שפורסם בכתב עת מוביל (מה שמו? ומתי פורסם?), הראה כי תוצאת השפיר של אפירמה בעלת וודאות גבוהה מאד ועל כן ניתן להימנע מניתוח ולהמשיך במעקב בלבד. גם ההמלצות של 2 הארגונים המובילים בתחום, ה-ATA וה-NCCN מציעות כי לאחר תוצאת שפיר באפירמה ניתן להסתפק במעקב בלבד ואין צורך בניתוח דיאגנוסטי להוצאת הקשרית. בעולם בוצעו עד היום מעל 60,000 בדיקות אפירמה ומאז מחקר הוולידציה פורסמו מעל 20 מחקרים מדעיים, המראים את התועלת של אפירמה בשפור האבחון והטיפול בקשריות בלוטת התריס.
1. במצב של דלקות אוזניים חוזרות.
2. במצבים בהם מצטברים נוזלים באוזן התיכונה מאחורי עור התוף אשר גורמים לליקוי שמיעה ובהמשך לפגיעה באוזן.
3. כאשר קיימת שקיעה מתקדמת של עור התוף (הנובעת מלחץ שלילי יחסי בחלל האוזן התיכונה).
טרם הניתוח יש צורך בצום של 6 שעות. ניתן לשתות מים בלבד עד שעתיים לפני הניתוח.
הניתוח מבוצע בהרדמה כללית קצרה ושטחית (ע"י מסיכה בלבד וללא הנשמה מלאכותית) באמצעות מיקרוסקופ. מבוצע ניקור של עור התוף, שאיבת הנוזלים הנמצאים מאחורי עור התוף באוזן התיכונה, והכנסת צינורית מיקרוסקופית לפתח הקטן שנוצר בעור התוף בכדי לאפשר המשך אוורור של האוזן ואיזון לחצים תקין למספר חודשים.
הניתוח אינו מלווה בכאב ולמעשה כמעט ואינו מורגש.
לאחר התאוששות של כשעה, הילד משוחרר לביתו. ניתן לחזור לפעילות מלאה ביום למחרת.
צינורית נשארת במקום באופן ממוצע כשנה עד שנתיים. לאחר כשנה מרבית הצינוריות נפלטות והנקב בעור התוף שהן משאירות מאחוריהן נסגר מאליו.
1. הפרשה מהאוזן למשך מספר ימים, בעיקר בזמן צינון (בכ-25% מהילדים). אינה מלווה בחום או בכאב ומטופלת במי-חמצן 3% וטיפות אוזניים מיוחדות.
2. ב 3-5% ההפרשה עלולה להיות ממושכת. במקרה נדיר של הפרשה מתמדת דרך הצינורית למרות טיפול מקומי ובאנטיביוטיקה, לעיתים שוקלים להוציא את הצינורית או להחליפה בצינורית חדשה עקב חשש שהדלקות והזיהום מקורם מתגובה לצינורית עצמה.
3. סיכון נדיר (3%) הוא היווצרות נקב בעור התוף לאחר פליטת הכפתור. במידה ולא נסגר באופן ספונטני, יהיה צורך לסגור את הנקב בניתוח מיוחד בגיל מאוחר יותר.
4. לאחר פליטת הצינוריות עלולה לחזור הבעיה שבגינה הוכנסו בפעם הראשונה (נוזלים וליקוי שמיעה, דלקות אוזניים או שקיעת עור התוף). מצב זה קורה בכ-20% מהילדים שעברו ניתוח כפתורים. במידה ובניתוח הראשון הוסר גם השקד השלישי יורדים הסיכויים לחזרת המחלה לכ 5-8%. במצבים אלו יהיה צורך להכניס צינורית אוורור פעם שנייה. (בילדים שעברו תיקון חך שסוע והוכנסו כפתורים הסיכוי להישנות גבוה יותר ועומד על כ-50%)
5. במצב נדיר שבו הצינורית לא נפלטה מעצמה לאחר כשנתיים, יש להוציאה בסופו של דבר בהרדמה כללית קצרה בכדי להימנע מנזק קבוע לעור התוף. דבר זה רלוונטי בעיקר בילדים מעל גיל 6.
1. מצב בו הוכנסה הצינורית עקב דלקת אוזן חוזרת: כל עוד הצינורית במקום היא מפחיתה/מונעת דלקות אוזן חוזרות. גם אם מתפתחת בכל זאת דלקת, הנוזל הדלקתי – מוגלתי מתנקז רך הצינורית החוצה והסבל של החולה קטן בהרבה מאשר בדלקת אוזן ללא צינורית. הטיפול הוא פשוט יחסית- ניקוי במי חמצן 3% והזלפת טיפות אוזניים למשך מספר ימים ולרוב אינו מצריך אנטיביוטיקה דרך הפה. כמו כן הסיכון לסיבוכים קטן הרבה יותר.
2. במצב בו הוכנסה הצינורית עקב נוזלים באוזן התיכונה אשר גרמו לליקוי שמיעה: צינורית האוורור מאפשרת אוורור האוזן ועל ידי כך שוב יש אוויר באוזן התיכונה ולא נוזל, דבר שמאפשר שוב לעור התוף לנוע בחופשיות ומשפר את ליקוי שמיעה שנבע מהצטברות הנוזלים באוזן. אוורור האוזן מפחית גם את הסיכון לנזקים נוספים לעור התוף.
3. במצב בו הוכנסה הצינורית עקב שקיעה מתקדמת של עור התוף: הצינורית משווה לחצים בין חלל האוזן התיכונה והסביבה החיצונית וכך מונעת שקיעת עור תוף.
בניגוד לעבר, אין כיום המלצה לשימוש קבוע באטמי אוזניים בזמן חשיפה למים. מסתבר שהתועלת שלהם נמוכה מאוד ואינה מצדיקה את ה”מאבק” בילד והעיסוק הנוסף של ההורים בכך.
מומלצת בדיקת שמיעה חוזרת במהלך שלושת החודשים הראשונים לאחר הכנסת הכפתורים וביקורת רופא אא”ג. לרוב השמיעה חוזרת למצב תקין מיד ביום הניתוח.
צינוריות האוורור (“הכפתורים”) נפלטים לבד לאחר תקופה של שנה עד שנתיים. לצורך מעקב רצוי שהאוזניים תיבדקנה ע”י רופא (בדר”כ אפשר גם ע”י רופא הילדים) פעם ב 4-6 חודשים בכדי לראות מה מצב הכפתורים. לאחר פליטתם מומלצת בדיקת רופא אא”ג בכדי לוודא שהכפתורים אכן יצאו, שעור התוף החלים ושלא הצטברו שוב נוזלים באוזניים (עשוי לקרות בכ-20% מהילדים).

ד"ר שי שניידר הינו בוגר הפקולטה לרפואה באוניברסיטת קארל בפראג, צ'כיה, בהצטיינות.
התמחה ברפואת א.א.ג וכירורגיית ראש וצוואר במרכז הרפואי האוניברסיטאי סורוקה, באר שבע והשתלם במרכזים רפואיים מובילים בארה"ב, במגוון תחומים הקשורים לפעילותו הכירורגית.
את התמחות-העל ברפואה וכירורגיה של האף, סינוסים ובסיס הגולגולת, ביצע במרכז הרפואי א.ר.ם, אסותא רמת החייל, תל אביב, בהנחייתו של פרופ' רועי לנדסברג, מנהל היחידה.
ד"ר שי שניידר הינו רופא ומנתח בכיר במחלקת אף אוזן גרון וניתוחי ראש וצוואר, במרכז הרפואי האוניברסיטאי סורוקה, באר שבע.
ד"ר שניידר מרצה בכנסים בינלאומיים, מדריך סטודנטים לרפואה באוניברסיטת בן גוריון, מפתח קורסים מתקדמים לרופאי א.א.ג מהארץ ומהעולם ועוסק במחקר קליני.
ד"ר שי שניידר הינו המנהל הרפואי של א.ר.ם URGENT! – המוקד לרפואה דחופה בא.א.ג.
• החוג הרינולוגי הישראלי
• החברה האירופית לרינולוגיה
• סגן יו"ר פורום מומחים צעירים בהסתדרות הרפואית בישראל (הר"י)
• איגוד א.א.ג וניתוחי ראש צוואר הישראלי
• כירורגיה אנדוסקופית של האף, סינוסים, דרכי הדמעות ובסיס הגולגולת
• דלקת חריפה וכרונית במערות הפנים
• פוליפים וגידולים במערות הפנים ובחללי האף
• קונכיות מוגדלות וסטיית מחיצה
• נזלת אלרגית ולא אלרגית
• דימום מהאף
• אובדן חוש ריח
• חסימת דרכי דמעות
• שקדים ואדנואידים חוסמים או מודלקים
• צינוריות אוורור לאוזניים (כפתורים)
עברית, אנגלית
ליצירת קשר ותיאום תור לייעוץ:
נא לפנות לקובי ברק במייל: kobib@assuta.co.il
Recent Comments