"למדתי לבד לקרוא שפתיים, וכילדה, חשבתי שכולם מתקשרים כך אחד עם השני. המיומנות הזו עזרה לי בהמשך גם בבית הספר. פשוט הסתדרתי", כך מספרת קריסטינה מריאנסטרס, ניצולת שואה בת 81 וחצי מרמת גן.
היא הייתה בת 3 כשחלתה בדלקת קרום המוח וכתוצאה מכך איבדה את שמיעתה. לרוע מזלה, הדבר אירע בדיוק כשפרצה מלחמת העולם השנייה, כך שלא זכתה לטיפול כלשהו. בזכות העובדה שכבר ידעה לדבר, הצליחה קריסטינה להערים על הסובבים אותה ואפילו הוריה לא היו מודעים לחירשותה. אלא שפעם הגיע לביקור דודה, שהיה גם רופא ילדים. הוא קרא לילדה בשמה אך היא לא ענתה, וכך התגלתה העובדה כי היא אינה שומעת.

היה לה מכשיר ידידותי אמנם, אבל היא לא הצליחה להשיג לו סוללות. קריסטינה עם מכשיר שמיעה בצעירותה צילום: גדעון מרקוביץ
כריסטינה נולדה ב-5 בנובמבר 1935. משפחתה הצליחה לברוח מוורשה בנובמבר 1939 לביאליסטוק שברוסיה. הם חיו בעוני גדול וסבלו עד כדי כך שחלק מהאנשים שהגיעו לשם רצו לחזור לפולין. למזלם, הגרמנים לא אישרו להם מעבר חזרה לפולין, וכך הם ניצלו מהשמדה.
הק.ג.ב העביר את הפליטים מפולין לעומק רוסיה, שם הם חיו בצריפים מעץ כשהם ישנים על דרגשים, מופרדים אחד מהשני. כשרוסיה הצטרפה למלחמה נגד גרמניה, שוחררו כל הפליטים מהמקום והם היו צריכים להסתדר לבד, מה שהיה קשה אפילו עוד יותר.
כל אותו זמן אבי המשפחה לא חי איתם כלל. כשהייתה קריסטינה בת 6 וחצי, קיבל האב החלטה – שהתבררה כשגויה – לעבוד בנציגות ממשלת פולין. הוא הואשם בריגול ודנו אותו, ללא משפט, ל- 15 שנות מאסר. בתחילה ידעו בני המשפחה מה איתו, אך אחר כך איבדו כל קשר עמו.
ב-1946 חזרה המשפחה לפולין. קריסטינה ואחותה שהו בבית ילדים, ושם מתנדבים של הג'וינט שמו לב לכך שהילדה לא שומעת. הם רכשו עבורה את מכשיר השמיעה הראשון שלה – מכשיר לא מאד גדול, אבל עם סוללות ענקיות ומסורבלות. המכשיר השני שקיבלה קריסטינה היה יותר ידידותי אמנם, אבל אז היא לא הצליחה להשיג לו סוללות.

"היום אני עוד יותר בטוחה שצדקתי". קריסטינה מריאנסטרנס עם בעלה דניאל, בביתם ברמת גן צילום: גדעון מרקוביץ
רק ב-1955 נוצר קשר עם האב שהשתחרר שנה לאחר מכן, ואז המשפחה התאחדה וחזרה לפולין. "אני לא נשאר כאן יותר", הצהיר האב, והמשפחה עלתה לישראל.
קריסטינה למדה כימיה ועבדה כלבורנטית במעבדה בקופת חולים בפתח תקווה. שנה לאחר שעלתה לארץ היא הכירה את בעלה, איש התעשייה הצבאית, שלו היא נשואה 58 שנה. בסמוך לחתונה, משפחה מבלגיה הביאה לקריסטינה מכשיר שמיעה חדש מחו"ל, מחובר לאוזניה, אבל האיכות לא הייתה טובה. "כל רעש הפריע לי", אמרה. "צלילים רגילים היו עבורי רעש. אוטובוס חולף, דיבורים, רדיו. היה לי קשה מאד להתרכז עם כל המהומה שמסביב".
כשהגיע לארץ מכשיר שמיעה חדש, כזה שמתלבש על האוזן, מיהרה קריסטינה לרכוש אותו. המכשיר הזה שימש אותה עשרות שנים, עד שבוקר אחד לפני כשלוש שנים התעוררה לדממה מוחלטת: המכשיר נדם.
לאחר סבב של בדיקות והתייעצויות, ובעקבות המלצה של בת דודה, הגיעה קריסטינה אל רופאה שהמליצה לה על השתלת "שתל שבלול" (שתל קוכליארי). להפתעתה של קריסטינה, הרופאה, פרופ' לונץ', סיפרה לה שהיא בעצמה עברה השתלה דומה, וגם לה ניסיון לא נעים עם מכשירי שמיעה שלא עשו את העבודה.

היא רק מצטערת שלא שמעה את נגינתה של אמה. קריסטינה מריאנסטרנס צילום: גדעון מרקוביץ
"פרופ' לונץ שאלה אותי מה אני רוצה. אמרתי לה: 'לשמוע', והייתי נחושה בדבר. היא התרשמה מהנחישות שלי. לאחר הערכה שמיעתית מקיפה וביצוע הדמיה, היא החליטה שאני מתאימה לעבור השתלת שבלולית", אמרה קריסטינה. "היום אני עוד יותר בטוחה שצדקתי, כי אחרת כל החיים שלי היו סגורים".
בשלב זה החלה קריסטינה במרוץ לקבלת השתל, כאשר בקופת החולים, שבה עבדה עשרות שנים, לא הסכימו לאשר לה את הניתוח, אולי בשל גילה. זאת, על אף שמגיע לה גם במסגרת הסל וגם משום שהיא ניצולת שואה. קריסטינה כבר שקלה לתבוע את קופת החולים, אך בסופו של דבר היא החליטה לעבור את הניתוח במימון חלקי פרטי. הניתוח עבר בהצלחה, ולאחריו היא עברה שיקום שמיעה וטיפול אצל קלינאי תקשורת, שעזרו לה להסתגל לשתל.
היום היא מאושרת. אמנם בהתחלה לא היה לה קל להסתגל לשתל, והיא הייתה צריכה להתרגל לצלילים גבוהים אשר אינה זוכרת ששמעה אי פעם. אבל ככל שעברו הימים, הטיפול במכשיר השתפר וכך גם שביעות רצונה.

היום היא מאושרת. קריסטינה מריאנסטרנס צילום: גדעון מרקוביץ
כעת יכולה קריסטינה לתקשר עם העולם טוב יותר מאי פעם. לדבריה, איכות חייה השתפרה בצורה משמעותית ביותר, והיא ממליצה על הניתוח הזה לכל המתקשים בשמיעה. "אנשים טועים לחשוב שמדובר בניתוח מוח וחוששים מהתהליך", אמרה, "אבל זה 'רק' ניתוח אוזן. יום אחרי כן יצאתי מבית החולים. היום אני בטוחה שכל מי שזקוק לשתל, מוטב שיעבור את התהליך מוקדם ככל שניתן. זה משנה חיים. עובדה: חבריי הקשישים תמיד שמעו טוב ממני. היום התהפכו היוצרות ואני שומעת הרבה יותר טוב מהם".
רק על דבר אחד קריסטינה מצטערת: "אמא שלי היתה פסנתרנית, ובמשך שנים לא שמעתי את נגינתה". אבל סוף טוב, הכל טוב.









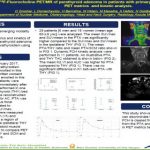
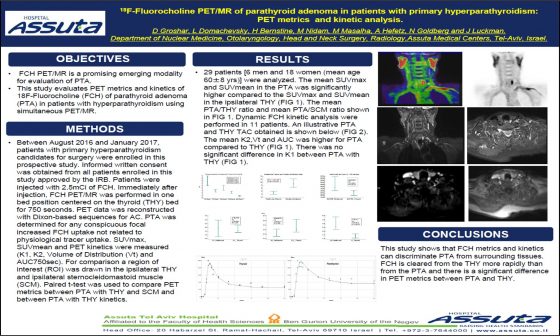

















Recent Comments