פורסם באתר החדשות מעריב ONLINE, מדור בריאות, בתאריך 16.02.2023
על אף שתשובת בדיקת ביופסיה הוגדרה כ'לא סרטנית', בזכות עירנות הרופא, הוסר גידול מלשונה של מטופלת שבדיעבד התברר כגידול מסוג קרצינומה
לאחרונה הגיעה אליי אישה שהתלוננה על תחושה לא נעימה בחלקה האחורי-צדדי של הלשון. בבדיקה שביצעתי, מצאתי נגע שהיה גדול ומפושט, ובמראה היה נראה כמו סרטן. הסברתי למטופלת את חששותיי ותיאמנו תור מיידי באותו היום לביופסיה דחופה בהרדמה מקומית. הדגימה שלקחתי נשלחה למעבדה הפתולוגית וקיבלתי תשובה של נגע לבן/אדום שמכיל קרטין, אך לא סרטן. עם זאת, לא הייתי שקט.
מניסיון, לפעמים תשובת הביופסיה יכולה להיות ׳לא סרטן׳, כי אין לפתולוג את התמונה הכללית של הנגע. לכן, תיאמנו למטופלת תור להסרה מלאה של הנגע, בהרדמה כללית. הסברתי למטופלת לפני הניתוח שאני מתייחס לנגע כסרטן, למרות שלא קיבלתי תשובה שכזו, כי אני סומך יותר על האינטואיציה והניסיון שלי, מאשר על התשובה הפתולוגית.
ביצעתי כריתה רחבה של הנגע עם שוליים כמקובל, וסגרתי את הלשון בתפירה ראשונית ללא קושי. הנגע – הרקמה שהוצאתי, כולל השוליים, נשלח למעבדה הפתולוגית לבדיקה ולאחר מספר שבועות התקבלה התשובה – שאכן מדובר בסרטן, בקרצינומה, ושהשוליים של הכריתה חופשיים מגידול. התייעצתי על כך עם פרופ׳ אבי חפץ, מנהל היחידה לכירורגיה ואונקולוגיית ראש-צוואר בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, והחלטנו שאין צורך בהמשך טיפול והכריתה הייתה מספקת למזל כולם. כיום, המטופלת נמצאת בביקורות בלבד, בכדי לוודא שאין חזרה של הנגע ואין הישנות של הסרטן.
סרטן חלל הפה הוא השישי בשכיחותו מבין כל הגידולים הממאירים. הוא מהווה כ 4% מכלל המחלות הממאירות והשכיחות שלו היא גם פונקציה של גאוגרפיה. בהודו למשל, שכיחותו מגיעה לכ- 40% עקב לעיסת עלי צמח קרצינוגניים, כדוגמת אגוז הביטל וטבק. בעולם המערבי, מתגלים מדי שנה כ-2,500 מקרים חדשים של סרטן חלל הפה וכ-1,400 נפטרים בגינו.
גידולים בחלל הפה הם כ'מפלצת שקטה', אשר אינם נושאים תסמינים: לא כואבים, לרוב לא בולטים בשלבים הראשונים שלהם וכמעט ואינם מורגשים, עד שכבר מאוחר מדי בכדי לטפל בהם. מכאן, שאנשים רבים עלולים להסתובב עם גידולים סרטניים בחלל הפה, מבלי לדעת כלל. כשמדובר בסרטן חלל הפה, גילוי מוקדם משפיע בצורה קיצונית על תוחלת החיים והיכולת להילחם המחלה. בגילוי מוקדם, סיכויי ההחלמה של החולים עומדים על יותר מ 80%, ואילו בזיהוי מאוחר הם עלולים להגיע אך ל 15% בלבד.
לא ניתן להגיד באופן חד משמעי, מי חשוף יותר לסרטן חלל הפה. יחד עם זאת, עפ"י מחקרים שנעשו ברחבי העולם, קבוצות הסיכון הן: מעשנים, לועסי טבק, מדוכאי חיסון כמו מושתלי איברים או חולי איידס, אנשים הצורכים אלכוהול באופן קבוע ובכמות גבוהה, לרוב בשילוב עם עישון, ואנשים שנחשפו לווירוס הפפילומה ובמיוחד לזנים 16 ו18 שלו. אלו, לוקים יותר במחלה ולרוב בגילאים צעירים יותר.
ישנם מחקרים שמעידים על נטייה גדולה יותר להתפתחות המחלה אצל גברים מעל גיל 40.
הופעת כתם לבן בחלל הפה ובעיקר בלשון, שאינו מגרד או כואב, או הופעת כתמים אדומים או משטחים בצבע מעורב של אדום ולבן בריריות חלל הפה, עשויים להעיד על קיומו של גידול טרום ממאיר ואף במקרים מסוימים, כבר ממאיר. תסמין נוסף שצריך להדליק נורה אדומה הוא הימצאותו של כיב (פצע) בודד בחלל הפה (שאינו אפטה), שאינו מתרפא גם לאחר 14 ימים. כיבים רבים, מעידים לרוב על מחלה ויראלית, ואילו כיב בודד הוא תסמין חשוד שעשוי להצביע על סרטן. גם תזוזת שיניים ממקומן, ללא סיבה נראית לעין, עשויה להצביע על קיומו של גידול, שפיר או ממאיר.
במרבית המקרים, הטיפול בסרטן חלל הפה יהיה כירורגי – כריתת הגידול בשילוב עם ניקוי בלוטות הלימפה בצוואר ובהמשך ובהתאם למצב המחלה, ייתכן ויידרש טיפול כימותרפיה משולבת רדיותרפיה. ישנם מקרים, כמו דוגמת סרטן העצם (סרקומה) שבהם מתחילים דווקא עם כימותרפיה ובהמשך, כריתת הגידול והמשך טיפול בכימותרפיה משלימה. במקרים בהם הגידול הינו קטן ואובחן בשלב מוקדם של המחלה, טיפול ע"י כריתה מקומית בלבד יכול להספיק, כמובן תלוי בסוג הסרטן ובהתאם לתשובה הפתולוגית ובשוליים הכירורגיים, לאחר הכריתה.
לסיכום, חשוב לזכור, כי גילוי מוקדם של מחלת הסרטן והנגשת טיפול מהיר יכולים לשפר משמעותית את הצלחת הטיפול ולהביא לסיכויי החלמה גבוהים. אם וכאשר מאבחנים אלו מן הכתמים ו/או הכיבים בחלל הפה, כפי שהוזכרו בכתבה, מומלץ לגשת בדחיפות לבדיקת מומחה פה ולסת, להתייעצות ואבחון.
ד"ר יואב לייסר הוא מומחה ביחידה לכירורגית פה, לסתות ובלוטות הרוק בא.ר.ם.

פורסם באתר MEDICOM, אתר חדשות הבריאות של ישראל, בתאריך 09.02.2023
לרגל יום הסרטן הבינלאומי שצויין ב-04/02, מסבירים שני רופאים מומחים מא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, מדוע ברוב המקרים גידולים בבלוטת התריס מאובחנים באקראי, מהם התסמינים לגידולים אלה ולגידולים סרטניים בבלוטות הרוק ומהן דרכי הטיפול
בלוטת התריס (תירואיד), הממוקמת בבסיס קידמת הצוואר, מייצרת הורמונים שאחראים על חילוף החומרים בגוף.
גידול פפילארי: הגידול הסרטני השכיח ביותר בבלוטה. הגידול מתפתח באיטיות ובדרך כלל מגיב היטב לטיפול. סוג סרטן זה נפוץ בעיקר בקרב נשים ובגילאי 30-40.
גידול פוליקולארי: גידול סרטני שכיח פחות. גם הוא מופיע יותר בנשים. הגידול עשוי להיות ממאיר או שפיר.
שני גידולים אלו, נחשבים לפחות אגרסיביים בהשוואה לסוגי סרטן אחרים בגוף ובעלי סיכויי ריפוי והחלמה גבוהים, ברוב המוחלט של החולים.
חשוב לציין שבנוסף לשני סוגי סרטן אלו, ישנם עוד שני סוגי סרטן בלוטת התריס שהינם נדירים ואגרסיביים יותר: גידול מדולרי שהינו תורשתי וגידול אנאפלסטי.
לגידולי בלוטת התריס אין תסמינים בולטים. את רוב החולים, מאבחנים באקראי בשל תלונות על כאבים באוזן, בלסת או בעמוד השדרה, באמצעות בדיקת אולטרא-סאונד פשוטה. חלק מהחולים עשויים להתלונן על גוש בצוואר שזז בבליעה, על צרידות עקב חדירת הגידול למיתרי הקול או על קשיי בליעה או נשימה.
במרבית מהמקרים, הסיבות למחלה אינן ידועות. ישנם מקרים בהם מתגלה גידול אגרסיבי בחולים שנחשפו לקרינה וסיבות נוספות להתפתחות המחלה נוגעות לחוסר יוד בתזונה היומיומית.
ניתוח כריתת בלוטת התריס מתבצע בד"כ באמצעות חתך בבסיס הצוואר. עם הקדמה הטכנולוגית, כבר משנת 2017 החלו בא.ר.ם לבצע ניתוחים אלו בגישה אנדוסקופית – ללא חתך צווארי, אלא דרך חתך פנימי בשפה התחתונה. פרופ' אבי חפץ הינו אחד המובילים של הגישה הזו בארץ ובעולם ועד כה ביצע מעל ל-200 ניתוחים בהצלחה רבה. מחקר שהשווה את איכות החיים של מטופלים עם צלקת צווארית לעומת מטופלים שנותחו בניתוח האנדוסקופי (TOEVA) מצא שבקרב המנותחים האנדוסקופים – איכות החיים טובה יותר.
פרופ' אבי חפץ בבדיקת מרפאה
בלוטות הרוק בגופינו מתחלקות לשש בלוטות גדולות ולמאות בלוטות קטנות, הנמצאות בחלל הפה, הלוע ודרכי הנשימה העליונות. בלוטות הרוק הגדולות כוללות זוג בלוטות באזור בת האוזן, הנקראות בלוטות הפרוטיד (או פרוטיס), זוג בלוטות תת-לסתיות וזוג בלוטות ברצפת הפה.
גידולי בלוטות הרוק יכולים להופיע בכל אחת מבלוטות הרוק הגדולות או הקטנות ועשויים להיות שפירים או ממאירים.
הסוגים הנפוצים של הגידולים השפירים הינם: האדנומה הפלאומורפית, גידול על שם וורטין, אונקוציטומה ועוד. האדנומה הפלאומורפית מופיע בשכיחות הגבוהה ביותר ובעיקר בבלוטת הפרוטיס.
לעומת הגידולים השפירים, גידולים ממאירים עלולים להתפשט מקומית ואף לאזורים אחרים בגוף, ע"י שליחת גרורות. שני הגידולים השכיחים הינם: אדנואיד ציסטיק קרצינומה וקרצינומה מסוג מוקו-אפירדמויק. אך למעשה, קיימים כמה עשרות סוגים שונים של גידולים סרטניים וכל אחד מהם עשוי להתנהג בצורה שונה. חשוב לציין, שבבלוטת הפרוטיס ממוקמות גם בלוטות לימפה ולעיתים הבלוטות הללו משמשות מוקד גרורתי לגידולים סרטניים אחרים, כמו גידולי עור.
תסמינים של גידולים ממאירים בבלוטת הרוק יכולים לכלול גוש או מסה בקדמת האוזן, מתחת ללסת ואף בחלל הפה והלוע, אך לא רק. תסמינים נוספים יכולים לכלול קושי בבליעה, חוסר תחושה וחולשה בפנים. מרבית הגידולים השפירים בדרך כלל יופיעו כגוש בלבד, ללא תסמינים מיוחדים.
אפשרויות הטיפול תלויות בסוג הגידול, מיקומו, בשלב המחלה בעת האבחון וכמו גם בבריאותו הכללית של המטופל. גידולים שפירים מטופלים בדרך כלל באמצעות כריתה כירורגית. גידולים ממאירים גם הם מטופלים לרוב תחילה בניתוח, אך לעיתים הטיפול משולב גם עם טיפולים נוספים, כגון טיפולי קרינה.
לסיכום, חשוב לזכור, כי גילוי מוקדם של מחלת הסרטן והנגשת טיפול מהיר יכולים לשפר משמעותית את הצלחת הטיפול ולהביא לסיכויי החלמה גבוהים. אם וכאשר מרגישים באלו מן התסמינים שהוזכרו בכתבה, מומלץ לגשת בדחיפות לבדיקת מומחה אף אוזן גרון, להתייעצות ואבחון.
ד"ר ערן אלון בבדיקת מרפאה
פרופ' אבי חפץ הוא מומחה לכירורגיה ואונקולוגיית ראש-צוואר בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון
ד"ר ערן אלון הוא מומחה לכירורגיה, מיקרוכירורגיה משחזרת ואונקולוגיה של ראש-צוואר בא.ר.ם ומנהל המחלקה למחלות אף אוזן גרון וניתוחי ראש וצוואר, במרכז הרפואי שיבא תל השומר.

פורסם באתר רשת 14, בתאריך ה-03.02.2023
צרידות או שינוי בקול, כאב או אי-נוחות בגרון, קושי בבליעה, כאב באוזן, גוש צווארי. כל אחד מהתסמינים הללו יכול להעיד על סרטן במיתרי הקול. לכן, במידה וחשים בכל אחד מהתסמינים הללו – חובה לגשת לבדיקה של רופא א.א.ג המומחה במיתרי הקול, כולל בדיקה בסיב אופטי להדגמת הגרון ומיתרי הקול.
הגרון ומיתרי הקול נמצאים בקדמת הצוואר ומשמשים כשער לקנה הנשימה. תפקידם של מיתר הקול להישאר פתוחים בזמן נשימה ולהיסגר בזמן בליעה בכדי להגן מפני כניסת מזון לקנה הנשימה ולריאות. למיתרי הקול גם חלק חשוב בפינוי גופים זרים מדרכי הנשימה באמצעות שיעול. כמו כן, מיתרי הקול אחראים על הפקת קול, דיבור ושירה. מיתרי קול תקינים הינם חלקים ורכים וצבעם וורדרד בהיר.
סרטן הגרון ומיתרי הקול נובע משכבת התאים השטחית ביותר – שכבת האפיתל, המצפה את כל בית הבליעה והגרון. סוג הסרטן השכיח ביותר בגרון ומיתרי הקול הינו קרצינומה של תאי קשקש. כאשר גידולים אלו מאובחנים ומטופלים בשלב מוקדם, התמותה מהמחלה נדירה ושיעורי הריפוי גבוהים מאוד ויכולים להגיע עד לכ: 90-95%, תוך שימור תפקודי הגרון ומיתרי הקול (נשימה, בליעה וקול). עם זאת, כאשר גידולים אלו מאובחנים בשלבים מתקדמים, המחלה אגרסיבית יותר באופן משמעותי, נדרשים טיפולים שעלולים לפגוע בתפקודי הגרון ומיתרי הקול ושיעורי ההחלמה צונחים לכ-30%.
סרטן מיתרי הקול והגרון פוגע בגברים ונשים, וקבוצת הגיל העיקרית של החולים הינה בני 55 שנים ומעלה. הגורמים להתפתחות המחלה הינם מרובים, אך ללא ספק שני הגורמים השכיחים ביותר הינם: עישון (על כל סוגיו) ושתיית משקאות אלכוהוליים, בכמות מופרזת. עשן הסיגריות מכיל חומרים מסרטנים רבים והעישון מגביר הסיכוי לסרטן הגרון ובית הבליעה בממוצע פי 6-15, מאדם שאינו מעשן.
החשיפה לעשן הסיגריות חושפת את כל האפיתל המצפה את בית הבליעה והגרון לחומרים המסרטנים (קרצינוגניים). צריכת אלכוהול קבועה, מהווה גם היא גורם מסרטן משמעותי והסיכון גובר עוד יותר בשילוב עם עישון, מכיוון שהשפעתם של שני חומרים אלו אינה אדיטיבית אלא סינרגיסטית, כלומר, הסיכוי לחלות בסרטן עולה משמעותית כאשר משלבים בין השניים, לעומת צריכתם בנפרד. מניעה ראשונית של גורמי הסיכון הינה היעילה ביותר במניעת תחלואה. חשוב לציין שבשנים האחרונות, אנו עדים לעליה בשיעור החולים בסרטן מיתרי הקול בגילאים צעירים יותר ובקרב כאלו שאינם מעשנים.
סימנים ראשונים להופעת המחלה יכולים להיות כל אחד מהבאים: צרידות או שינוי בקול, כאב או אי-נוחות בגרון, קושי בבליעה, כאב באוזן, גוש צווארי. כל אחד מהתסמינים הללו מחייב בדיקה של רופא א.א.ג, כולל בדיקה בסיב אופטי להדגמת הגרון ומיתרי הקול.
סרטן על גבי מיתרי הקול יגרום לצרידות בשלב מוקדם ולכן עם תשומת לב ראויה לשינויים בקול, ניתן לאבחן גידול על מיתרי הקול כבר בשלבים המוקדמים של המחלה. אבחון סרטן באזור בית הבליעה יהיה לרוב בשלבים מתקדמים יותר של המחלה, מאחר והסימנים הקליניים הראשונים פחות בולטים.
חשיבות גמילה והפסקת עישון לאחר שאובחן סרטן הגרון ומיתרי הקול האפיתל שנחשף לרכיבים המסרטנים בעשן סיגריות ובאלכוהול גורם ל”סירטון שדה”. כלומר, אזורים שונים בבית הבליעה והגרון שהיו חשופים לעשן ואלכוהול, כל אחד מהם יכול, באופן עצמאי, לפתח סרטן בנפרד. לכן, הסיכוי למי שכבר אובחן עם סרטן הגרון או בית הבליעה לפתח סרטן נוסף הקשור לעישון או שתיית אלכוהול, הינו מוגבר יותר באופן משמעותי (כ-20%) ולכן, הפסקת עישון הינה קריטית במניעת התפתחות סרטן נוסף עתידי. עם זאת, יעילות הטיפול, המעקב אחר הגידול, וכן הפחתת סיבוכי הטיפול טובים יותר משמעותית, בקרב אלו שהפסיקו לעשן.
הטיפול ותוצאות הטיפול בסרטן הגרון משתנים לפי השלב בו אובחן הגידול. קיימות שתי גישות טיפוליות עיקריות לסרטן מיתרי הקול שאובחן בשלבים מוקדמים, כאשר לרוב מספיקה גישה טיפולית אחת בלבד:
1. ניתוח אנדוסקופי בלייזר להסרת הגידול (קורדקטומיה): לרוב מדובר בניתוח בודד, אשר נעשה בגישה אנדוסקפית דרך הפה וללא חתך עורי חיצוני. בניתוח מתבצעת הסרה מלאה של הגידול בלייזר, כאשר נרחבות הכריתה נקבעת בעיקרה על ידי נרחבות הגידול ועומק החדירה שלו. שימור מבנה ושכבות מיתרי הקול חשובים מאוד על מנת לשמור על תפקוד קולי מיטבי.
2. טיפול בקרינה (רדיותרפיה): הטיפול נעשה במסגרת מכון קרינה אונקולוגי ונמשך כ7 שבועות. הטיפול הקרינתי ממוקד לאזור הגרון ומיתרי הקול.
בגידול בשלב מתקדם, נדרש טיפול אינטנסיבי יותר. לרוב, אנו ממליצים על טיפול משולב של קרינה יחד עם כימותרפיה, כחלק מניסיון לשימור הגרון ותפקודו. במידה וגישה טיפולית זו אינה מספקת, או במקרים בהם הגידול מתקדם מאוד, ההמלצה הינה ניתוח לכריתת גרון שלמה.
ניתוח זה מתבצע דרך חתך צווארי והוא כולל כריתה של הגרון בשלמותו, כולל מיתרי הקול. בזכות הכריתה השלמה התוצאה האונקולוגית הינה טובה מאוד, עם זאת ישנה השפעה על איכות החיים בעיקר עקב הפתח (סטומה) בצוואר, שהינו למעשה פתח קנה הנשימה אל עור הצוואר.
כריתת הגרון יחד עם מיתרי הקול, מונעת מהחולה דיבור רגיל, אולם ישנם דרכים שונות לשיקום יכולת הדיבור בהיעדר מיתרי קול, הנפוצה ביותר הינה החדרת תותב דיבור (בעת הניתוח) בין הקנה לוושט. יש לציין שהתוצאות לאחר הכריתה טובות, ומרבית החולים חוזרים לנהל חיים תקינים לאחר ההחלמה מהניתוח.
לסיכום, חשוב לזכור, כי גילוי מוקדם של מחלת הסרטן והנגשת טיפול מהיר יכולים לשפר משמעותית את הצלחת הטיפול ולהביא לסיכויי החלמה גבוהים. אם וכאשר מרגישים באלו מן התסמינים שהוזכרו בכתבה, מומלץ לגשת בדחיפות לבדיקת מומחה אף אוזן גרון, להתייעצות ואבחון.
ד"ר חגית שופל-חבקוק היא מומחית למחלות הגרון ומיתרי הקול, הפרעות נשימה ובליעה בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, אסותא רמת החייל ובמרכז הרפואי רבין, ביה"ח בילינסון.
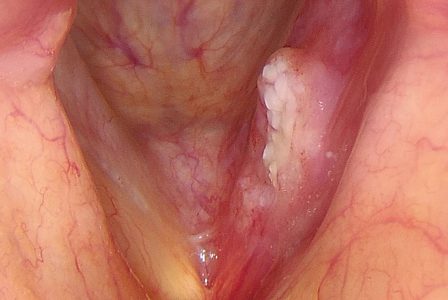
מיתרי קול לפני ניתוח קורדקטומיה, להסרת גידול סרטני:
מיתרי קול אחרי ניתוח קורדקטומיה, להסרת גידול סרטני:
פורסם באתר MEDICOM, חדשות הבריאות של ישראל, בתאריך 17.01.2023
א.ר.ם הוא המרכז הרפואי הראשון בישראל שהחל להשתמש במכשיר דימות המותאם לניתוחי ראש-צוואר ובעיקר ניתוחי כריתת בלוטות התריס ויותרת התריס, שמאפשר למנתחים לזהות את בלוטות הפרתירואיד (יותרת התריס) באופן נוח ולא פולשני ע"י הבלטת בלוטות הפרתירואיד וכלי הדם המחוברים אליהן, בעזרת גלי אור לבן מסוננים. פגיעה בבלוטות הפרתירואיד עלולה להוביל לתת-פעילות של הבלוטה ואף לגרום במקרים קיצוניים לפרכוס. פרופ' אבי חפץ, מומחה לכירורגיה ואנוקולוגיית ראש-צוואר בא.ר.ם שבאסותא רמת החייל, שהביא לארץ את הגישה לניתוחי בלוטת המגן ללא חתך צווארי: "מכשיר הדימות מאפשר זיהוי מיטבי של בלוטות הפאראתירואיד ומניעת סכנה של כריתת בלוטות אלה בשוגג"
בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון החלו, לראשונה בישראל, להשתמש במכשיר דימות חדשני המותאם לניתוחי כריתת בלוטת התירואיד (בלוטת התריס) אשר מונע את אחד הסיבוכים השכיחים בניתוחים אלה – פגיעה בבלוטות הפרתירואיד. את מכשיר הדימות חנך בישראל פרופ' אבי חפץ, מומחה לכירורגיה ואנוקולוגיית ראש-צוואר, ב א.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, שבאסותא רמת החייל.
בלוטות הפרתירואיד (יותרת המגן/התריס) אחראיות על ייצוב משק הסידן בגופינו ותפקידן להפריש את הורמון הפאראתירואיד (PTH) שגורם ליציאת סידן מהעצמות לדם וכן להגברת ספיגת הסידן, ובכך לעלייה ברמת הסידן בדם. בלוטות אלו מושפעות מרמת הסידן וכשהוא עולה רמת פעילותן יורדת וכך נשמר שיווי המשקל (הומאוסטזיס) ברמת הסידן בדם. בגופינו, קיימות בממוצע ארבע בלוטות פאראתירואיד הממוקמות מאחורי בלוטת התירואיד, שתיים עליונות ושתיים תחתונות.
מדי שנה, מתבצעים בא.ר.ם כ-400 ניתוחים לכריתת בלוטות התירואיד והפרתירואיד. במהלך ניתוחים אלו, זיהוי בלוטות הפרתירואיד הינו חיוני ביותר, אך לעיתים הינו מאתגר מאוד גם למנתחים בכירים ומנוסים. גודלן של הבלוטות הוא מילימטרים ספורים בלבד ולכן לעיתים קרובות קשה מאוד לזהותן. במהלך ניתוח, הקושי בזיהוי בלוטות הפרתירואיד עלול לגרום לפגיעה בלתי מכוונת באחת או יותר מהבלוטות, מה שיביא להפרעה בתפקודן בהמשך.
פגיעה בבלוטות הפרתירואיד עלולה להוביל לתת-פעילות הפרתירואיד ובכך לגרום לירידה ברמת הסידן בדם, שתבוא לידי ביטוי בנימול בגפיים ובשפתיים ובשלב מאוחר יותר, להתכווצויות שרירים בכל הגוף. במקרים קיצוניים, המצב עלול להתדרדר עד לכדי אירוע של פרכוס. לכן, מכשיר הדימות החדשני שמושק בא.ר.ם ובאסותא רמת החייל מביא בשורה חשובה של זיהוי בלוטות הפרתירואיד באופן יעיל ושימורן במהלך הניתוח.
עם ובהמשך לפיתוח הטכנולוגיה החדשנית הזו, ניתן גם להזריק חומר צבע לווריד ולראות באמצעות המכשור הייחודי של חברת פלואופטיקס את זרימת הדם לבלוטות הפרתירואיד ובכך לוודא שלא רק שהבלוטות לא נפגעות במהלך ניתוח, אלא גם אספקת הדם שלהן תקינה.
מכשיר הדימות החדש בא.ר.ם, הוא "פלואובים" (FLuobeam® LX), של חברת פלואופטיקס (Fluoptics), המאפשר לזהות את בלוטות הפרתירואיד באופן נוח ולא פולשני. המכשיר פועל בשיטת אוטופלורוסנציה המבליטה בעזרת גלי אור לבן מסוננים את בלוטות הפרתירואיד וכלי הדם המחוברים אליהן. הטכנולוגיה מבוססת על חשיפת בלוטות הפרתירואיד לאור לבן מסונן, שגורם לבלוטות הפרתירואיד לפלוט אור בתדר אינפרה אדום – והמצלמה שבמכשיר קולטת את החזר האור הזה. כך שהמכשיר גם מקרין אור לבן וגם קולט אור אינפרה אדום. מעבר ובנוסף להקטנת הסיכון לסיבוך הניתוחי ולירידת תפקודן של הבלוטות, זיהוי מוקדם של בלוטות הפרתירואיד עשוי לחסוך זמן ניתוח המושקע בחיפוש אחר הבלוטות, שזה כשלעצמו משמעותי מאוד לחולה.
פרופ' אבי חפץ, שהביא לארץ את הגישה לניתוחי בלוטת המגן ללא חתך צווארי וכן תיאר לראשונה בעולם גישת שיוף גרוגרת ללא חתך צווארי: "אוטופלורסנציה הינה גישה מוכרת מזה שנים. עוד בתקופת המחקר שלי בניו יורק, בין השנים 1996-7, עסקנו במחלקה במרכז הרפואיSloan Kettering בניו יורק בפלאורסנציה של רקמות ראש-צוואר. בכנס שהתקיים לאחרונה בישראל, שמעתי לראשונה הרצאה על מכשיר דימות אחר שיכול להתאים לניתוחי ראש-צוואר, והתחלתי בחיפוש אחר מענה שיתאים לצרכיי הכירורגיים, ממכשיר כזה וכך הגעתי אל המכשיר של חברת פלואופטיקס (Fluoptics). לאחר היכרות ולמידה על המכשיר מנציגי החברה בכנס באירופה, הובא המכשיר לארץ לניסיון על ידי. הניסיון היה מוצלח ביותר, וכבר בחמשת הניתוחים הראשונים שביצעתי באמצעות המכשיר החדשני זוהו בלוטות הפרתירואיד בקלות רבה. בשניים מהניתוחים, בלוטות הפאראתירואיד שהיו קשות מאוד לזיהוי ועל כן בסכנת כריתה בשוגג, זוהו בקלות ע"י הפלואובים וייתכן ובכך נחסכה לחולה ירידת סידן מיותרת ואי נוחות גדולה."
מכשיר ה- Fluobeam נוסה גם בבתי החולים שיבא והדסה, אולם כיום רק פרופ' אבי חפץ משתמש בו קבוע בניתוחיו, באסותא רמת החייל.
צילומי בלוטות יותרת התריס/ פרתירואיד וכלי הדם המחוברים אליהן – בעת הזיהוי ע"י מכשיר הדימות:
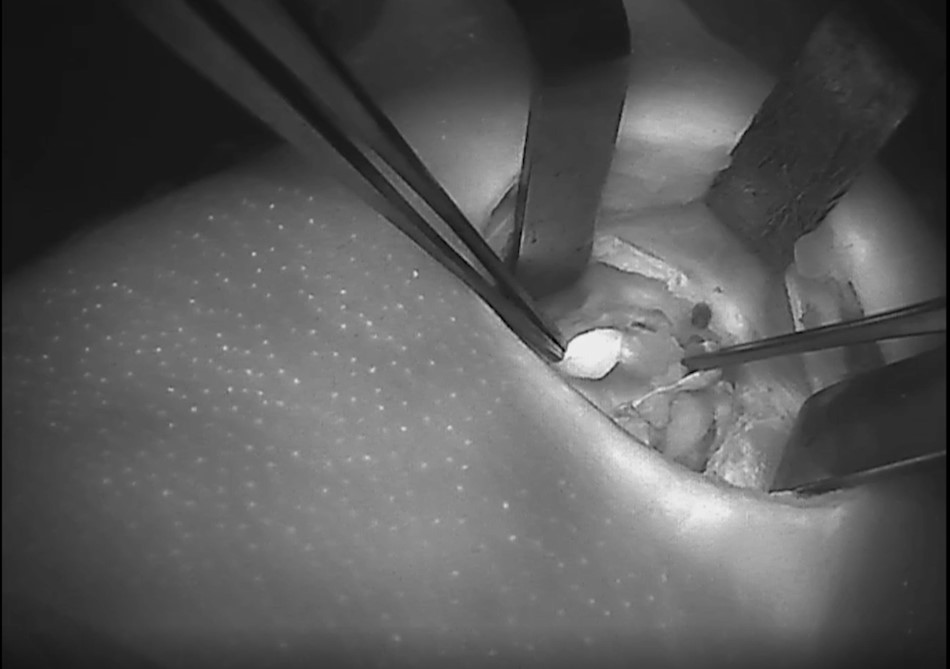
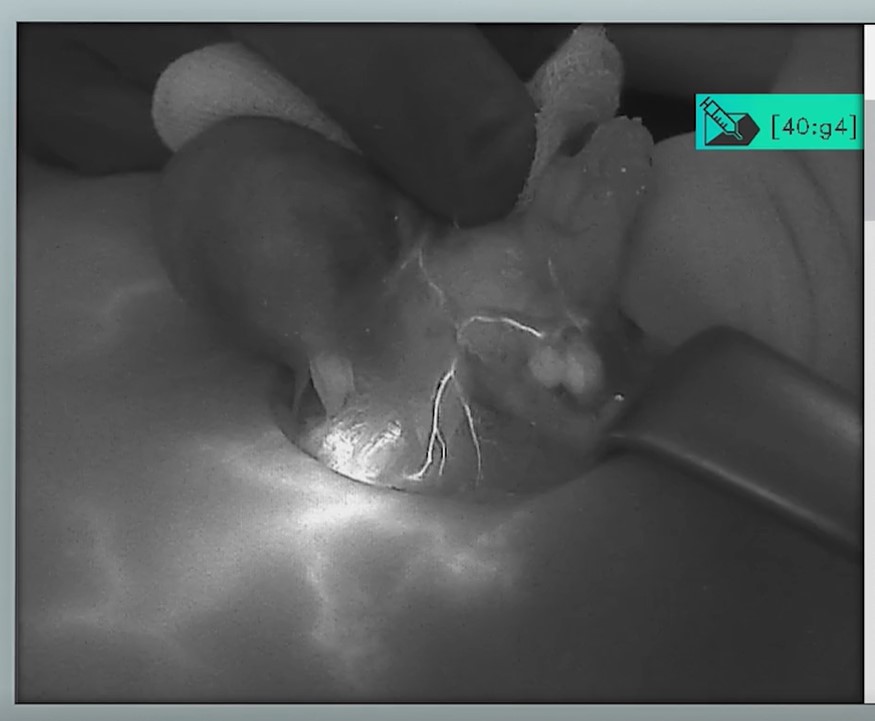
פורסם באתר החדשות 'מעריב ONLINE', מדור בריאות, בתאריך 16.01.2023
אישה בת 41 התלוננה כי ראייתה בעין שמאל מתדרדרת ובבירור הדמייתי ב-MRI התגלה גוש של כ-17 מ"מ באפקס (חוד) ארובת העין. בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, הבינו כי הסיכוי המיטבי להוצאה בטוחה של הגידול, תוך מזעור הסיכון לסיבוכים וביניהם איבוד הראייה, טמון בשיתוף פעולה של צוות רופאים מכמה תתי תחומים.
יש לציין, כי אחד מעקרונות הרפואה במרכז הרפואי הוא קיום שיתופי פעולה בין רופאים רלוונטיים מתחומים שונים, לצורך ביצוע ניתוחים להם נדרשות מיומנויות קצה מיוחדות. ניתוח זה, הוא דוגמא אחת מרגשת לשיתוף פעולה מיוחד שכזה.
פרופ' רועי לנדסברג, מנהל היחידה לניתוחים אנדוסקופיים של האף, סינוסים ובסיס הגולגולת במרכז הרפואי א.ר.ם: "ארובת העין היא מעין חרוט אשר דפנותיו עשויות עצם, ואשר מכיל את עיקר מרכיבי הראייה. בסיס החרוט הינו קדמי ובו נמצא גלגל העין. חוד הארובה אחורי, גדוש וצפוף במרכיבים אנטומיים חיוניים, אליו מתכנסים השרירים המניעים את העין, כלי דם ועצבים רבים. במרכז החרוט עובר עצב הראייה, שקוטרו כארבעה מ"מ, אשר מוביל את מידע הראייה מגלגל העין אל המוח, דרך החוד. הגידול שאובחן אצל המטופלת היה מסוג המנגיומה. גידול זה מורכב מצבר צפוף של כלי דם. אצל המטופלת שלנו התפתח הגידול במקום נדיר, חוד ארובת העין, תוך שהוא דוחק את עצב הראייה והולך ומגביר את הפגיעה בתפקודו".
ניתוח להוצאת גידול בארובת העין נמצא אומנם בתחום אחריותו הבלעדי של כירורג אוקולופלסטי (כירורג ארובת העין), אך לאור מיקומו הרגיש של הגידול בעומק ארובת העין, המהווה צומת בין העין, המוח והסינוסים, הוחלט על התגייסותם של שלושה מומחים מתחומים שונים לביצוע הניתוח המורכב. שיתוף פעולה זה הינו נדיר וייחודי ביותר.
צוות הרופאים שביצע את הניתוח הבין כי על מנת להגיע באופן האופטימלי לגידול, הגישה הנכונה אליו אינה דרך העין וגם לא דרך הגולגולת, אלא אנדוסקופית דרך האף והסינוסים, שמהווים מעין פרוזדור עמוק, המגיע סמוך לחוד העין. עד היום, כמעט ולא נעשה ניתוח בגישה מורכבת ויוצאת דופן זו ורק הודות לכישורי הקצה הייחודיים של צוות הרופאים, ניתן היה באמת להוציא ניתוח זה לפועל.
את הניתוח ביצעו במשותף פרופ' רועי לנדסברג, רינולוג, פרופ' סרגיי ספקטור, נוירוכירורג המיומן בביצוע שיתופי פעולה עם פרופ' לנדסברג בניתוחים אנדוסקופיים של גידולי בסיס הגולגולת ובעבודה בעומק ובאזורי מוח סמוכים וד"ר דניאל בריסקו, כירורג אוקולופלסטי, השולט באנטומיה התוך-ארובתית ובעל וותק רב בניתוחי גידולי ארובת העין.
צוות חדר הניתוח, בתום הניתוח המורכב
פרופ' לנדסברג: "התגייסתי לניתוח לאור המיומנות האנדוסקופית הנרכשת בניתוחי סינוסים, והצורך לייצר גישה פתוחה ומיטבית דרך הסינוסים אל הגידול, כדי לאפשר עבודה משותפת של כולם בשדה הניתוח.
הפרדת הגידול מסביבתו אכן הייתה מאתגרת מאוד, אך בסופו של דבר ולאחר כחמש שעות, המאמץ המשותף הוכיח עצמו יפה והגידול הוצא בשלמותו, מבלי לפגוע בשלמות עצב הראייה ובשאר המבנים הקריטיים הסמוכים".
המטופלת, שאילולא הניתוח הייתה נידונה לעיוורון וודאי, היססה מאוד לגשת לניתוח הן בשל מורכבותו והחשש מפגיעה נוספת בראייתה והן בשל הפחד שייווצר שינוי חיצוני בפניה. אולם, כאמור ולשמחת כל המעורבים, חששות אלו התבדו. הניתוח לא הותיר כל שינוי קוסמטי ולא נוצרו כל עיוותים בפניה של המטופלת וחדות הראייה שלה לא נפגעה. מעבר לכך, הרופאים אף מצפים לשיפור הדרגתי בראייתה, עם הזמן.

פגישת תכנון הניתוח, מימין לשמאל: פרופ' ספקטור, ד"ר בריסקו ופרופ' לנדסברג
בעת הניתוח, מימין לשמאל: פרופ' ספקטור, ד"ר בריסקו ופרופ' לנדסברג

פורסם באתר 'מעריב ONLINE', מדור בריאות, בתאריך 14.12.2022
לאחרונה, נוסה טיפול חדשני בסינוסיטיס אצל מטופל שבשל רגישותו לרוב התרופות האנטיביוטיות ולעמידות חיידק אלים שתקף אותו, הוא טופל בדבש כתחליף לתרופות אנטי דלקתיות.
הדבש, הוא אחד מפלאי הטבע ומייחסים לו סגולות ריפוי ויתרונות בריאותיים רבים, מחיזוק המערכת החיסונית, דרך טיפול בהתקררות וכאבי גרון ועד לסיוע בבעיות עור. אך האם ידעתם שהדבש יכול לשמש כחומר חיטוי? לאחרונה, נוסה טיפול חדשני בסינוסיטיס אצל מטופל שבשל רגישותו לרוב התרופות האנטיביוטיות ולעמידות חיידק אלים שתקף אותו, הוא טופל בדבש כתחליף לתרופות אנטי דלקתיות, וזאת כדי למנוע התפתחות והישנות דלקת באזור הטיפול.
על הפתרון היצירתי הזה אמון פרופ' עודד נחליאלי מנהל היחידה לכירורגיית הפה והלסתות בא.ר.ם, המרכז הרב-תחומי לרפואת א.א.ג ומנהל היחידה לכירורגיה פולשנית מזערית של הפה פנים ולסתות מרכז רפואי הגליל נהריה, שמטפל בסינוסיטיס בשיטת טיפול חדשנית על ידי החדרת שתל דנטלי מיוחד לחלל הפה. באמצעות מבנהו הייחודי של השתל, יכול הרופא לשאוב את המוגלה מהסינוס ולשטוף את המקום על ידי החדרת חומרים ותרופות מחטאות ובכך להביא להחלמה מלאה.
אל מרפאתו של פרופ' נחליאלי הגיע המטופל יחיאל זיסקינד בן 85, אשר סובל ממחלות רקע קשות. בעת שהותו ביחידת טיפול נמרץ בבית חולים, המטופל פיתח סינוסיטיס קשה על רקע הדבקות בחיידק אלים שהתגלה כעמיד למרבית התרופות האנטיביוטיות וזאת בנוסף לרגישותו של המטופל עצמו למגוון תרופות נרחב, שהתגלתה בעת הבירור לגישה הטיפולית המומלצת. בשל גילו המבוגר, טיפול כירורגי בהרדמה מלאה היה כרוך בסיכון רב, כך שנדרש היה לטפל בו בגישה אחרת, מאשר הגישה הכירורגית המקובלת. כאשר זיסקינד הגיע לפרופ' נחליאלי לטיפול המיוחד, היה צורך לחשוב ולשלוף מהזיכרון חומר יעיל שהחולה אינו רגיש אליו ושגם ניתן להחדירו דרך צינורית דקה (שהינה חלק מהשתל המיוחד) לתוך הסינוס ושאינו מזיק לו – ועלה רעיון השימוש בדבש. בשל תכולת הסוכר הגבוהה, והאוסמולריות הגבוהה בדבש אף חיידק אינו מסוגל לחיות בתוכו, ולכן זה היה הפתרון היצירתי לטיפול בחולה.
הרעיון הגיע אל פרופ' נחליאלי לראשונה ממנהלו לשעבר, דר' עמוס נדר ז"ל, ששהה מספר שנים באפריקה – והביא לארץ את השיטה שהמקומיים היו מטפלים בה – טיפול בדבש על זיהומים, היות ולא היו שם תרופות אנטיביוטיות. "גם אנחנו השתמשנו בדבש לפני כ-30 שנה בטיפול בזיהומים קשים, שלא הגיבו לטיפול אנטיביוטי. במדינות מתפתחות שבהן לא היו אמצעים ותרופות אנטיביוטיות מתקדמות לטיפול בזיהומים, השימוש בדבש היה שכיח ונחשב לטיפול רגיל לחלוטין." מרחיב פרופ' נחליאלי, "במקרה המדובר, הדבר נבע מחוסר ברירה, עקב רגישותו החמורה של המטופל לכלל התרופות האנטיביוטיות והצורך למצוא פתרון בדמות חומר טיפולי שהמטופל אינו רגיש אליו ושיכול להוות טיפול הולם ויעיל בסינוסיטיס הקשה."
לדבריו, הדבש הטהור הינו חומר שאינו מאפשר לחיידקים להתפתח בנוכחותו. ישנן מספר תאוריות לתופעה זו כאשר התאוריה השולטת היא שתכולת הסוכרים הגבוהה יוצרת סביבה אוסמוטית ברמה גבוהה שאינה מאפשרת לחיידק לשרוד. תכונה זו גורמת לנוזלים לצאת מתא החיידק – וכך להשמידו. בנוסף, דבש מכיל חומרים מחמצנים הידועים ביכולתם הגבוהה לחיסול חיידקים. ישנן תאוריות נוספות לתופעה זו – החומציות הגבוהה שבדבש ועוד.
היות והיה מדובר בחיידק אגרסיבי מאוד ועמיד מאוד, היה צורך מהותי למנוע את התפתחותו שוב ואת חזרת והישנות הדלקת בסינוס וזאת על ידי בחירת חומרי טיפול מתאימים – לכן נבחר בשימוש בדבש. החדרת הדבש לסינוס גרמה לחוסר יכולתו של החיידק להתפתח בסינוס ואכן לאחר פעמיים שהטיפול בוצע, המטופל התגבר על הדלקת והבריא לחלוטין.
התפרסם באתר E-MED, ערוץ החדשות הרפואיות של ישראל, מדור רפואת שיניים, בתאריך 28.11.2022
ד”ר יואב לייסר, מומחה ביחידה לכירורגית פה, לסתות ובלוטות הרוק בא־ר־ם, המרכז הרב-תחומי לרפואת א.א.ג.
החורף מביא איתו סל של מצבים מיוחדים שלהם גם השפעה על בריאות חלל הפה והלסתות.
אחד הדברים שעלולים להתרחש בחורף הוא שאנחנו עלולים לחלות ומחלה מובילה לירידה חיסונית רגעית. הגוף מתמקד במלחמה בווירוס או בחיידק ופחות משאבים מופנים להגנה החיסונית הכללית.
ירידה חיסונית מהווה את אחד מהגורמים להתפתחות של אפטות בחלל הפה. אפטות הן פצעים כואבים בצבע לבן עם הילה אדומה שלרוב חולפים מעצמם, תוך כשבוע עד 10 ימים. הגורם לאפטות אינו ידוע, אבל ירידה חיסונית כמו גם גורמים גנטיים, נקשרו כסיבות אפשריות להתפתחות הפצעים.
בישראל, כ-10 אחוז סובלים מאפטות, בניגוד למשל ליפן ששם קרוב ל-40 אחוז סובלים מאפטות בחלל הפה, באופן מחזורי. גם תזונה לקויה וסטרס מהווים גורמים מהותיים לפצעים אלו.
ברמה ההורמונלית, עומס גופני ונפשי מוביל לעלייה ברמת הורמון הסטרס – הקורטיזול. תפקידו של ההורמון לשפר את התמודדות הגוף עם מצוקות וחרדות שונות. למשל, ההורמון מעלה את רמות הסוכר בדמינו, דבר המאפשר לסוכר זמין להפעיל את המוח והשרירים להתמודדות עם המצוקה. החיסרון בפעילות ההורמון, שהוא מוביל לירידה חיסונית רגעית וככה, מבלי שהתכוונו, הסטרס הגופני והנפשי גורם בין השאר לתופעה של ירידה חיסונית ויכולה להשפיע על התפתחות אפטות כנזכר מעלה.
תופעה נפוצה נוספת המאופיינת לחורף ושעלולה להשפיע על בריאות חלל הפה – הינה התייבשות. בחורף מזג האוויר והטמפרטורה בחוץ קרירים יותר, לעומת חודשי הקיץ, ולכן יש נטייה לשתות פחות. התייבשות יכולה להתפתח בקלות ואחד הסימנים הראשונים היא ירידה בכמות הרוק. לרוק יש תפקיד חשוב ביותר בהגנה מפני מחלות חלל הפה ועששת. הרוק משמש כבופר, נוזל מיוחד שמכיל חומרים שמאפשרים לסתור חומצה ולהעלות את רמות ה- Ph בחלל הפה, שמוריד את רמת החומציות ומספק הגנה חיסונית לחלל הפה ובכך נגרום פחות נזק לשיניים ולחניכיים. בנוסף, לרוק תפקיד חשוב בהגנה החיסונית של חלל הפה דרך נוגדנים ואלמנטים חיסוניים וכמובן הרוק משמש אותנו גם לעיכול ראשוני של אוכל ובמיוחד סוכרים מורכבים כדוגמת עמילן, באמצעות אנזימים כגון עמילאז.
הפה שלנו מייצר כ-2 ליטר רוק ביום! וכשהגוף בתהליך התייבשות, ישנה ירידה משמעותית בכמות הרוק הפוגמת לא רק בתפקוד המערכת החיסונית בפה, אלא אף ביכולת עיכול, לעיסה ובליעה תקינים.
שינויי טמפרטורה יכולים להוביל לתופעות ייחודיות שמופיעות רק בעידן החדש, שבו אנו חיים על שילוב טכנולוגיה בגופינו לצורכי ריפוי החל מפלטות טיטניום וכלה במפרקים מלאכותיים ומסתמים. למטופלים שעברו ניתוחים לקיבוע שברים בעצמות הפנים ו/או בלסתות ועברו תיקון של אותם השברים, תוך שימוש בפלטות טיטניום לקיבוע או מקרים נפוצים יותר של שחזור שן חסרה על ידי החדרה של שתלי טיטניום, המשותף לכל אילו הם המתכות בחלל הפה והפנים לצד ובתוך חומר ביולוגי כדוגמת השלד. מתכת מוליכה חום וקור טוב יותר מרקמה אנושית ולכן, שינויי טמפרטורה בעיקר בחורף יורגשו טוב יותר במתכות והרקמה האנושית סביבם, דבר שמתבטא בכאב רב וחוסר נוחות. חשוב לציין, שבמרבית המקרים הגוף מצליח לשמור על טמפרטורת גוף אחידה והשינויים הללו כמעט ואף פעם לא מורגשים, אולם ישנם מקרים בודדים שכן. מספיק לשמור על חום גוף מספק וכיסוי פנים הולם בימי החורף הקרים, בכדי למזער ואף למנוע את התופעה.
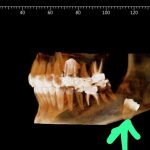
התפרסם באתר YNET, מדור בריאות, בתאריך 28.11.2022
בת 60 מהמרכז סבלה במשך שנתיים מנפיחות חשודה מתחת ללסת באזור הצוואר. צילום ה-CT הפתיע את כולם: בצוואר צמחה שן בינה "מדובר במקרה נדיר מאוד וניתוח לא פשוט", מספר ד"ר מיכאל אבא, שעקר את השן מהגרון
פורסם באתר Mako, מדור בריאות, בתאריך 20.09.2022
פצעים בחלל הפה מעידים על מצבים רפואיים שונים, חלקם חסרי משמעת שיעברו תוך כמה ימים בודדים ואילו האחרים מהווים סימני אזהרה למחלות קשות יותר שמצריכות מעקב רופא. אילו נחשבים לתופעות לוואי של מחלות נגיפיות ולאילו סימני אזהרה כדאי לשים לב?
ד"ר איילת זלוטוגורסקי-הורביץ, מומחית ברפואת הפה בא.ר.ם, המרכז הרב-תחומי לרפואת א.א.ג, מסבירה על הסימנים השונים, על מה הם מעידים מבחינה בריאותית ומה חשוב לעשות.
פצעים המופיעים בחלל הפה (ובלשון מקצועית "כיבים") הם תופעה יחסית שכיחה, המוכרת היטב לרוב האנשים. בדרך כלל, כיבים מלווים באי נעימות או בכאב ורובם חולפים מעצמם, תוך פרק זמן קצר.
עם זאת, חשוב לדעת שישנם מגוון של כיבים בפה וגם אם הם נראים דומה, הם שונים מבחינת הנסיבות להופעתם. במקרים רבים, כיבים הם תוצאה של נשיכה עצמית, או שהם נוצרים עקב פציעה של הרקמה הרכה המצפה את חלל הפה. פציעה כזו יכולה להיגרם ממזון קשה או חם, משן שבורה, מהתקן דנטלי חדש (כמו תותבת או מכשור אורתודונטי) ועוד. בחלל הפה, כיבים הנגרמים מפציעה הם השכיחים ביותר. הפסקת הרגלים הפוגעים ברקמות הפה (למשל, הרגל של נשיכה עצמית או צחצוח חזק) וטיפול או תיקון של שן שבורה, ליטוש סתימה (שחזור) עם שוליים חדים או שחרור נקודת לחץ בתותבת בסיוע רופא/ת השיניים – יאפשרו את ריפוי הכיב שנוצר. אם כיב אינו מתרפא על אף שהוסר הגורם המשוער, יתכן שהוא נגרם מסיבה אחרת וחשוב מאוד להיבדק על ידי מומחה לרפואת הפה.
למרות ששכיח לכנות פצעים בפה בשם אפטות, חשוב לזכור שהמושג "אפטות" נכון רק לסוג מסוים מאוד של פצעים בפה. האפטות כואבות, נוטות לחזור ורובן חולפות מעצמן, תוך ימים ספורים. הן נגרמות כתוצאה מדלקת מקומית ברקמה הרכה של הפה, אך במרבית המקרים הסיבה לדלקת זו אינה ידועה. יש מצבים של אפטות המחקות במראה שלהן זיהומים נגיפיים או מקרים בהם האפטות גדולות במיוחד (מעל 1 ס"מ), כואבות עד כדי קושי בתפקוד ונמשכות לאורך מספר שבועות. אלו מקרים המחייבים ברור מיידי של מומחה לרפואת הפה, גם כדי שתתבצע אבחנה מדויקת (כולל שלילת מחלות רקע או מצבים "חקייניים" שרק נראים כאפטות אך אינם כאלה באמת) וגם כדי לתת טיפול מתאים שיקצר את משך הפצעים ויקל על הסבל של החולה.

כיבים בפה עלולים להוות סימן לבעיות בריאותיות שונות, אשר אינן קשורות לחלל הפה בלבד. כך למשל, הופעה חוזרת ונשנית של כיבים, בין אם במראה הדומה לאפטות ובין אם לא, יכולה לנבוע מהפרעות במערכת החיסון, ממחלות שונות בדרכי העיכול (למשל, קרוהן או צליאק), מחוסר בוויטמינים ובמינרלים חיוניים (כגון ויטמין ,B12אבץ או ברזל) ועוד. כדאי לדעת, שישנם כיבים שהם תופעת לוואי לטיפול תרופתי מסוים. במקרים כאלה, איתור הגורם או טיפול במחלות הרקע יסייעו בפתרון בעיית הכיבים. לפעמים, אבחון נכון של הכיבים בפה דווקא יסייע באיתור בעיה רפואית רחבה יותר, שלא הייתה ידועה למטופל/ת עד אז. כך למשל, כיבים בפה שהם ביטוי למחלות עור וריריות אוטו-אימוניות. במחלות מסוג זה לדוגמה, פמפיגוס וולגריס, חלל הפה עשוי להיות המקום הראשון בו המחלה מופיעה, בטרם היא מתפשטת בשאר הגוף. זיהוי מהיר ונכון, יאפשר הפנייה של החולה לרופא עור לקבלת טיפול מתאים.
בחלל הפה, עלולים להופיע גם כיבים שמקורם זיהומי. זיהום של נגיף ההרפס סימפלקס למשל, המתבטא לרוב כפצעים שלפוחייתיים חוזרים באזור השפתיים (הרפס לביאליס, מכונה לפעמים "פצעי חום"), עלול לגרום גם לכיבים בתוך חלל הפה, בעיקר באזור החניכיים והחך. בעת ההדבקה הראשונית בנגיף זה, עלולים להופיע פצעים מפושטים בפה, בשילוב חום, חולשה והרגשה רעה, מצב השכיח בקרב פעוטות וילדים. ישנם נגיפים נוספים, העלולים לגרום למחלות השכיחות יותר בגילאי הגן, כמו הרפאנגינה או מחלת הפה והגפיים, הגורמות אף הן להופעה של פצעים בפה. מרבית המחלות האלה חולפות מעצמן תוך שבוע-שבועיים, אך חשוב מאוד להקפיד שהפעוט יאכל ובעיקר ישתה באופן הנדרש, על מנת למנוע התייבשות. כחלק מהטיפול, חשוב מאוד לשמור על היגיינת ידיים, הימנעות ממגע עם הפצעים, הפרדת כלים ומגבות ועוד, וזאת על מנת למזער את האפשרות להדבקה של בני הבית האחרים. זיהום אחר, האופייני יותר לאוכלוסייה מבוגרת ואף קשור לעיתים לירידה בתפקוד מערכת החיסון, נגרם מנגיף הוריצלה זוסטר, האחראי למחלה המוכרת בשם "שלבקת חוגרת" או "הרפס זוסטר". על אף שבמרבית המקרים, המחלה תתפרץ בגוף בצורת פצעים שלפוחייתיים המלווים בכאב עז, יתכנו מצבים בהם הנגיף פוגע באזור הראש והפנים עם הופעה של כיבים כואבים בחלל הפה. חשוב לאבחן מחלה זו בהקדם, בכדי להתאים טיפול תרופתי ואמצעים נוספים להקלה על הכאב הניכר, הנלווה לפצעים. חשוב לדעת, שמשרד הבריאות ממליץ לבני 60 ומעלה להתחסן כנגד נגיף זה, כולל גם למי שחלו בעבר בהרפס זוסטר, מאחר שניתן לחלות במחלה זו שוב.
כיבים בחלל הפה, כמו גם שינויי צבע או מרקם של הרקמות הרכות או הופעת נפיחויות או גושים שאינם חולפים, עלולים להצביע על מצב בעל סיכון להפוך לסרטן או חלילה על קיומו של גידול סרטני. גורמי הסיכון המרכזיים להופעת סרטן הפה הם עישון טבק וצריכה תכופה של אלכוהול, אך גם מצבי דלקת מסוימים או ירידה מתמשכת בתפקוד מערכת החיסון, מעלים את הסיכון להופעת גידולים בחלל הפה. זיהוי ואבחון מוקדם של סרטן הפה עשוי לשפר משמעותית את הסיכויים לריפוי והחלמה. לכן, חשוב לאבחן כל כיב או שינוי ברקמה הרכה שאינו חולף תוך פרק זמן של מספר ימים, גם אם אינו כואב ואינו מפריע. בנוסף, חשוב לעקוב באופן סדיר אחר נגעים ושינויים שונים בחלל הפה, שאובחנו ככאלה העלולים להפוך לסרטניים.
לסיכום, בעת הופעה חוזרת ונשנית של כיב בפה או בכל מצב של כיב בפה שאינו חולף תוך ימים ספורים, חשוב לגשת לבדיקה אצל מומחה ברפואת הפה. כיבים בחלל הפה עלולים להיות תוצאה של פציעה מקומית, חלק מדלקת מקומית או זיהום ולפעמים הם הסימן הראשון לבעיה רפואית, שהביטוי בחלל הפה מקדים את סממני המחלה הנוספים, שעתידים להופיע ביתר הגוף. לעיתים רחוקות, כיב שאינו מתרפא יכול להיות סרטני. באמצעות ועל פי מיקום הכיבים, המראה שלהם, משך הזמן החולף מרגע הופעתם ועד שהם חולפים וזאת בנוסף למדדים נוספים (למשל, האם יש נגעים נוספים בעור, הופעה של חום או סימנים גופניים אחרים ותוצאות בדיקות דם מסוימות), יכול המומחה ברפואת הפה לאבחן נכון את הכיבים ולהתאים להם את הטיפול ההולם.

Recent Comments