פורסם באתר החדשות 'מעריב ONLINE', מדור בריאות, בתאריך 16.01.2023
ראיית של אישה בת 41 ניצלה בזכות ניתוח יוצא דופן, בו הוסר גידול מארובת העין, על ידי שיתוף פעולה נדיר בין שלושה רופאים מומחים מתחומים שונים
אישה בת 41 התלוננה כי ראייתה בעין שמאל מתדרדרת ובבירור הדמייתי ב-MRI התגלה גוש של כ-17 מ"מ באפקס (חוד) ארובת העין. בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון, הבינו כי הסיכוי המיטבי להוצאה בטוחה של הגידול, תוך מזעור הסיכון לסיבוכים וביניהם איבוד הראייה, טמון בשיתוף פעולה של צוות רופאים מכמה תתי תחומים.
יש לציין, כי אחד מעקרונות הרפואה במרכז הרפואי הוא קיום שיתופי פעולה בין רופאים רלוונטיים מתחומים שונים, לצורך ביצוע ניתוחים להם נדרשות מיומנויות קצה מיוחדות. ניתוח זה, הוא דוגמא אחת מרגשת לשיתוף פעולה מיוחד שכזה.
פרופ' רועי לנדסברג, מנהל היחידה לניתוחים אנדוסקופיים של האף, סינוסים ובסיס הגולגולת במרכז הרפואי א.ר.ם: "ארובת העין היא מעין חרוט אשר דפנותיו עשויות עצם, ואשר מכיל את עיקר מרכיבי הראייה. בסיס החרוט הינו קדמי ובו נמצא גלגל העין. חוד הארובה אחורי, גדוש וצפוף במרכיבים אנטומיים חיוניים, אליו מתכנסים השרירים המניעים את העין, כלי דם ועצבים רבים. במרכז החרוט עובר עצב הראייה, שקוטרו כארבעה מ"מ, אשר מוביל את מידע הראייה מגלגל העין אל המוח, דרך החוד. הגידול שאובחן אצל המטופלת היה מסוג המנגיומה. גידול זה מורכב מצבר צפוף של כלי דם. אצל המטופלת שלנו התפתח הגידול במקום נדיר, חוד ארובת העין, תוך שהוא דוחק את עצב הראייה והולך ומגביר את הפגיעה בתפקודו".
ניתוח להוצאת גידול בארובת העין נמצא אומנם בתחום אחריותו הבלעדי של כירורג אוקולופלסטי (כירורג ארובת העין), אך לאור מיקומו הרגיש של הגידול בעומק ארובת העין, המהווה צומת בין העין, המוח והסינוסים, הוחלט על התגייסותם של שלושה מומחים מתחומים שונים לביצוע הניתוח המורכב. שיתוף פעולה זה הינו נדיר וייחודי ביותר.
צוות הרופאים שביצע את הניתוח הבין כי על מנת להגיע באופן האופטימלי לגידול, הגישה הנכונה אליו אינה דרך העין וגם לא דרך הגולגולת, אלא אנדוסקופית דרך האף והסינוסים, שמהווים מעין פרוזדור עמוק, המגיע סמוך לחוד העין. עד היום, כמעט ולא נעשה ניתוח בגישה מורכבת ויוצאת דופן זו ורק הודות לכישורי הקצה הייחודיים של צוות הרופאים, ניתן היה באמת להוציא ניתוח זה לפועל.
את הניתוח ביצעו במשותף פרופ' רועי לנדסברג, רינולוג, פרופ' סרגיי ספקטור, נוירוכירורג המיומן בביצוע שיתופי פעולה עם פרופ' לנדסברג בניתוחים אנדוסקופיים של גידולי בסיס הגולגולת ובעבודה בעומק ובאזורי מוח סמוכים וד"ר דניאל בריסקו, כירורג אוקולופלסטי, השולט באנטומיה התוך-ארובתית ובעל וותק רב בניתוחי גידולי ארובת העין.
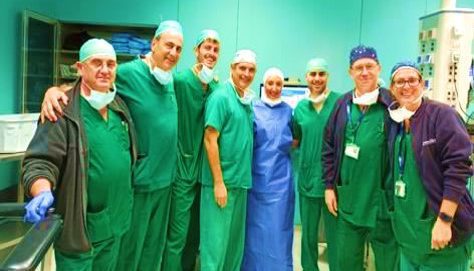
צוות חדר הניתוח, בתום הניתוח המורכב
פרופ' לנדסברג: "התגייסתי לניתוח לאור המיומנות האנדוסקופית הנרכשת בניתוחי סינוסים, והצורך לייצר גישה פתוחה ומיטבית דרך הסינוסים אל הגידול, כדי לאפשר עבודה משותפת של כולם בשדה הניתוח.
הפרדת הגידול מסביבתו אכן הייתה מאתגרת מאוד, אך בסופו של דבר ולאחר כחמש שעות, המאמץ המשותף הוכיח עצמו יפה והגידול הוצא בשלמותו, מבלי לפגוע בשלמות עצב הראייה ובשאר המבנים הקריטיים הסמוכים".
המטופלת, שאילולא הניתוח הייתה נידונה לעיוורון וודאי, היססה מאוד לגשת לניתוח הן בשל מורכבותו והחשש מפגיעה נוספת בראייתה והן בשל הפחד שייווצר שינוי חיצוני בפניה. אולם, כאמור ולשמחת כל המעורבים, חששות אלו התבדו. הניתוח לא הותיר כל שינוי קוסמטי ולא נוצרו כל עיוותים בפניה של המטופלת וחדות הראייה שלה לא נפגעה. מעבר לכך, הרופאים אף מצפים לשיפור הדרגתי בראייתה, עם הזמן.

פגישת תכנון הניתוח, מימין לשמאל: פרופ' ספקטור, ד"ר בריסקו ופרופ' לנדסברג
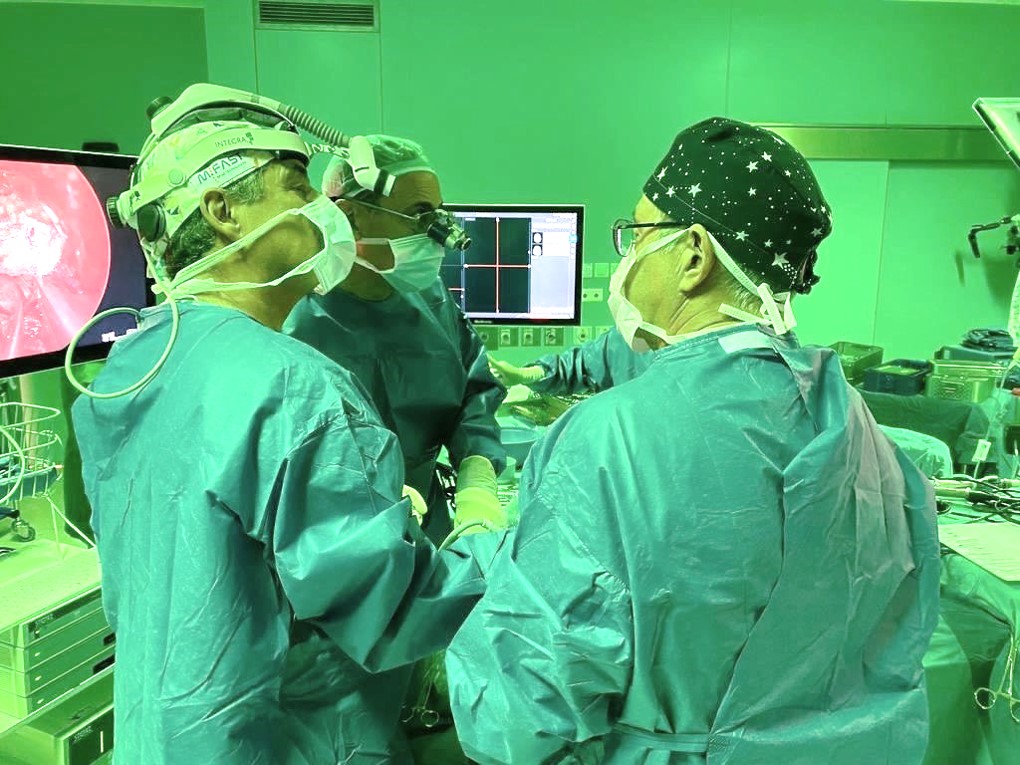
בעת הניתוח, מימין לשמאל: פרופ' ספקטור, ד"ר בריסקו ופרופ' לנדסברג

























Recent Comments