בדיקת דם כולל תפקודי קרישה, ע”פ הצורך א.ק.ג וצילום חזה. בדיקת מרדים.
בדיקת דם כולל תפקודי קרישה, ע”פ הצורך א.ק.ג וצילום חזה. בדיקת מרדים.
מתבצע בהרדמה כללית. דרך הנחיריים מוחדר ע”י יד אחת סיב אופקי קשיח (אנדוסקופ) המחובר למצלמת וידאו. המנתח רואה את תמונת הניתוח על גבי מסך גדול. בידו השנייה אוחז המנתח באחד מכלי הניתוח היעודיים ומבצע את הניתוח תוך הסתכלות על המסך. הניתוח מתבצע ללא חתכים חיצוניים. המחיצה (יש רק אחת, אין “מחיצות”) חוצה את האף לשני חללים. היא חשובה ליציבות האף ונמשכת לעומקו כ 7-8 ס”מ. מידת עקמומיות המחיצה נקבעת ע”י שלד המחיצה שבנוי מסחוס ועצם. משני צידיה, מצופה המחיצה השלדית ברקמה דקה הקרויה רירית (“רירית” – אין הכוונה הפרשות). בניתוח מופרדות בעדינות שתי הריריות משלד המחיצה. הסחוס או העצם הסוטים מיושרים, או נכרתים בחלקם העודף, או מוצאים ומוחזרים לאחר שעברו עיצוב מחדש. הריריות מוצמדות שוב ומתקבלת מחיצה ישרה. לרוב נתפרת המחיצה בשני תפרים פנימיים נספגים. הקונכיות התחתונות הם שני מדפי עצם המצופים גם הם רירית. בניגוד למנהגי העבר, אסור לכרות את הקונכיות במלואן היות שתפקידן לשפר את איכות האוויר הנשאף. ישנן טכניקות עדינות להקטנת הקונכיות תוך שימור תפקודן. למשל, בטכניקת הטורבינופלסטיקה נכרתת בחלקה עצם הקונכיה, חלק מהרירית נכרת והחלק הנותר מלופף על שארית העצם. כך נוצרים מעברי אויר מורחבים ומתפקדים. במרבית המקרים אין צורך בהשארת חבישות אף פנימיות (טמפונים).
יש להקפיד לא לכרות את סחוס המחיצה בחלקו הקדמי שכן כריתה מסיבית מדי עלולה, לעתים נדירות, לגרום לשינוי בצורת האף. יכולה להיווצר בניתוח כזה התנקבות פנימית של המחיצה. לרוב נקב כזה חסר משמעות אך לעיתים יכול לגרום לדימומים חוזרים ולהווצרות גלדים. לעיתים נדירות יכולות הקונכיות המוקטנות לדמם בעקבות הניתוח. לרוב הדימום ייעצר ספונטנית או באמצעים פשוטים, ואם יש צורך, ייקרא המנותח למרפאה לצורך צריבת מקור הדימום.
יכול לארוך כ-45-75 דקות, תלוי במורכבות הניתוח.
בסיום הניתוח מועבר המנותח לחדר ההתאוששות. כשעה לאחר מכן הוא מועבר למחלקת אשפוז א.א.ג. למחרת בבוקר משוחרר המנותח לביתו. כאמור, במרבית המקרים לא נעשה שימוש בטמפונים ותחושת המנותח סבירה. תופעות צפויות: הפרשה דמית מעטה, יציאת גלדים מדי פעם, קושי בנשימת האף, כאב ראש מתון, חולשה. לרוב, תופעות אלה קלות בימים הראשונים ומעט מתגברות במהלך השבוע הראשון. אקמול ודומיו משפרים את התחושה. לרוב, החל מהשבוע השני חל שיפור עקבי ואפשר לחזור לתפקוד כמעט מלא. יש המלצה להימנע ממאמץ גופני, חשיפה לחום כבד וטיסות בשבועיים הראשונים. במקרים המעטים בהן נעשה שימוש בטמפונים קיימת אטימות אף מלאה עד הוצאתם לאחר כ-3 ימים. במהלך הימים שלאחר הניתוח נוטלים חלק מהמנותחים אנטיביוטיקה ותרופות מעודדות קרישה. בנוסף, יש לשטוף את חללי האף במי מלח כ-6 שבועות לאחר הניתוח. כשבועיים לאחר הניתוח מתקיים במרפאה ביקור אשר במהלכו, תחת אלחוש מקומי, מתבצע במשך מספר דקות ניקוי אנדוסקופי של אזורי הניתוח ווידוא שהמהלך תקין. כחודשיים לאחר הניתוח מתבצעת ביקורת נוספת. משלב זה מתבצע מעקב ע”פ הצורך, בהתאם לאופי וחומרת המחלה. לאורך כל התקופה שסביב הניתוח, עומדים לרשות המנותח מספרי הטלפון של המנתח, רופאי א.א.ג כוננים שעובדים עמו, המרכז הרפואי א.ר.ם ומחלקת האשפוז. בכל שאילתה וצורך יש לפנות לאחד מאלה. אחריות המנתח והמערך שסביבו כלפי המנתח היא 24/7.
כשהסינוסיטיס הופכת כרונית וקשה, הרופאים נעזרים לעיתים בכדורים מכילי קורטיזון (סטרואידים), היעילים לטווח הקצר בהפחתת הבצקת. השימוש בסטרואידים לאורך זמן מתבטא בתופעות לוואי קשות ולכן יש להקפיד על נטילתם לתקופות קצרות וקצובות ותחת מעקב של רופא. כשכל הפתרונות דלעיל אינם מקלים על הבעיה של חולה סינוסיטיס כרוני או חמור, ימליצו הרופאים על ניתוח אנדוסקופי (ESS – Endoscopic Sinus Surgery).
בדיקת דם כולל תפקודי קרישה, ע”פ הצורך אקג וצילום חזה. בדיקת מרדים.
מתבצע בהרדמה כללית. דרך הנחיריים מוחדר ע”י יד אחת סיב אופקי קשיח (אנדוסקופ) המחובר למצלמת וידאו. הסינוסים, שהם חללי אויר, ממוקמים מעל, מתחת, מאחורי ובין ארובות העיניים. המנתח רואה את תמונת הניתוח על גבי מסך גדול. בידו השניה אוחז המנתח באחד מתוך שורה ארוכה של כלים יעודיים ומבצע את הניתוח תוך הסתכלות על המסך. הניתוח מתבצע ללא חתכים חיצוניים. במהלך הניתוח מורחבים פתחי הסינוסים, מוסרים מוקדי דלקת (כמו פוליפים) וזיהום, ומתבצע מעין עיצוב פנים של חללי האף והסינוסים לצורך שיפור אוורור ותפקוד הסינוסים. הניתוחים אינם זהים מחולה לחולה – היקף הניתוח תלוי בהיקף המחלה ומותאם לכל מנותח. לעיתים רחוקות, כאשר המחלה עיקשת במיוחד והמטופל עבר כבר מספר ניתוחים, יש צורך לבצע קידוח של ריצפת הסינוסים הפרונטליים (הניתוח ע”ש לוטרופ). ניתוחי צנתור לפתחי הסינוסים עם בלונים אפשריים אך האינדיקציה לביצועם נדירה. כאשר האנטומיה אינה קלה, מגויס לעזרה מכשיר ניווט משוכלל, מעין GPS שמאפשר למנתח לדעת היכן בדיוק נמצא קצה כלי הניתוח. באופן זה מוגברים הדיוק והבטיחות בניתוח. לעיתים מתבצעים במשולב גם יישור מחיצת האף והקטנת הקונכיות. לא נגרם שינוי כלשהו בצורת האף. במרבית החולים אין צורך להשאיר חבישות אף פנימיות (טמפונים).
מערות הפנים סמוכות מאד לארובות העיניים, המוח וכלי דם. פגיעה בכל אחד מאלה עלולה לגרור סיבוכים כגון פגיעה בראיה, דלף נוזל מוחי ודימום. הסיכוי לאירוע מסוג זה נמוך ביותר.
יכול לארוך בין חצי שעה ל-3 שעות, תלוי בחומרת המחלה ומורכבות הניתוח.
בסיום הניתוח מועבר המנותח לחדר ההתאוששות. כשעה לאחר מכן הוא מועבר למחלקת אשפוז אף אוזן גרון. למחרת בבוקר משוחרר המנותח לביתו. כאמור, במרבית המקרים לא נעשה שימוש בטמפונים ותחושת המנותח סבירה. תופעות צפויות: הפרשה דמית מעטה, יציאת גלדים מדי פעם, קושי בנשימת האף, כאב ראש מתון, חולשה. לרוב, תופעות אלה קלות בימים הראשונים ומעט מתגברות במהלך השבוע הראשון. אקמול ודומיו משפרים את התחושה. לרוב, החל מהשבוע השני חל שיפור עקבי ואפשר לחזור לתפקוד כמעט מלא. יש המלצה להימנע ממאמץ גופני, חשיפה לחום כבד וטיסות בשבועיים הראשונים. במקרים המעטים בהן נעשה שימוש בטמפונים קיימת אטימות אף מלאה עד הוצאתם לאחר כ-3 ימים. במהלך הימים שלאחר הניתוח נוטלים חלק מהמנותחים אנטיביוטיקה, תרופות מפחיתות דלקת ותרופות מעודדות קרישה. בנוסף, יש לשטוף את חללי האף במי מלח כ-6 שבועות לאחר הניתוח. כשבועיים לאחר הניתוח מתקיים במרפאה ביקור אשר במהלכו, תחת אלחוש מקומי, מתבצע במשך מספר דקות ניקוי אנדוסקופי של אזורי הניתוח ווידוא שהמהלך תקין. כחודשיים לאחר הניתוח מתבצעת ביקורת נוספת. משלב זה מתבצע מעקב ע”פ הצורך, בהתאם לאופי וחומרת המחלה. לאורך כל התקופה שסביב הניתוח עומדים לרשות המנותח מספרי הטלפון של המנתח, רופאי אף אוזן גרון כוננים שעובדים עמו, המרכז הרפואי ארם ומחלקת האשפוז. בכל שאילתה וצורך יש לפנות לאחד מאלה. אחריות המנתח והמערך שסביבו כלפי המנתח היא 24/7.

פורסם באתר "Ynet".
אחרי שמונה ניתוחים גולן גהלי התחיל לנשום מהאף ו"נולד מחדש" כהגדרתו. מהניסיון האישי והכואב שלו הוא יצא לא רק מחוזק, אלא גם עם מסר בלתי מתפשר לכל מי שנמצא במקום שהוא היה ועל סף ייאוש.
אני אומנם בן 48, אבל החל מהשנה אני חוגג שני ימי הולדת. האחד לפי התאריך המקורי הרשום לי בתעודת הזהות, והשני את היום שבו עברתי את הניתוח והצלחתי בפעם הראשונה לקחת נשימה ארוכה ולהכניסה לריאות בעזרת אפי.
זה אולי יישמע לכם כמו עוד ניתוח אף פשוט שמבצעים אלפים בכל שנה, אבל בשבילי מדובר בלא פחות מחיים חדשים.
אחרי 7 ניתוחים שלא צלחו ורופאים שאמרו לי להשלים עם המצב ופשוט לחיות עם זה, לצד עשרות תרופות ועזרים, הגעתי לד"ר רועי לנדסברג, מנהל היחידה לניתוחים אנדוסקופיים של הסינוסים ובסיס הגולגולת בא.ר.ם, אסותא, אשר ניתח אותי בפעם השמינית. כבר במחלקת ההתאוששות הרגשתי את השינוי והתפללתי שכך זה יישאר, גם לאחר התפוגגות חומרי ההרדמה.
עוד בהיותי בן 3 נותחתי לראשונה להוצאת השקדים, אבל לא ידעתי שיהיה זה רק הניתוח הראשון שלי מבין רבים. כנער הייתי מאוד פעיל, עסקתי בספורט, שחקתי כדורסל והצטיינתי בריצה. בכל מסגרת זה לווה תמיד במאמצי על ובמלחמות אישיות לאספקת אוויר סדירה, פשוט התקשיתי לנשום.
הפעולה שרבים מכם רואים כמובנת מאליה הייתה בשבילי כמעט בלתי אפשרית. האוויר לא נכנס במאה אחוז לריאות בשל נחיר אחד שנסתם כדרך קבע. כשאני בן 17 ורגע לפני גיוס עברתי את הניתוח השני שנועד לכרות את הקונכיות התחתונות של האף והייתי בטוח שהבעיה מאחוריי, אבל תוך תקופה קצרה חזרתי אל נקודת ההתחלה.
למרות שהמשכתי לסבול ולא נשמתי כראוי התגייסתי לקרבי. שלוש שנים לאחר מכן, לקראת שחרורי מצה"ל, הוסבר לי שהקונכיות אותן הסירו בניתוח הקודם ככל הנראה גדלו.
אחרי ביקור נוסף אצל עוד רופא מומחה נכנסתי לניתוח מספר שלוש ליישור מחיצת האף. לאכזבתי נאלצתי לעבור עוד 4 ניתוחים נוספים במהלך חיי, כולל ניתוחי לייזר חדשניים והשתלת סחוס מהאפרכסת בגשר האף, בניסיון לפתור את הבעיה שאף אחד מהמומחים אליהם הלכתי לא עלה על הגורם שלה. לבסוף שמעתי את המשפט ממנו חששתי יותר מכל – 'אין מקום להתערבות כירורגית נוספת. עליך להשלים עם גורלך'.
להשלים עם גורלי משמעו שינה לקויה, עייפות כרונית וחוסר ריכוז. בימים חמים ולחים הרגשתי שאני נחנק. נלחמתי לאורך כל שלושת התארים האקדמאיים שלי, ולא רק במבחנים ועבודות ההגשה, קשיי הריכוז העצימו את האתגר והאף הסתום הקשה עליי מאוד להתרכז בכל פעם מחדש.
אחרי כל ניתוח הייתה החמרה במצבי ושוב חזרתי לעזרים שליוו אותי במהלך חיי. השתמשתי בטיפות אף, תרופות סבתא, נטורופתיה, דיקור סיני, מסאז'ים, כדורים לאלרגיה, ומה לא. הייתי עוקב אחרי כל תכשיר חדש שיוצא לשוק תוך התמודדות עם ההגבלות הרפואיות שעל גבי התכשירים לבין נוחות ומציאת פתרון לבעיה. יכולתי לבחור בין לחיות חצי חיים לבין הכרזת 'מלחמה'.
תחושת הבטן שלי אותתה לי שעוד לא אבדה התקווה. אחרי שבזבזתי המון כספים, זמן והתאוששתי מניתוחים קשים, צללתי לחיפושים אינטנסיביים אחר הרופא שיהיה מוכן להרים את הכפפה עוד פעם אחת. הזדמנות אחת, זה כל מה שביקשתי. הייתי מתוסכל, רציתי להפסיק את התלות בתרופות. אמנם, עברתי דרך ארוכה עם אף פגום או 'אף דפוק' כפי שקרא לו אחד הרופאים הבכירים שטיפל בי, אבל הייתי משוכנע שהישועה עוד תגיע.
אחרי בירור עם חברים, המלצות, נבירה בנבכי האינטרנט וקריאת כל מאמר אקדמי בתחום, מצאתי לבסוף את ד"ר לנדסברג. יממה לפני הפגישה תהיתי כיצד אציג לו את מצבי ואשכנע אותו לבדוק את המקרה. לא רציתי להתחנן, אבל עשיתי משהו מאוד קרוב לזה, פרשתי לפניו את כל העזרים והתכשירים ל'דורותיהם' והכנתי טבלה ענקית עם כל ההיסטוריה הרפואית שלי. האפקט והסיפור המיוחד כנראה עשו את שלהם.
הבדיקה של ד"ר לנדסברג העלתה תמונה עגומה. הוא התקשה לראות איך עושים סדר בין כל הצלקות, הגדמים, הניתוחים והבצקות. סיכויי ההצלחה הקטנים והחשש מפני כישלון נוסף גרמו לו להתלבטות ארוכה.
למזלי, הוא החליט להרים את הכפפה. בעוד אני מקבל את חומר ההרדמה, ורגע לפני התחלת הניתוח, הודיתי לו על הרצון לנסות לשפר את חיי ולקחת אותי כפרויקט, בין אם הניתוח יצליח ובין אם לאו, ובלבי הכנתי את עצמי לכישלון נוסף. הדבר ממנו חששתי יותר מכל היא ההתאוששות, אבל כשהתעוררתי מיד הרגשתי בהבדל. סוף-סוף הצלחתי לנשום, להריח.
בדיעבד התברר לי שמורכבות הניתוח לא הייתה בקושי הטכני, אלא בקבלת ההחלטה הנכונה ובזכות נחישותי ואמונתי הצלחתי לעשות את הבלתי אפשרי.
רק כעת, 7 חודשים אחרי, אני מתחיל לעכל את הבשורה. אני כבר לא סובל מיובש או אף סתום, לא משתמש יותר בטיפות אף, לא מדביק פלסטרים בלילה, לא משתמש בעזרים להרחבת שסתומי האף, לא שוטף סינוסים, לא ולא ולא – לא משתמש יותר בכלום.
אני מאושר, מרגיש מצוין, נושם טוב יותר, ישן מעולה ומרוכז הרבה יותר. ציון הדרך הגדול ביותר שלי היה כשזרקתי את כל התרופות והתכשירים. חוויתי סוג של לידה מחדש והחלטתי לחגוג את התאריך בו נותחתי. נתתי לתחושת הבטן להוביל אותי, הלכתי אל הלא נודע ובמבחן התוצאה הרווחתי את חיי בחזרה. יש הרגשה של תחושת ניצחון אל מול כל הסיכויים והכישלונות.
ואם יש מסקנה אחת מכל הסיפור שלי היא שאם משהו משבש לכם את איכות החיים, אל תוותרו, עשו הכל כדי לזכות באיכות החיים שמגיעה לכם.

פורסם במגזין "פורבס".
פרופ' מיכל לונץ, ד"ר אבי חפץ, ד"ר רועי לנדסברג, ד"ר יונתן להב, פרופ' עודד נחליאלי ופרופ' יעקב ביקלס נכללו ברשימת "הרופאים הטובים בישראל 2016" של מגזין פורבס.


פורסם בעיתון "הארץ".
אמצעים טכנולוגיים מתקדמים מאפשרים לאחרונה פתרון ניתוחי לדלקות של הסינוסים הממוקמים במצח ולגידולים המתפתחים בהם.
ואתד, בן 36, בילה מחצית חייו בניתוחי אף וסינוסים. בגיל 18 עבר את הניתוח הראשון בשל קשיי נשימה. זה היה ניתוח לפתיחת סינוסים וכריתת פוליפים. כמה חודשים אחר כך הוא התלונן על כאבים במצח ועבר סריקת סי-טי, שבה התגלה כי הוא סובל מדלקת בסינוסים הפרונטליים (המצחיים). הוא עבר שני ניתוחים נוספים בעזרת אנדוסקופ (סיב אופטי), בניסיון לפתוח את הסינוסים החסומים, שהסתיימו ללא הצלחה. הניתוח הרביעי נעשה בגישה חיצונית. כלומר, באותו ניתוח בוצע חתך בקרקפת, נכרתה דופן העצם הקדמית של הסינוס, הסינוס נוקה מהדלקת ומולא בשומן שנלקח מהבטן.
ואתד חש הקלה, אבל היא היתה זמנית. כעבור זמן לא רב שוב התלונן על כאב במצח. הוא גם שם לב שעינו השמאלית בולטת והתלונן על ראייה כפולה. בבדיקת סי-טי שוב נראתה דלקת בסינוסים. בצד שמאל פרצה הדלקת לתוך ארובת העין ודחקה את העין לפנים.
מיכל, בת 32, סבלה שלושה חודשים מכאב חד שאינו מרפה בצד הימני של המצח, שהקשה עליה לתפקד. בסריקת סי-טי נראה בסינוס הפרונטלי הימני גידול המכיל בעיקר רקמת עצם. היא קיבלה טיפול אנטיביוטי, אבל לא חלה כל הטבה במצבה.
אלדד, בן 28, עבר שני ניתוחים אנדוסקופיים בשל סינוסיטיס עיקש, אבל הכאב לא חלף. לאחר כמה חודשים התאשפז בשל זיהום שהתפשט מהסינוס לעין. הוא נזקק לניתוח דחוף, שבו שיתפו פעולה מנתח אף-אוזן-גרון ומנתח ארובת העין, שניקזו את הזיהום. בתחילה הורגשה הקלה, אבל מקץ כמה חודשים הגיע אלדד שוב לבית החולים, עם כאב עז במצח. בסי-טי נצפה תהליך זיהומי בחלקו הצדי והמרוחק ביותר של הסינוס הפרונטלי.
שלושת המטופלים הללו סבלו ממחלה דלקתית או מגידול בסינוס הפרונטלי. למחלות אלה אין תרופה וגם ניתוחים סטנדרטיים אינם נותנים להן מענה יעיל.
הסינוסים, המכונים "מערות האף", ממוקמים במצח, מתחת לעיניים ומאחוריהן. אלה חללי אוויר בתוך הגולגולת, המחוברים לאף ומקבלים דרכו את אספקת האוויר. סינוסים מקטינים את משקל הגולגולת, משמשים תיבת תהודה לקול ורקמת הרירית המצפה אותן מחממת ומנקה את האוויר שאנו שואפים. לעתים, כתוצאה מחסימה מכנית, הצטננות שמסתבכת בזיהום חיידקי, התקף אלרגיה או רגישות לפטריות שנשאפות מהאוויר, עלולה להתפתח תגובה זיהומית שנקראת סינוסיטיס.
במרבית המקרים חולפת המחלה מעצמה או באמצעות תרופות. לעתים אפשר להציע למטופל ניתוח אנדוסקופי של האף והסינוסים, המבוצע דרך הנחיריים, ללא חתכים חיצוניים. מיקומם של מרבית הסינוסים מאפשר הגישה קלה וישירה יחסית. הסינוס הפרונטלי שונה: מיקומו הנסתר – מעל העין וקדמית למוח, זווית הגישה הלא נוחה והווריאציות האנטומיות השונות, מרתיעים מנתחים מלבחור בגישה אנדוסקופית ותכופות הם גוררים המלצה לניתוח בגישה חיצונית.
הגישה האנדוסקופית המסורתית לסינוס הפרונטלי מסתפקת בחשיפה או בהרחבה מוגבלת של פתחו. היות שבמרבית המקרים תוכן הסינוס המודלק נוזלי, די בפעולה זו. הבעיה נעשית מורכבת יותר אם, כמו אצל החולים שהוצגו, את הסינוס חוסמת רקמת צלקת נוקשה בעקבות ניתוחים קודמים; אם יש צורך להסיר מהאזור גידול; או אם התהליך הזיהומי נמצא בפינה מרוחקת של הסינוס.
בשנים האחרונות הולכת ומשתפרת מיומנות הגישה האנדוסקופית לסינוס הפרונטלי. ניתוח שהמציא מנתח אמריקאי, שפותח ושוכלל על ידי מנתח גרמני ומנתח אוסטרלי, חולל מהפכה בתחום.
בניתוח זה מתבצע באופן אנדוסקופי, דרך חללי האף, חיבור של חללי הסינוסים הפרונטליים על ידי כריתת רצפתם המשותפת והמחיצה שביניהם, כך שבסוף הניתוח נוצר ניקוז מרכזי משותף וגדול לשניהם. בניתוח מאפשר הפתח הגדול נגישות ניתוחית משופרת. במקום איטום וביטול הסינוסים בניתוח החיצוני, משמרים את ייעודו של הסינוס הפרונטלי כחלל פתוח המקבל אוורור דרך האף. בנוסף, ניתן בקלות להחדיר אנדוסקופ דרך האף ולסקור את החלל הניתוחי. ביצוע נאות ונטול סיבוכים מחייב מיומנות וטכנולוגיות מתקדמות.
ואתד ומיכל עברו את הניתוח בשיטה זו. אצל אלדד הוחלט ליישם שיטה חדשנית אחרת. האתגר היה להגיע אל המוקד הזיהומי הממוקם הרחק בקצה הסינוס הצדי, שאליו כלי ניתוח קונוונציונליים אינם מגיעים. לצורך זו נמצאה מתאימה מערכת sinuplasty. מפתחי שיטה זעיר-פולשנית זאת יישמו את הטכנולוגיה של צנתורי לב על הסינוסים: בפעולה מרחיבים את פתחי הסינוסים באמצעות בלונית, שאחר כך נשלפת מהאף.
הפעולה מתאימה לחולים שפתחי סינוס צרים הם המקור לבעיותיהם. הפעולה אינה כרוכה בחיתוך או בפגיעה באיברים בריאים, וזמן ההחלמה לאחריה קצר. אלדד היה מועמד טבעי לשיטה זו, שכן אצלו התעורר צורך להרחיב פתח אחד במקום שכלים רגילים אינם מגיעים אליו. שלושת החולים שוחררו לביתם למחרת הניתוח, ואחרי חצי שנה הם אינם סובלים מכאבים.
חשוב לזכור שלא כל כאב מצחי מקורו בסינוסיטיס, וצריך לברר את הסיבה בבדיקה אצל רופא אף-אוזן-גרון. במידה שמאובחן סינוסיטיס, המיומנות הניתוחית והטכנולוגיה הקיימים כיום מאפשרים פתרון אנדוסקופי במרבית המקרים, כולל המורכבים שבהם.
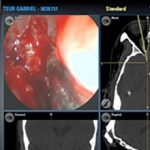
מערכת ניווט ("GPS") בניתוחים אנדוסקופים של האף והסינוסים
לעיתים, גם הכיסוי התרופתי הרחב והממושך ביותר אינו פותר את תסמיני החולה הלוקה בסינוסיטיס. במצבים אלה יש לשקול ניתוח אנדוסקופי של האף ומערות הפנים (ESS – Endoscopic Sinus Surgery), אשר כבר ביסס את מעמדו כטיפול הכירורגי המקובל והמועדף לבעיה רפואית זו. הניתוח כולו מבוצע דרך הנחיריים, ללא צורך בחתכים חיצוניים. במהלך הניתוח מוחדר דרך אחד הנחיריים סיב אופטי קשיח המחובר למוניטור שמציג את השדה הניתוחי בהגדלה. במקביל מתבצעות דרך אותו נחיר פעולות כירורגיות כגון: שאיבה, חיתוך או הסרה של רקמה רכה או גרמית (דפנות עצם) באמצעות כלים ייעודים.
לשיטה זו יתרונות ברורים: דיוק רב, התערבות מינימלית, הימנעות מפגיעה באיברים בריאים שאינם מהווים חלק מהבעיה הרפואית, היעדר חתכים חיצוניים והחלמה מהירה יותר. שיטה זו משמשת גם לסגירה של דלף נוזל מוח שידרתי (CSF) מהמח למערות הפנים, פתיחת דרכי הדמעות באנשים הסובלים מדמעת ודקומפרסיה (הורדת לחץ) ב Grave's ophtalmopathy (בלט של גלגלי העיניים ונזק לעצב הראיה בשל מחלת בלוטת התריס).
בעקבות הניסיון המצטבר התרחבו האינדיקציות וכיום מתבצעים ניתוחים אנדוסקופים לכריתת גידולי אף וסינוסים שפירים ובתנאים מסוימים אף כריתת גידולים ממאירים.
הדברים יכלו להיות פשוטים אלמלא האנטומיה המורכבת והקירבה של אזור האף ומערות הפנים לאיברים חיוניים כמו העיניים, המח ועורק התרדמה המוביל דם למח (Internal carotid artery). אומנם פגיעה כירורגית באיברים אלו נדירה, אולם כאשר היא מתרחשת עלול להיגרם נזק משמעותי. חששו של המנתח מפני סיבוכים קשים גורם לו לעיתים להימנע מהתקרבות לאזורים מסוכנים. זהירות זו מגנה מסיבוכים אך עלולה להיות כרוכה בהשארת מוקדי מחלה לא מטופלים.
לאנטומיה המורכבת מתלווה קושי נוסף המתבטא, ברב המקרים, ביכולת המצלמה האנדוסקופית לספק תמונה דו-ממדית בלבד, זאת בניגוד לתמונה תלת-ממדית, המתקבלת ממכשירים אחרים, דוגמת מיקרוסקופ. חיסרון זה מגביל את יכולת המנתח לקבל תחושת עומק ומחייב אותו להסתמך, לא אחת, על מדידת עומק חדירת כלי הניתוח וזווית כניסתו במטרה להעריך את מיקום קצהו.
במטרה לפתור קשיים אלו, רתמו מנתחי האף והסינוסים לשרותם אמצעי טכנולוגי חדיש ומתוחכם, המהווה פריצת דרך בהגברת יעילות ובטיחות הניתוחים האנדוסקופיים – מערכת מונחית דימות (Image-guidance system). באמצעות קרני איפרה אדום מאפשרת המערכת למנתח לצפות במיקומו המדוייק של קצה הכלי הניתוחי אותו הוא אוחז על גבי תצוגה תלת-מימדית של CT או MRI אותם ביצע המנותח טרם הניתוח (תמונה מס' 1).
תמונה מס' 1

שימוש במערכת זו מחייב הכרת מרכיביה ע"י צוות חדר הניתוח והכנה מתאימה של המנותח טרם מועד הניתוח. עם קביעת הצורך בניתוח מונחית דימות מופנה החולה לביצוע דימות (לרב CT ). ממצאי הבדיקה מועברים ברשת פנימית אל תחנת עבודה ממוחשבת, הנמצאת בחדר הניתוח. מול תחנת עבודה זו יכול המנתח לבדוק את איכות הסריקה ולבצע תכנון מדויק של הניתוח. לדוגמא: ניתן לסמן את היעד (מורסה או גידול) בצבע על מנת שבזמן הניתוח ניתן יהיה לאתר את מיקום כלי העבודה ביחס למטרה (תמונה מספר 2).
תמונה מס' 2

ניתן, גם,לאחד (fusion) הדמייתCT והדמיית MRI ולקבל תמונה ייחודית, המדגימה הן את המרכיבים הגרמיים והן את מרכיבי הרקמה הרכה בכל חתך.
כל המידע הממוחשב המתקבל מועבר לדיסק אשר מוזן ביום הניתוח למערכת מונחית הדימות, הממוקמת בחדר הניתוח.
לאחר הרדמת החולה וקיבוע ראשו, מתבצע תהליך רישום (registration) , אשר נועד לאחד במרחב את המידע התלת מימדי שבמחשב עם מיקום החולה הקונקרטי. בפועל, מתבצע הדבר ע"י סימון מדויק של פני החולה הנרשם באמצעות קרני אינפרה-אדום או חיישנים אלקטרומגנטיים.
לאחר מכן, מתבצע כיול ((calibration המערכת, קרי: הזנת מידות כלי הניתוח הספציפי בו נעשה השימוש ברגע נתון, כדי שקרני האינפרה-אדום או החיישנים האלקטרומגנטיים יוכלו לעקוב במדוייק אחר קצהו. במהלך הניתוח, מביט המנתח רב הזמן במוניטור המציג את המראה האנדוסקופי של שדה הניתוח. כאשר רוצה המנתח לוודא את מיקומו המדוייק בשדה הניתוח, יסיט את מבטו לצג מערכת הניווט אשר מסמן את מיקום קצה הכלי הניתוחי ב-3 מימדים נפרדים של CT (אקסיאלי,קורונלי וסגיטלי) ברמת סטיה של לא יותר מ-2 מ"מ. במידה רבה, ניתן להמחיש את עקרון פעולת המערכת ע"י השוואתה למערכות ה GPS המוכרות כיום לכולנו.
במאמר, המסכם 1000 מקרים של ניתוח סינוסים מונחה הדמיה (Image guided surgery), בעיתון: " Journal of Otolaryngolgy Head& Neck Surgery", נמצא כי השימוש במערכות ניווט מעלה את בטחונו של המנתח, בפרט בעת מיקרים קשים של היעדר סמנים אנטומיים בשל ניתוחים קודמים או מחלות נרחבות. עם זאת, המאמר הדגיש כי אין להתבסס על מערכת זו בעת ביצוע פעולות של מילימטר. זאת ועוד, כאשר קיימת סתירה בין המידע ממערכת הניווט למידע הקליני, על המנתח לפעול בהתאם לשיקוליו הקליניים ובכל מקרה, אין טכנולוגיה זו מהווה תחליף למיומנויות המנתח.
חשוב לציין כי מערכת הניווט מאפשרת ניתוח המונחה על פי הדימות שנעשה טרם הניתוח, ולכן, שינויים ברקמה הרכה או הקשה החלים עם התקדמות הניתוח אינם באים לידי ביטוי בתצוגת הניווט העומדת לרשות המנתח. לרב, חיסרון זה אינו משמעותי שכן האתגר העיקרי הוא להימנע מפריצת המעטפת הגרמית של האף והסינוסים, שבמרבית המקרים אינה משתנה בזמן הניתוח. עם זאת, לאור התרחבות האינדיקציות לניתוחים המערבים גם את החלל התוך-גולגלתי עולה הדרישה למערכת ניווט המספקת עדכון בזמן אמיתי. מענה לדרישה כבר נמצא בשלבי פיתוח של אמצעי ניווט בזמן אמיתי אשר כוללים MRI בעוצמת שדה נמוכה, CT נייד וגלי קול (U.S).

פורסם ב"ידיעות אחרונות".
"רוב ניתוחי האף אצל רופאי אף אוזן גרון מיועדים לפתרון חסימה אפית של נשימה, הנובעת מחסימה מכנית של האף אם בשל סטיית מחיצת האף או בשל נפיחות הרירית בקונכיות האף ", מסביר ד"ר רועי לנדסברג, רופא בכיר במחלקת אף אוזן גרון וניתוחי ראש צוואר, המרכז הרפואי תל אביב. הרירית המצפה את קונכיות האף, שהן מבנים מארכים הבנויים כמדפי עצם, עשויה להתנפח כתוצאה מאלרגיה או שימוש מופרז בטיפות אף . "בניתוח מיישרים את המחיצה הסוטה ומקטינים חלקית את נפח הקונכיות", הוא מוסיף.
חולים רבים מאובחנים לא רק כחסומים אפית אלא גם כלוקים בסינוסיטיס. ד"ר לנדסברג , המרכז את השרות למחלות אף וסינוסים, מספר כי מספר הפונים למירפאה בשל סינוסיטיס אקוטית (חריפה) או כרונית רב, ושמחלקת האשפוז מאוכלסת דרך קבע בחולים שנזקקים לטיפול באנטיביוטיקה דרך הוריד לשם הקלה על סבלם.
הסינוסים (מערות האף) הממוקמים במצח, מתחת ומאחורי העיניים, הם חללי אוויר בתוך הגולגולת, המחוברים אל האף ומקבלים דרכו את אספקת האוויר. הסינוסים מקטינים את משקל הגולגולת, משמשים תיבת תהודה לקול והרירית המצפה אותן מחממת, מלחלחת ומנקה את האויר שאנו שואפים, בדומה לתפקיד רירית האף.
"לעיתים", מסביר ד"ר לנדסברג, "כתוצאה מחסימה מכנית מבנית, הצטננות שמסתבכת בזיהום חיידקי, התקף אלרגיה או בשל רגישות לפטריות שנשאפות מהאוויר, יכולה להתפתח תגובה זיהומית שנקראת סינוסיטיס.
המחלה מתפתחת כאשר הרירית, שהיא הרקמה הדקה המצפה את פנים חללי הסינוסים, נעשית מודלקת ובצקתית (נפוחה). כיוון שפתחי הניקוז אל האף נחסמים, מתחילות להצטבר במקום הפרשות, שהופכות בהמשך למוגלה ומונעות תפקוד תקין של הסינוסים", מסביר ד"ר לנדסברג.
כשהסינוסים מזדהמים יסבול החולה מאחד או כמה סימפטומים: כאב פנים בעיקר בצידי האף ומרכז המצח, גודש אפי וקושי לנשום מהאף, הפרשות סמיכות שנבלעות או מופרשות מהאף וקושי או חוסר יכולת להריח.
"סינוסיטיס היא תופעה נורמלית כשסובלים ממנה פעם או פעמיים בשנה", מציין ד"ר לנדסברג. "סינוסיטיס שנמשכת שבוע עד שבועים בממוצע, מוגדרת כאקוטית (חריפה). כשהיא נמשכת יותר משלושה חודשים, או כשקיימים שלושה או יותר אירועים בשנה, מדובר בסינוסטיס כרונית או חוזרת".
סינוסיטיס יכולה לתקוף בכל הגילאים. בחלק מהמקרים הגורם המזהם הוא וירוס ובמקרים אלה המחלה תחלוף ללא צורך באנטיביוטיקה. סינוסיטיס שכיחה יותר בחורף ובעונות המעבר, שבהן התקפי האלרגיה שכיחים יותר.
בין הסינוסים למוח ולעיניים מפרידות רק דפנות עצם דקיקות. לכן, במקרים נדירים, עשויה סינוסיטיס להסתבך בזיהום עיני או מוחי אשר תתכנה להם השלכות חמורות אם לא יטופלו בדחיפות וביעילות.
אבחון
האיבחון של סינוסיטיס כרונית מתבסס על אנמנזה אופיינית (תלונות החולה), בדיקה אנדוסקופית שנעשית על ידי רופא אוזן גרון באמצעות סיב אופטי שמוחדר לאף ובהדמייה, "פציינטים רבים מגיעים אלינו כשהם מצויידים בצילום סינוסים רגיל, אולם ערכם של הצילומים הללו מוגבל ביותר לצורך אבחנה וטיפול", מציין ד"ר לנדסברג ומוסיף "ההדמייה המדויקת והמעשית יותר היא צילום סי.טי.
טיפול
הטיפול המקובל בתסמינים מתונים של סינוסיטיס מתחיל במתן טיפות או תרסיסים לאף המכווצים את כלי הדם באף וכתוצאה מכך גורמים לצמצום הבצקת ופתיחת פתחי הניקוז והאוורור. כשעוצמת התסמינים עולה ישלבו הרופאים, בנוסף לתרסיסים גם אנטיביוטיקה הפועלת נגד החיידקים.
ד"ר לנדסברג מסביר כי כשהסינוסיטיס הופכת כרונית וקשה, הרופאים נעזרים לעיתים בכדורים מכילי קורטיזון (סטרואידים), היעילים לטווח הקצר בהפתחת הבצקת. "מחיר השימוש בסטרואידים לאורך זמן מתבטא בתופעות לוואי קשות ולכן יש להקפיד על נטילתם לתקופות קצרות וקצובות ותחת מעקב של רופא", אומר ד"ר לנדסברג. כשכל הפתרונות דלעיל אינם מקלים על הבעייה של חולה סינוסיטיס כרוני או חמור, ימליצו הרופאים על ניתוח סינוסים, או ניתוח סינוסים אנדוסקופי (ESS – Endoscopic Sinus Surgery)כפי שמקובל לכנותו.
"ניתוח כזה הוא ניתוח מורכב ודורש הכשרה ומיומנות. באופן נדיר הוא יכול להיות כרוך בסיבוכים בשל הקרבה למוח ולעיניים. מדובר בטיפול הכירורגי המקובל והמועדף לבעיה רפואית זו. הניתוח מבוצע דרך הנחיריים, ללא צורך בחתכים חיצוניים.
במהלך הניתוח מוחדר דרך אחד הנחיריים סיב אופטי קשיח המחובר למוניטור שמציג את השדה הניתוחי בהגדלה. במקביל מתבצעות דרך אותו נחיר פעולות כירורגיות כגון: שאיבה, חיתוך או הסרה של רקמה רכה או גרמית", אומר ד"ר לנדסברג ומוסיף "יתרונות השיטה הם דיוק רב, התערבות מינימלית, הימנעות מפגיעה באיברים בריאים שאינם מהווים חלק מהבעיה הרפואית, היעדר חתכים חיצוניים והחלמה מהירה יותר.
שיטה זו משמשת גם לפתרונות בעיות נוספות באזור, כמו סגירה של דלף נוזל מוח שידרתי ופתיחת דרכי הדמעות ובעקבות הניסיון המצטבר, כיום אנו מבצעים ניתוחים אנדוסקופים לכריתת גידולי אף וסינוסים שפירים ובתנאים מסויימים אף לכריתת גידולים ממאירים".
במסגרת שכלול הכלים הקיימים לביצוע הניתוחים האנדוסקופיים, הוכנסה לשימוש בשנים האחרונות מערכת ניווט מונחית הדמיה, המהווה פריצת דרך בהגברת יעילות ובטיחות הניתוחים האנדוסקופיים.
מדובר במערכת יקרה מאוד, המיועדת בעיקר למקרים מורכבים ומסובכים. מערכת מונחית הדמיה מאפשרת למנתח, באמצעות קרני אינפרה אדום, לצפות במיקומו המדוייק של קצה הכלי הניתוחי אותו הוא אוחז, על גבי תצוגה תלת-מימדית של סי.טי. או אמ.אר.איי, שבוצעו טרם הניתוח.
הצפייה בצילום שבמערכת הניווט קודם לניתוח מאפשרת למנתח לבדוק את איכות הסריקה ולבצע תכנון מדויק של הניתוח, כולל סימון בצבע של היעד, המורסה או הגידול, על מנת שבזמן הניתוח יקל עליו לאתר את מיקום כלי העבודה ביחס ליעד. המידע הממוחשב על המטופל מוזן ביום הניתוח למערכת מונחית ההדמיה הממוקמת בחדר הניתוח.
"מדובר במערכת ניווט שהיא אחת המתקדמות בעולם ובשנים האחרונות אנו מטפלים, בעזרתה, במקרים קשים. אין ספק שהשימוש בה הוא נדבך נוסף בשיפור השרות ללוקים במחלות אף וסינוסים", מסכם ד"ר לנדסברג.
פורסם בעיתון "מעריב".
"מתחת לסכין המנתחים ידעתי שמילימטר סטייה בחיתוך תקבע אם אמשיך לראות ואף לחיות, ויום למחרת כבר הייתי בבית וחזרתי לעבוד", מספר גבריאל צור שעבר ניתוח להוצאת ציסטה מהסינוס הממוקם סמוך לעצב הראייה,
למוח ולעורק הראשי המוביל דם למוח, במרכז הרפואי תל אביב "איכילוב".
הדיוק בניתוח התאפשר בעזרת שימוש חריג במכשיר MRI, שעד היום לא היה חלק מהליך ניתוחי דומה. צור, בן 48 מנהלל עבר לפני כחמש שנים ניתוח באזור הסינוסים להסרת גידול ונראה היה שהכל הסתדר, עד שלפני מספר חודשים התעוררה בעיה חדשה.
"יום אחד תפסו אותי כאבים באזור עין שמאל", הוא מספר. "אני חקלאי ורפתן והכאבים לא השביתו אותי מעבודה, אבל אחרי מספר ימים התחלתי פתאום לראות כפול. הרופא המטפל המליץ לי לקחת אנטיביוטיקה ולהגיע לצילום CT אז התגלה ממצא מאחורי עין שמאל, באזור בו עברתי את הניתוח הקודם. בגולגלתו של גבריאל התגלתה ציסטה שהזדהמה והרסה את העצם המפרידה בין הסינוס לעצב הראייה והמוח", מספר ד"ר רועי לנדסברג, מנתח בכיר של ניתוחי אף וסינוסים אנדוסקופיים ב"איכילוב". "מדובר במיקום רגיש כיוון שהציסטה היתה צמודה לעצב הראיה, למוח ולעורק המספק את הדם למוח והיה צורך קריטי לסלק אותה".אחת האפשרויות היתה ניתוח ארוך הכרוך בסיכון לתחלואה נלווית ומלווה בחתכים חיצוניים גדולים בפנים.
ד"ר לנדסברג יחד עם פרופ' דני פליס, מנהל היחידה לניתוחי בסיס הגולגולת וד"ר יורם שגב מאגף ההדמיה, החליטו על ביצוע ניתוח בשיטה אנדוסקופית, המבוצע ע"י סיב אופטי המחובר למסך טלוויזיה במעגל סגור ומכשירים המוחדרים דרך הנחיריים ללא חתכים.
החידוש בניתוח היה בביצועו בעזרת מערכת ניווט משוכללת המבוססת על תמונת MRI תלת מימדית. בדרך כלל משמש מכשיר ה MRI לקבלת תמונה קפואה של הרקמות הרכות בגוף. "בניתוח כזה אין מקום לטעות גם של מילימטר או שניים, כל חריגה מכך עלולה להיגמר בתוצאות חמורות", מסביר ד"ר לנדסברג. "בנוסף, הניתוח הקודם שעבר המטופל הביא לשינויים אנטומיים המקשים על ההתמצאות באזור. לכן החלטנו להשתמש גם במכשיר MRI אשר בתמונה תלת מימדית מאפשר למנתח לראות בכל רגע נתון את מיקום מכשירי הניתוח ביחס לנגע אותו יש להסיר וביחס לשאר האיברים החיוניים שפגיעה בהם תהיה מסוכנת. זוהי הדמיה מושלמת". השימוש במערכת הניווט המבוססת על MRI בניתוח אנדוסקופי של הסינוסים לא תואר עד היום בספרות הרפואית. נציג החברה המייצרת את המכשיר שהגיע לתמוך טכנית בביצוע הניתוח, אמר לרופאים הישראלים כי זוהי הפעם הראשונה בה מבוצע שימוש כזה במכשיר וכי יעביר את המידע לחברה בגרמניה. "הייתי על כף המאזניים", אומר גבריאל צור, "קרוב לאובדן ראיה ולנזק מוחי אפשרי, ובתוך שעה הסתיים הניתוח. באחד מביקורי המעקב שאחרי הניתוח, הסתכלתי על התמונות ולא האמנתי כמה קרוב הכל היה. היום אני רואה בשתי העיניים, עובד כרגיל, כאילו לא עברתי דבר".
ספירומטריה הינה בדיקה לא פולשנית באמצעותה ניתן למדוד את פעילות הראות ע"י חישוב של נפח וזרימת האוויר היוצא והנכנס לראות. הספירומטריה משמשת לאבחון ומעקב אחר טיפול במגוון מחלות ריאה וא.א.ג כולל אסתמה, נפחת, שיעול כרוני, שיתוק של מיתרי הקול ועוד.
במהלך הבדיקה תתבקש להכניס מקסימום אוויר לראות ואז לנשוף את האוויר החוצה חזק ככל הניתן ולהכניס מהר וחזק שוב. הבדיקה מבוצעת מספר פעמים, לפני ואחרי שימוש במרחיבי סמפונות (וונטולין) בכדי לחשב את תגובת דרכי הנשימה לטיפול הנ"ל.
מומלץ להגיע לבדיקה לאחר הפסקה של 24 שעות משימוש במשאפים המיועדים לטיפול באסטמה.
אין צורך בהכנות מיוחדות או בצום לפני הבדיקה.
הבדיקה תבוצע במרפאה ע"י רופא מומחה ופענוח התוצאות והמלצות מתאימות לטיפול יינתנו במרפאה מיד לאחר ביצע הבדיקה.
Recent Comments