נגרם ממגוון סיבות, הכי שכיחה- סיבה בלתי ידועה. שיתוק חד צדדי יגרום לקול חלש ומתנשם, שיעול וקשיי בליעה.
נגרם ממגוון סיבות, הכי שכיחה- סיבה בלתי ידועה. שיתוק חד צדדי יגרום לקול חלש ומתנשם, שיעול וקשיי בליעה.
חולשה פתאומית של הקול, על סף לחישה. תחושה של חוסר אויר וקוצר נשימה בזמן דיבור. יתכנו השתנקות או שיעול בזמן שתיית מים, בליעת רוק ותוך כדי שינה. יכול להופיע באופן פתאומי מסיבה לא ברורה או לאחר ניתוחים כתוצאה מפגיעה בעצב של מיתר הקול (למשל ניתוח בלוטת התריס).
בדיקת סטרובוסקופיה של מיתרי הקול, בדיקות דם שגרתיות, במידת הצורך צילום חזה ואק"ג. CT ראש, צואר וחזה לבירור הסיבה לשיתוק מיתר הקול כאשר הסיבה אינה ידועה.
כאב קל בגרון, תחושת רדימות חולפת בצד הלשון. אם יש שיניים רופפות, מודלקות וחולות הן עלולות להיפגע. נעשה שימוש במגן סיליקון מיוחד בזמן הניתוח. אין סיכון לשיניים יציבות, כולל כתרים ושתלים. במידה ומבוצעת שאיבת שומן יתכן כאב קל סביב הטבור.
הרדמה כללית, הסתכלות ישירה על מיתרי הקול במכשיר מיוחד הנקרא לרינגוסקופ, שימוש במיקרוסקופ לתצפית קרובה ותלת מימדית על מיתרי הקול. קיימות מס' אפשרויות טיפול: 1. הזרקת חומר מילוי סינטתי למיתר המשותק, 2. שאיבת שומן מדופן הבטן והזרקתו למיתר המשותק, 3. הכנסת שתל דרך עור הצוואר לדחיקת המיתר המשותק.
כשעה.
אשפוז להשגחה ללילה.
שתיקה מוחלטת לשבוע. דיבור מופחת לשבוע נוסף. המנעות מאוכל חמוץ/חריף/מתובל למשך חודש, המנעות משתיה מוגזת ואלכוהול לחודש. ריפוי בדיבור במידת הצורך.

פורסם באתר "Doctors".
"שקדים" מוגדלים בילדים עלולים להסתבך ולגרום לנזק רפואי ממשי. האם לנתח או לא לנתח? סקרנו עבורכם מיתוסים ידועים אודות ניתוח שקדים, כדי לסייע בהחלטה.
ניתוח להסרת או הקטנת השקדים הוא אחד הניתוחים השכיחים בקרב ילדים – ומבוצע לרוב כדי לטפל בהפרעות נשימה ובתסמונת דום נשימה בשינה. הסיבות העיקריות לביצוע הניתוח הן שקדים ו/או אדנואיד (שקד שלישי) מוגדלים, החוסמים את מעבר האוויר; או, לחילופין, בשל דלקות חוזרות ונשנות.
שקדים ואדנואיד גדולים עלולים לגרום לנחירה, לקשיי נשימה, ליקיצה בזמן השינה ולהפסקות נשימה. כמו כן, הם עלולים – בחלק מהילדים – לגרום לבעיות ריכוז, לעייפות, להיפראקטיביות, להתפתחות וגדילה אטית ולהרטבת לילה.
במקרה של זיהום מקומי, השקדים גדלים ומתנפחים ותחושת כאב עז ניכרת בגרון. כאשר הזיהום הוא ממקור בקטריאלי, ייעשה הטיפול בעזרת אנטיביוטיקה; אולם כאשר דלקת שקדים חוזרת בתדירות גבוהה, ייתכן כי הרופא ימליץ על ניתוח להסרתם. ובמקרה כזה – הגלידה תככב בראש רשימת הקניות…
במאמר זה, נציג מספר סברות מקובלות בציבור, אודות השקדים – ונבחן האם הן מיתוס או אמת.
השקדים הם חלק ממערכת החיסון: מיתוס או אמת?
השקדים הם חלק מרקמות הלימפה, השייכות למערכת החיסון בגוף. בכניסה למערכת הנשימה והבליעה, ישנם ארבעה שקדים עיקריים, המסודרים כטבעת המקיפה את הלוע: שקדי החיך ("שקדים") הנמצאים משני צדי החלק האחורי של הלשון; האדנואיד ("שקד שלישי", לעתים מכונה בטעות "פוליפים"); ושקד הלשון, שמכסה את החלק האחורי של הלשון.
תפקיד טבעת שקדים בא לידי ביטוי, כאשר חלקי חיידקים ונגיפים (וירוסים) נדבקים לפני השטח של השקדים; ואם הם מזוהים כמזהמים – השקדים מייצרים תגובה חיסונית כנגדם. ארבעת השקדים הם חלק קטן ממאות קשריות לימפה ("בלוטות"), הנמצאות בגוף – בעלות תפקיד דומה. פעולה זו משמעותית בילדות המוקדמת, עד שמערכת החיסון מבשילה ומכירה את כל המזהמים הנפוצים.
מערכת החיסון נפגעת כתוצאה מהקטנת או הסרת השקדים: מיתוס או אמת?
עניין זה נחקר לרוב. בארה"ב מבוצעים מעל חצי מיליון ניתוחי שקדים בשנה. המחקרים המקיפים והמעודכנים ביותר מצאו כי מערכת החיסון לא תיפגע כתוצאה מהסרת רקמת השקדים.
מי שעבר ניתוח שקדים לא חולה יותר וגם המיתוס ש"הזיהום לא ייקלט בשקדים – וירד ישר לריאות" לחלוטין אינו נכון. ראשית, השקדים הם רק חלק קטן מרקמת מערכת החיסון – ובהסרתם, שאר רקמות החיסון לוקחות את תפקידן. בכלל זה, גם השקד הלשוני, הנמצא מאחורי השקדים – וזהה להם במבנהו ובתפקידו – ואינו מוסר במהלך ניתוח שקדים. העובדה היא שכמות נוגדני מערכת החיסון בגוף נשארת זהה לאחר תקופת ההחלמה מניתוח שקדים. שנית, במקרה של דלקות שקדים חוזרות או דלקת ממושכת של השקד השלישי (המתבטאת בנזלת קבועה), נהרס המנגנון החיסוני של רקמות אלו – ולמעשה הן הופכות לכר פורה לזיהומים.
כל הילדים נוחרים – ונחרה בלבד אינה בעייתית: מיתוס או אמת?
רק 8-10% מהילדים בגיל שנתיים עד עשר נוחרים. לכ-40% מתוכם יש גם תסמונת דום נשימה בשינה. לעניין הנחירה בלבד – אין עדיין תשובה חד משמעית, המוסכמת על כל החוקרים. בעבר התייחסו המחקרים רק לנחרה המלווה בהפסקות נשימה מרובות בשינה, כבעלת השפעות שליליות, אך לאחרונה נאספים מחקרים המראים שגם ילדים שנוחרים בלבד, ללא הוכחה להפסקות נשימה רבות בשינה, מתפקדים פחות טוב בלימודים ובקשרים חברתיים. ההנחה היא שכל הפרעה לשלוות השינה עלולה להשפיע על יעילותה ועל ההתפתחות המוחית, בשלבי הגדילה הקריטיים של הילד.
הפרעת נשימה חסימתית בשינה בילדים אינה בעייתית או מסוכנת: מיתוס או אמת?
הוכח שהשינה אינה איכותית, בילדים עם נחרה ומאמץ נשימתי בשינה, מכיוון שחמצן אינו נכנס לריאות באופן רציף – וישנו מאמץ ניכר של שרירי הנשימה, כדי להכניס מספיק אוויר לריאות. דבר זה יוצר קטיעה של מחזור השינה, ירידה בכמות החמצן המגיעה למוח, הפחתה בשנת החלום החיונית לתפקוד הזיכרון והלמידה – וגם למאמץ ניכר על הלב והריאות. ייתכנו גם הרטבות לילה. ישנן השפעות שליליות על התפקוד לטווח קצר במהלך היום, כגון עצבנות יתר והיפר-אקטיביות (בניגוד לישנוניות במבוגרים), תפקוד חברתי ירוד והצלחות פחותות בלימודים.
לטווח הארוך, ישנן השפעות ידועות נוספות: עיכוב בגדילה, בעיות חברתיות ובמקרים הקשים יותר גם עליית לחץ דם ריאתי ואי ספיקת לב.
מכיוון שהשקדים לרוב הולכים וקטנים, לאחר גיל 10, אז הבעיה תיפתר מעצמה ולכן אינה דורשת טיפול: מיתוס או אמת?
למרות שהשקדים קטנים, ביחס לחלל הלוע שהולך וגדל עם הגיל, ישנן מספר סיבות המצדיקות טיפול בבעיה, אם היא מופיעה בגיל צעיר. סיבה אחת היא שהטיפול הוכח כמשפר מאוד את איכות החיים של הילד, בשלבים הקריטיים של התפתחותו – מבחינת ערנות וריכוז, קשרים חברתיים, מניעת הרטבת לילה ומניעת פעלתנות יתר ועצבנות בכל שנות ילדותו. בנוסף, הנזקים לטווח ארוך של עיכוב בגדילה, ירידה ביכולת בלימודים ובמקרים הקשים, פגיעה בלב ובריאות ושינויים במבנה הפנים והלסתות – אינם הפיכים, גם לאחר הנסיגה הטבעית של השקדים.
ישנם טיפולים יעילים יותר בנחירות עם הפרעת נשימה חסימתית בשינה: מיתוס או אמת?
למרות שבעבר היו תקוות לטיפול תרופתי יעיל בסטרואידים, אנטיביוטיקה לטווח ארוך או תרופה נוגדת דלקת, בשם מונטלוקאסט ("סינגולייר") – לצערנו, טיפולים אלה לא נמצאו יעילים במידה משמעותית או ארוכת טווח; ולעתים, הזמן הממושך של ניסיון טיפול תרופתי, למספר חודשים, רק מאריך את הזמן שהילד סובל מהתסמינים החסימתיים.
לגבי רפואה משלימה – מחקרים הראו יעילות של צמחי מרפא סיניים, להקלת כאב בדלקת שקדים חריפה, אך לא במניעת חזרתה. דיקור סיני נמצא בשני מחקרים כמשפר הפסקות נשימה חסימתיות בדרגה קלה במבוגרים (גילאי 50-70), כאשר אצלם עיקר הבעיה נובע ממתח שרירי הלוע והלשון. לא נמצאה יעילות דיקור סיני, כטיפול בנחירות והפסקות נשימה בשינה בילדים – בהם עיקר הבעיה היא חסימה פיזית של מעבר האוויר, עקב מסת השקדים.
אם כבר הולכים לניתוח, אז עדיף להוריד את השקדים ולא רק להקטינם: מיתוס או אמת?
במהלך הניתוח, נכרתים השקדים במלואם או חלקית, דרך חלל הפה – ללא צלקות חיצוניות. הניתוח מתבצע בהרדמה כללית קצרה, שאורכת כ-30 דקות – ובשיטות שונות: חיתוך סכין, מחט חשמלית, אלקטרודת פלסמה (קובלציה) או בטכניקת "שיוף" השקד (מיקרודברידר/ שייבר). חשוב להתאים את סוג הניתוח לכל מקרה, תוך התחשבות בשיקולים נוספים, כמו הימצאות דלקות חוזרות, סיבוכים אפשריים, גיל הילד, מצבו הכללי, קצב החלמה וכדומה. בשנים האחרונות, נוספה שיטה חדשה, בעזרתה מבצעים ניתוחים להסרת שקדים, הנקראת Intracapsular Tonsillectomy.
לעומת השיטה הקודמת, בה הסירו את השקדים במלואם, שיטה זו משמרת חלק מהשקד – ובכך מונעת פגיעה בשרירי הלוע, או בכלי דם גדולים. בעזרת שימוש במכשור מתקדם וביצוע הניתוח ה"אלגנטי" יותר, לאחר הניתוח בגישה זו, קיימת שכיחות אפסית של דימום, הכאב מופחת אף הוא – ותקופת ההחלמה מתקצרת. למרות שבגישה זו לא כורתים את השקדים במלואם, עדיין הניתוח מאפשר נתיב אוויר פתוח -ופותר את בעיית דום הנשימה החסימתי ולכן נחשב ליעיל ביותר; וכשהוא מבוצע על-ידי מנתח מיומן ומנוסה, לא קיימת בעיה של גדילה מחדש של השקדים. מומלץ להתייעץ עם רופא אף-אוזן-גרון, אשר מנתח בגישה זו לפני כל ניתוח להסרת שקדים.
ההחלמה מהניתוח מורכבת יותר מהניתוח עצמו: מיתוס או אמת?
לניתוח שיעור הצלחה של למעלה מ-85%. נשימתו של המטופל משתפרת – וחלה הפחתה משמעותית בשיעור הזיהומים החוזרים. לפי דיווחים בספרות הרפואית, שיעור הסיבוכים הכירורגיים הוא בין 1%-2% – והם עלולים לבוא לידי ביטוי בצורות שונות: דימום, פגיעה באיברים סמוכים (שיניים או לשון), כאב גרון, זיהום באזור הניתוחי והפרעה בדיבור.
במהלך השנים, סיבוכי וסיכוני ניתוחי שקדים ואדנואידים פחתו באופן משמעותי, בזכות התמקצעות הרופאים המנתחים והמרדימים, ההתקדמות הטכנולוגית ושיטות ההרדמה הבטוחות. חשוב להדגיש שמקצועיות ותגובה מהירה ונכונה להופעת הסיבוכים, עשויה להפחית את הסכנות – ולניסיון המנתח חלק לא מבוטל בהצלחת הניתוח ובהקטנת סיבוכים אפשריים.
גלידה אחרי ניתוח שקדים היא התרופה הטובה ביותר: מיתוס או אמת?
מומלץ לאכול מזון רך, נוזלי וקל לבליעה – ולכן גם גלידות ומעדני חלב בהחלט באים בחשבון. הקור מפחית את הכאב ומקטין את הסיכון לדימום. מזון חם, לעומת זאת, לעתים גורם לכאב באזור המנותח. בניתוח הקטנת שקדים (ללא הסרתם המלאה), הכאב לאחר הניתוח מופחת -ורוב הילדים חוזרים לתזונה רגילה תוך מספר ימים. יש להתחיל עם כמויות קטנות של מזון ולחזור בהדרגה למאכלים מוצקים. בנוסף, חשוב מאוד להרבות בשתיית נוזלים.
ניתוח השקדים לא מומלץ לפעוטות מתחת לגיל שנה: מיתוס או אמת?
הגיל שבו יש לשקול כריתת שקדים תלוי בסיבה לכריתה, בהתאם לחומרת התסמינים. ניתוח שקדים נפוץ מאוד בקרב ילדים, בעיקר משום שבגיל צעיר הבלוטות הללו נמצאות בשיא גודלן, גם ללא קשר לדלקות או בעיות בחלל הפה. בדרך כלל לא ממליצים על ניתוח להסרת אדנואידים לפני גיל שנה, אלא במקרים חמורים במיוחד, שבהם מזהים באופן ברור הפסקות נשימה בשינה או הפרעה ברורה בגדילה. במקרים בהם האדנואידים מובילים להפרעות בהתפתחות של התינוק, ניתן גם ניתן לבצע את הניתוח לפני גיל שנה.
ככלל, לאחר גיל 6-7, השקדים לרוב אינם ממשיכים לגדול – ואילו דרכי הנשימה של הילד גדלות; ולכן משתפר היחס ביניהם והתופעה משתפרת. עם זאת, המחלה מורידה משמעותית את איכות חייו של הילד, בכל השנים בהן הוא סובל ממנה – וחלק מהנזקים לעתים בלתי הפיכים.
ניתוח שקדים מעלה את הסיכוי לעליה במשקל: מיתוס או אמת?
מספר מחקרים הראו שחלק מהילדים שעברו ניתוח שקדים מעלים במשקל ומשפרים את קצב הגדילה. לרוב יהיו אלה הילדים הקטנים לגילם, שיתחילו לטפס לעקומות גדילה גבוהות יותר (בערך ב-6-8 אחוזונים). ילדים במשקל תקין וממוצע לגילם – פחות מושפעים מכך.
ישנן מספר סיבות לעליה במשקל: סיבה אחת הינה שהילדים שורפים פחות קלוריות, כשהם לא מתאמצים לנשום בשינה. סיבה אחרת היא מכיוון שהורמון הגדילה מופרש בזמן שינה עמוקה ואיכותית. זאת, לעומת ילדים עם שינה קטועה ומאומצת, במהלכה הוא מופרש פחות. שיפור איכות השינה, הגורמת לחזרת הפרשה תקינה לגיל של הורמון הגדילה, מביאה להאצה בגדילה לאחר הניתוח.
לסיכום נקודה זו: קיימת נטייה לעליה מואצת במשקל, לאחר הניתוח, בשל ריפוי הפרעת הנשימה החסימתית ונזקיה. כדי למנוע משקל יתר, הורים צריכים להיות מודעים לכך שתזונה בריאה ופעילות גופנית חשובות גם לאחר שילדים עוברים ניתוח להסרת שקדים ואדנואיד.
בדיקה במעבדת שינה הכרחית לפני שמחליטים ללכת לניתוח: מיתוס או אמת?
בדיקת שינה אפשרית, אך לא הכרחית. עורכים בדיקת שינה לילית, כדי לבדוק האם השקדים מהווים בעיה תפקודית; כלומר: האם יש הפסקות נשימה, ירידה ברמת רווי החמצן בדם, צבירת דו תחמוצת הפחמן – או פגיעה באיכות השינה. במקרים קלאסיים, בהם ישנה אינדיקציה ברורה לניתוח, אין צורך בבדיקת שינה – וניתן לנתח גם בלעדיה. הבדיקה היא בדרך כלל לצורך אבחון דום נשימה בשינה בילדים עם סינדרומים, מחלות שרירים או עצבים או בילדים שלא ברורה מידת החומרה של הפרעת הנשימה החסימתית בשינה.
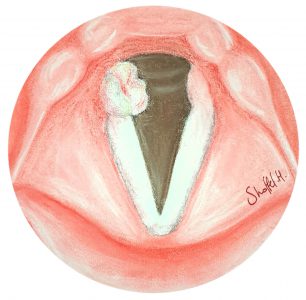
בצקת במיתרי הקול נגרמת כתוצאה משימוש מאומץ, חשיפה לחומצה העולה מכיוון הקיבה ובעיקר כתוצאה מעישון. התוצאה היא קול עבה יותר ופחות צלול. השפעת החומרים בעשן הסיגריות גורמת להצטברות של תוכן ג'לטיני בצקתי בכמות גדולה בתוך מיתרי הקול. המיתרים משנים את צורתם וגודלם. במקום להיות בהירים, דקים וישרים, הם נהיים אדמדמים, תפוחים ומעוגלים. הבצקת מופיעה בצורה של "שקיות" מתנפנפות כאשר המיתרים נמצאים בתנועה. השפעת הבצקת היא קודם כל על גובה הצליל. עם השנים ככל שהאפקט של העישון מצטבר, הקול נהיה עמוק ועבה יותר. סובלות מכך במיוחד נשים אשר הקול שלהן נהיה יותר ויותר גברי עד שהן מזוהות לעיתים בטעות כגבר בזמן שיחת טלפון. נדרש מאמץ גדול להפקת קול בגלל העלייה בנפח ומשקל המיתרים. כאשר הבצקת קשה במיוחד יכול להתפתח קושי בנשימה עקב היצרות יחסית בגרון.
באיור: בצקת במיתרי הקול
בעיה אופיינית לנשים מעשנות: קול נמוך, עבה ומחוספס, לעתים מזוהה כגבר בטלפון. עייפות קולית, ליחה מרובה, תחושת גוש בגרון, לעתים קוצר נשימה.
בדיקת סטרובוסקופיה של מיתרי הקול, בדיקות דם שגרתיות, במידת הצורך צילום חזה ואק"ג. במקרה של עישון כבד נדרש לעיתים ייעוץ רופא ריאות.
כאב קל בגרון, תחושת רדימות חולפת בצד הלשון. אם יש שיניים רופפות, מודלקות וחולות הן עלולות להיפגע. נעשה שימוש במגן סיליקון מיוחד בזמן הניתוח. אין סיכון לשיניים יציבות, כולל כתרים ושתלים.
הרדמה כללית, הסתכלות ישירה על מיתרי הקול במכשיר מיוחד הנקרא לרינגוסקופ, שימוש במיקרוסקופ לתצפית קרובה ותלת מימדית על מיתרי הקול. הבצקת ניתנת לטיפול בשתי שיטות: שאיבת הבצקת על ידי חתך לאורך שני המיתרים, או שימוש בלייזר לצורך אידוי, החלקה וכיווץ של הרקמה העודפת. המיתרים מעוצבים למראה דק ונורמלי יותר.
כשעה
לאחר מס' שעות של מנוחה במחלקה ניתן להשתחרר הביתה.
הפסקת עישון מוחלטת! המשך עישון יביא להישנות הבצקת. שתיקה מוחלטת לשבוע. דיבור מופחת לשבוע נוסף. המנעות מאוכל חמוץ/חריף/מתובל למשך חודש, המנעות משתיה מוגזת ואלכוהול לחודש. ריפוי בדיבור במידת הצורך.

פורסם בעיתון "הארץ".
הכימיקלים הנמצאים בעשן מעלים את הסיכון לבצקת במיתרי הקול, קשיי נשימה לאחר דיבור וסרטן הגרון. צרידות היא סימן האזהרה הראשון.
אחד מנזקי העישון הרבים, והפחות מדוברים, הוא פגיעה במיתרי הקול שמעלה את הסיכון לסרטן מיתרי הקול (סרטן הגרון). למעשה, גורם הסיכון העיקרי לגידול ממאיר במיתרי הקול הוא עשן הסיגריות, על אלפי הכימיקלים שבו, בהם כ-350 חומרים רעילים שכ-70 מהם ידועים כחומרים מסרטנים. סרטן מיתרי הקול מהווה כ-2% מהגידולים הממאירים, ולמעשנים יש סיכון גבוה פי שמונה ללקות בו בהשוואה לאלו שאינם מעשנים. הקול האנושי נוצר באמצעות הוצאת אוויר מהריאות לכיוון הפה, במעבר צר בין מיתרי הקול אשר רוטטים ויוצרים את גל הקול. צלילות הקול תלויה אם כן בבריאות המיתרים. עם השנים (מספרן משתנה ממעשן למעשן, כתלות במספר הסיגריות היומי ובכמות הדיבור), הכימיקלים ששואף המעשן מגבירים ייצור של חומר ג'לטיני-בצקתי בתוך מיתרי הקול. למעשה, כימיקלים אלו מגרים את המיתרים כך שהתאים שלהם מתחילים לייצר עודף של החומר הזה, שבאופן טבעי מיוצר בכמות קטנה. כך, צורתם של המיתרים וגודלם משתנים: במקום להיות בהירים, דקים וישרים, הם הופכים בצקתיים- אדמדמים, תפוחים ומעוגלים- והם לא מצליחים לרטוט באופן תקין ולייצר גל קול אחיד, מה שמוביל לחספוס הקול ולצרידות. וככל שהמיתרים עבים ובצקתיים, נדרש כוח רב יותר (הוצאת של יותר אוויר מהריאות והפעלת יותר לחץ מכיוון הסרעפת) כדי להרטיט אותם ולייצר קול.
התוצאה היא התעייפות וקושי נשימתי לאחר דיבור ברצף.
במקביל לבצקת המתפתחת בשכבה הפנימית של המיתרים, הכימיקלים הנמצאים בעשן מעלים גם את הסיכון לגידול במיתרי הקול. כך, הם פוגעים בתאי האפיתל (הציפוי) של המיתרים והופכים אותם בהדרגה לבעלי פוטנציאל סרטני- מחוספסים ולא אחידים- מה שהופך את פני השטח של המיתרים לנוקשים ומוביל לקול עבה ונמוך, צרוד, חורק ולא נעים. וככל שיותר תאי אפיתל נורמליים נעלמים ומוחלפים בתאים סרטניים- כך הופך הגידול מטרום- ממאיר לממאיר. במחקר שפרסמנו עמיתיי ואנוכי ב2015 בכתב העת Otolaryngology Head and Neck Surgery מצאנו כי גידולים סרטניים על מיתרי הקול של מעשנים הם נרחבים יותר משם אלו שאינם מעשנים. כלומר: או שהגידולים אצלם צומחים מהר יותר בהשפעת העשן או שהם מתגלים בשלב מאוחר יותר ולכן הם נרחבים יותר.
אחת מההשערות לכך היא שמעשנים מגיעים באיחור לבדיקה רפואית מכיוון שהם תמיד סובלים מצרידות מסוימת הקשורה לבצקת במיתרי הקול ולכן מתעלמים ממנה בהתחלה. ניתן לראות אם כי בצרידות סימן אזהרה ראשון לנזקי העישון המתקדמים שיכולים לגרום לקשיי נשימה ולסרטן במיתרי הקול.
החדשות הטובות הן שמרבית המקרים של סרטן זה מאובחנים בשלב מוקדם, לפני שנוצרות גרורות. זאת מכיוון שהנגעים הופכים את פני השטח של המיתרים לנוקשים כבר בהיותם קטנים וכך הצרידות מופיעה מהר. כך, 90% מהחולים מחלימים.
אם מדובר בטרום-מאירות, שבה רק חלק משכבת תאי האפיתל השתנתה- המצב הפיך, והפסקת עישון יכולה להביא לנסיגה מוחלטת של המחלה. אך אם כל שכבת האפיתל מוחלפת בתאים סרטניים, הם חודרים לשכבות העמוקות יותר של המיתרים, ואז נדרשים טיפול ניתוחי או הקרנות. עם זאת גם בשלב הזה לרוב הגידול לא יתפשט לכל הגוף. זאת מכיוון שהוא מתפתח לאט, וברוב המקרים נדרשים חודשים רבים כדי שישלחו גרורות.
אבחון מקור הצרידות נעשה אצל רופא אף-אוזן-גרון בבדיקה הנקראת סטרובוסקופיה שבה מוחדר, דרך האף או הפה, לכיוון מיתרי הקול סיב אופטי המחובר למצלמה בסיוע אלחוש מקומי. כך ניתן לראות על מסך מחשב את הממצאים, ואם יתברר שהם כוללים בצקת קלה שאינה גורמת לקשיי נשימה, או נגעים טרום ממאירים שאינם חודרים לעומק המיתרים, הטיפול יסתכם בהפסקת עישון ומעקב.
אך, כשהבצקת חמורה או כשהנגעים חשודים כממאירים- יש לכרות את הבצקת (בניתוח זה גם מעוצבים מחדש תוך שימוש בלייזר לשחזור הרקמות) או את נגעים (בניתוח המשמר את גוף המיתרים).
הניתוח באזור זה זהיר מדוד ומבוצע דרך הפה, ללא חתך חיצוני וללא צלקות. כמובן שבמקביל על המטופל להפסיק לעשן לצמיתות כדי למנוע את הישנות המחלה ואף לשמור על שתיקה למשך שבוע לפחות.
קול חלש וצרוד מאוד, לעתים חוסר קול בכלל. יכול להיות מולד או כתוצאה מסיבוך של ניתוח או הרדמה.
תמונה- הידבקות בין מיתרי הקול:
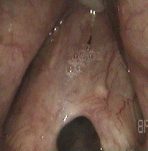
בדיקת סטרובוסקופיה של מיתרי הקול, בדיקות דם שגרתיות, במידת הצורך צילום חזה ואק"ג.
כאב קל בגרון, תחושת רדימות חולפת בצד הלשון. אם יש שיניים רופפות, מודלקות וחולות הן עלולות להיפגע. נעשה שימוש במגן סיליקון מיוחד בזמן הניתוח. אין סיכון לשיניים יציבות, כולל כתרים ושתלים.
הרדמה כללית, הסתכלות ישירה על מיתרי הקול במכשיר מיוחד הנקרא לרינגוסקופ, שימוש במיקרוסקופ לתצפית קרובה ותלת מימדית על מיתרי הקול. הפרדת ה WEB באמצעות מספריים וסכין מיקרוסקופיים או בלייזר. שימוש ב STENT או בתפרים על מנת להבטיח הפרדה וריפוי תקין של המיתרים בעתיד.
כשעתיים.
אשפוז להשגחה ללילה.
שתיקה מוחלטת לשבוע. דיבור מופחת לשבוע נוסף. המנעות מאוכל חמוץ/חריף/מתובל למשך חודש, המנעות משתיה מוגזת ואלכוהול לחודש. ריפוי בדיבור במידת הצורך.
פורסם באתר של במרכז רפואי ע"ש ברוך פדה, פוריה.
לראשונה במרכז הרפואי פדה- פוריה בוצעו שני ניתוחים חדשניים בלייזר למטופלים אשר חלו בסרטן שפגע במיתרי הקול. ד"ר סיוון גושן, מנהלת מח' אף אוזן וניתוחי ראש-צוואר,
מציינת כי השימוש בלייזר מאפשר לקצר את משך הניתוח ובעיקר מקל מאד על ההחלמה של המטופל.
ביום שישי, 10.6.16 בוצעו במרכז הרפואי פדה- פוריה, לראשונה, ניתוחים גרון חדשניים תוך שימוש בלייזר. לדברי ד"ר סיוון גושן, מנהלת מחלקת אף אוזן, גרון,וניתוחי ראש- צוואר " ניתחנו שני מטופלים, מטופלת בת 87 , מטופל שני בן 74 , שניהם סובלים מסרטן של מיתרי הקול. חשוב לציין כי הניתוח שהיה מקובל לעשות במצב כזה הוא ניתוח שמחייב חתכים חיצוניים בצוואר וכריתה של חלק או כל קופסית הגרון. מדובר בניתוחים גדולים ומורכבים, עם החלמה ממושכת וקשה הכוללת הזנה דרך זונדה לתקופה ממושכת, פתח הנשמה בגרון(טרכיאוטומי) ,אשפוז ממושך וירידה משמעותית באיכות חיים של המטופל" .
לניתוח החדשני באמצעות לייזר יתרונות רבים ובראשם החלמה קלה ומהירה יותר למטופל, "ניתוחי הלייזר שבוצעו כאן נעשו ללא חתכים חיצוניים, דרך הפה, הסתיימו לאחר פחות משעתיים. החולה לא נזקק לזונדה ולא לפתח טרכיאוטומי" ד"ר גושן ציינה כי שני המנותחים התאוששו במהירות וכבר ביום הניתוח יכלו לאכול ולשתות באופן רגיל. הם שוחררו מאשפוז לאחר יומיים, במצב מצויין.
והיא מסכמת, "הניתוחים בוצעו בסיועם של ד״ר דורון הלפרין, מנהל מחלקת אף אוזן גרון מבי״ח קפלן וד״ר יונתן להב, מנהל יחידת לארינגולוגיה בבי״ח קפלן. ניתוחים כאלו מבוצעים במרכזים המתקדמים בעולם . בארץ מבוצעים ניתוחים אלו במספר מצומצם של בתי חולים, ועכשיו גם המרכז הרפואי פדה- פוריה ביניהם" .

פורסם במוסף "זמנים בריאים"- עיתון ידיעות אחרונות.
כ-150 אלף עובדי הוראה חוזרים בקרוב לכיתות הלימוד, והם עתידים לאמץ את מיתרי קולם לאורך שעות ארוכות מדי יום. מאמץ זה עלול לגרום לצרידות ולנזק קבוע בדמות יבלות, ציסטות, פוליפים וצלקות במיתרי הקול, מסביר ד"ר יונתן להב, מומחה לכירורגיה של מיתרי הקול, הפרעות נשימה ובליעה במרכז א.ר.ם ומנהל היחידה לטיפול במחלות הגרון ומיתרי הקול במרכז הרפואי קפלן ברחובות.
"הבעיה לא נובעת רק מכך שמורים מדברים יותר מידי", אומר ד"ר להב" אלא שהם עושים זאת בצורה לא נכונה, בכמות מוגזמת או בעוצמה מופרזת. מדובר במחלה שניתן וצריך לטפל בה במהירות כדי למנוע נזק גדול בעתיד.
צרידות, כחכוח תמידי, כאבים בגרון, אי-נוחות בזמן דיבור או בליעה, הרגשה של "גוש" בגרון וכך התעייפות בזמן דיבור ממושך- מעידים על בעיה במיתרי הקול והם סימני אזהרה המצריכים בדיקה אצל מומחה למיתרי הקול".
איך נמנעים מזה? הנה עצותיו:
* מחוץ לשעות העבודה דברו חלש: כשאפשר, צריך לתת למיתרי הקול לנוח, פשוט לשתוק. ואם כבר מדברים, יש לדבר מעט, רגוע ובשקט ולא בצורה מאומצת וקולנית.
* צמצמו את השימוש בסלולרי ובדיבורית: אביזרים אלה גורמים לכם להרים את הקול עוד יותר. אל תצעקו לתוך הטלפון, אל תתאמצו, דברו בקול מתון וצמצמו רחשים חיצוניים המפריעים לכם במהלך השיחה.
* הימנעו מעישון ומשתיית אלכוהול מוגזמת: עישון גורם לנזקים קשים וקבועים במיתרים, החל מבצקת המנמיכה את הקול ועד לשינויים שעלולים להתפתח לסרטן. הדבר נכון גם לגבי צריכת אלכוהול בכמות מופרזת.
* כדאי להרבות בשתיית מים: מים תורמים ללחלוחית הטבעית ומסייעים בהרגעת הגרון המתאמץ. השתדלו להניח לידכם כוס או להסתובב עם בקבוק מים כדי שתוכלו ללוות את הדיבור בלגימות שיקלו עליכם.
* ותרו על צריכת מאכלים שמגבירים את רמת החומציות: מאכלים חמוצים, מתובלים, חריפים ומלוחים במיוחד המביאים לגירוי ריריות הגרון. הפרזה בצריכתם גורמת לאי-נוחות, תחושת גוש בגרון, ליחה ואף כאב כתוצאה מהגירוי המקומי. כחכוח מרובה לרוב אינו תורם לניקוי הגרון, אלא להפך, מגביר את תחושת הגירוי. נסו להימנע מכך.
* ריפוי בדיבור: מומלץ לכל אדם העוסק בתחום הכרוך בשימוש ניכר בקול לעבור לפחות פעם אחת ריפוי בדיבור אצל קלינאי/ת תקשורת. טיפול זה מגביר מודעות ואחריות אצל המטופל ומקנה הרגלי שימוש נכונים במיתרים, במטרה להפיק קול חזק ואיכותי מחד, ולמנוע נזק ושחיקה מאידך.

פורסם באתר "Doctors"
כ-80% מהילדים חולים בדלקת אוזניים אחת לפחות עד גיל 3 – ומסתבר שהקשר בין סוג הדלקת לעונות השנה כלל איננו מקרי.
כדאי שתהיו קשובים לכאבי האוזניים של ילדכם.
בואו של האביב מבשר לנו כי מחלות החורף אוטוטו מאחורינו – אבל מה שמצפה לנו בעונה החמה לא בהכרח מעודד יותר. בין השפעת והנזלת, שהיו מנת חלקנו בימים הקרים, לבין כאבי הבטן והראש, מהם סובלים בעיקר בקיץ – יש מחלה שעתידה לבקר אותנו בלא קשר למעלות שבחוץ: דלקות האוזניים.
מהי דלקת אוזניים? ממה היא נגרמת?
דלקת אוזניים הינה אחת המחלות השכיחות והנפוצות ביותר – והיא תוקפת בעיקר ילדים צעירים. מחקרים מראים כי כ-80% מהילדים חולים בדלקת אוזניים אחת, לפחות, עד גיל 3. כמו כן, דלקות שאינן מטופלות עלולות לגרום במקרים חמורים לפגיעה בשמיעה.
נהוג לחלק את דלקות האוזניים לשני סוגים עיקריים: דלקת באוזן החיצונית ודלקת באוזן התיכונה; שתי המחלות הללו נגרמות מסיבות שונות – ולהן מאפיינים שונים.
מהי דלקת בתעלת האוזן החיצונית?
דלקת אוזניים חיצונית (Otitis Externa) אופיינית יותר לקיץ, בעיקר כי היא מתחילה בדרך כלל בגירוי של העור, אשר מצפה את תעלת האוזן. הגירוי הזה עלול להיגרם, למשל, מכלור שמצוי במי בריכות, ממי הים המלוחים ומשפע החול שעל שפת הים.
על הגירוי הזה עלולים "להתלבש" חיידקים ולחולל דלקת – וזו מכאיבה מאוד, משום שתעלת האוזן איננה יכולה להגמיש את עצמה; ולכן, היא רגישה מאוד לכל לחץ. בדרך כלל, מגע חיצוני – ולו הקל ביותר, גורם לכאב ומסמן כי מדובר בדלקת, גם אם אין תסמינים נלווים, כגון עליית חום.
לאוזן החיצונית יש מנגנונים ייחודיים שנועדו להגן עליה מפני חיידקים, כולל הפרשת שעווה (צרומן). גורמים שעלולים לפגוע באותם מנגנוני הגנה הם חשיפה מרובה למים, ניקוי האוזניים באמצעות מקלוני צמר גפן, מחלות שונות של העור בתעלת השמע ושימוש במכשירי שמיעה או באטמים. כל פגיעה שכזאת – ואין זה משנה מה מקורה – מעלה את הסיכון ללקות בדלקת האוזן החיצונית.
כיצד ניתן לטפל בדלקת אוזניים חיצונית?
הטיפול בדלקת אוזניים חיצונית תלוי בחומרת הממצאים – והוא כולל מספר מרכיבים.
• ניקוי האוזן החיצונית מההפרשות שהצטברו – פעולה שעושה רופא א.א.ג. הפעולה הזאת חשובה במיוחד, במקרים שבהם קיימת בצקת ניכרת של תעלת השמע, יחד עם הצטברות של הפרשות.
• הימנעות מחשיפה למים, בשלב החריף של המחלה, באמצעות שימוש באטמים או בצמר גפן מרוח בווזלין – בעת שמתקלחים. רצוי מאוד להימנע משחייה, במשך שבוע לפחות. וחשוב לא לנקות את האוזניים באמצעות מקלוני צמר גפן.
• בארץ נפוץ השימוש בטיפות אנטיביוטיות, בתוספת סטרואידים, המפחיתים כאבים ובצקות. במקרים קלים, ניתן להסתפק בחומרים חומציים או בחומרי חיטוי, המדכאים התרבות של חיידקים. אם קיימת חסימה של תעלת השמע בגלל בצקת משמעותית, יש לפנות לרופא א.א.ג, העשוי להחליט על החדרת פתיל לתעלת השמע, כדי שיספוג את הטיפות – ויאפשר להן להגיע לאזורים הפנימיים יותר.
• כאבים ניתן לשכך לפי הצורך, באמצעות תרופות שנמכרות ללא מרשם. במקרים קשים במיוחד או לחולים שמצויים בסיכון מוגבר לפתח סיבוכים נוספים, לעיתים יש צורך בתרופות חזקות יותר, שאותן ניתן לקבל רק באמצעות מרשם רופא.
מהי דלקת באוזן התיכונה?
דלקת באוזן התיכונה (Otitis Media) אופיינית בעיקר בעונת החורף – ולרוב נגרמת על-ידי וירוסים או חיידקים שונים. לפיכך, די שכיח לגלות דלקת חריפה בילד הסובל מספר ימים מסימני מחלה ויראלית של דרכי האוויר העליונות – כלומר: נזלת, ליחה ואודם בלוע.
למעשה, האוזן היא חלק ממערכת הנשימה העליונה, יחד עם חלל הפה והאף. לכן, במקרה של הידבקות, הווירוס או החיידק עלולים לעבור מחלל הפה אל תוך האוזן דרך התעלה (אוסטכיוס) המחברת ביניהם – ולגרום לזיהום. ילדים נוטים לפתח דלקות אוזניים חוזרות, משום שהתעלה שמחברת בין האוזן לבין חלל הלוע שלהם צרה יחסית; ולכן, האוזן מתקשה לנקז את הזיהום. במקרים רבים, הזיהום בתחילתו הוא ויראלי – אך בהמשך מתווספים חיידקים, היוצרים זיהום משני.
הכאב המלווה את הדלקת נגרם עקב לחץ שמופעל על עור התוף העדין. בקרב תינוקות וילדים קטנים, תתבטא הדלקת בחום, כאב עז, אי שקט, בכי וצרחות, בעיקר בשעות הלילה. סימנים נוספים עשויים להיות משיכת האוזן או גלגול הראש לצדדים – על המזרון. חשוב, עם זאת, לדעת, כי בתינוקות ייתכן כי הביטוי היחידי לדלקת יהיה חום ואי שקט, ללא ממצאים המכוונים לאוזן דווקא.
עם החמרת הדלקת, עלולה להופיע ירידה בשמיעה, המתדרדרת, ככל שהדלקת חמורה יותר. לעיתים גורם התהליך הדלקתי לנקב בעור התוף – ויציאת מוגלה אל מחוץ לאוזן. במקרים אלה, תהיה ירידה משמעותית בעוצמת הכאב ושיפור גם מבחינת החום והירידה בשמיעה. חוסר שיפור כזה עלול להצביע על סיבוכים צפויים.
כיצד מתבצעת אבחנה של דלקת באוזן התיכונה?
האבחנה של דלקת באוזן התיכונה נעשית באמצעות אוטוסקופ, המאפשר לראות את עור התוף. מאחר שרוב דלקות האוזניים נגרמות מווירוס, רוב הרופאים ימתינו בין 24 שעות לבין 48 שעות, כדי לראות אם חל שיפור בהרגשתו של החולה. אם הדלקת אכן ויראלית, מצבו של החולה ישתפר באופן ניכר בזמן ההמתנה. אם לא חל שיפור, יתחיל הרופא במתן אנטיביוטיקה, כאשר הטיפול הקונבנציונלי כולל מתן אנטיביוטיקה דרך הפה וטיפות אוזניים לשיכוך הכאב.
אם ישנם שלושה מקרים או יותר, שבהם מאבחנים דלקת באוזן התיכונה בתוך פרק זמן של חצי שנה או פחות, או לחילופין יותר מארבע דלקות אוזניים בשנה – מדובר בדלקות חוזרות. במקרים כאלה, ייתכן שהרופא יחליט על טיפול אנטיביוטי מונע למשך שלושה שבועות.
שיטה נוספת היא טיפול מונע לסירוגין. בסוג הטיפול הזה, ההורים מודרכים להתחיל את הטיפול המונע במשך שבוע, בכל פעם שמופיעים תסמינים המעידים על התחלת המחלה הנגיפית, המקדימה את דלקת האוזן התיכונה: הצטננות הכוללת חום, נזלת, שיעול וכדומה.
אם יש הפרשת מוגלה מהאוזן, אפשר לתת טיפול מקומי לדילול המוגלה במי חמצן, בריכוז של 3%-1% שלוש פעמים ביום. נוסף על כך, צריך לנקות ולייבש לעיתים קרובות את פתח התעלה – ולמנוע חשיפה של האוזן למים. הנקב בעור התוף בדרך כלל נסגר מעצמו, לאחר שהדלקת חולפת.
בילדים שסובלים מהצטברות נוזלים באוזן התיכונה, הגורמים לסיבוכים, כמו זיהומים חוזרים ונשנים ופגיעה בשמיעה, ניתן לטפל באמצעות ניתוח להכנסת צינורית אוורור קטנה ("כפתורים") המסייעת בזרימת האוויר ומונעת הצטברות נוזלים. לעיתים ההמלצה כוללת גם את הוצאת האדנואיד (שקד שלישי) במהלך הניתוח.
חשוב לציין שקיומו של נקב בעור התוף מחייב את הרופא להתאים טיפות וטיפולים מקומיים שאינם פוגעים בחלק הפנימי של האוזן. לכן, יש לנהוג בזהירות ולהימנע משימוש מקומי בתכשירים ובתרופות סבתא, ללא התייעצות מוקדמת עם רופא אף אוזן גרון.
לסיכום: בדרך כלל, דלקת אוזניים אינה מסוכנת – ובמרבית המקרים הדלקת יכולה לחלוף מעצמה, ללא טיפול אנטיביוטי. כיום, כמעט שאין מצבים שצריכים להיות מטופלים בבית החולים או בטיפולים יותר מורכבים מאנטיביוטיקה, אך עדיין אנחנו רואים פה ושם דלקת של העצם ליד האוזן, המצריכה טיפול אינטנסיבי יותר. סימן האזהרה במקרה זה הוא הזדקרות של האפרכסת. זוהי נורה אדומה – וכדאי לפנות לרופא.
חשוב להדגיש כי בתינוקות הקטנים, מגיל חודשיים, כל זיהום עלול להיות מסוכן – וכל הופעת חום דורשת בדיקת רופא מידית או פנייה לבירור בחדר המיון.
ד"ר משה חייצ'יק הוא מומחה אף אוזן גרון ילדים וכירורגיית ראש וצוואר, במרכז א.ר.ם באסותא ת"א.
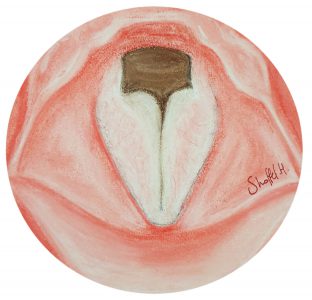
גרנולומה יכול להופיע באופן ספונטני או להיגרם לאחר הרדמה ואינטובציה (הנשמה באמצעות צינור בקנה).
באיור: גרנולומה
כאב, אי נוחות בגרון, צורך לכחכח, צרידות, הרגשת גוש בגרון וקושי בנשימה.
בדיקת סטרובוסקופיה של מיתרי הקול, התחלת טיפול נגד רפלוקס ובשלב ראשון מעקב. אם אין שיפור או הסימפטומים קשים מתקדמים לניתוח. בדיקות דם שגרתיות, במידת הצורך צילום חזה ואק"ג.
כאב קל בגרון, תחושת רדימות חולפת בצד הלשון. אם יש שיניים רופפות, מודלקות וחולות הן עלולות להיפגע. נעשה שימוש במגן סיליקון מיוחד בזמן הניתוח. אין סיכון לשיניים יציבות, כולל כתרים ושתלים. גרנולומה עלולה לצמוח שוב מחדש גם לאחר ניתוח.
הרדמה כללית, הסתכלות ישירה על מיתרי הקול במכשיר מיוחד הנקרא לרינגוסקופ, שימוש במיקרוסקופ לתצפית קרובה ותלת מימדית על מיתרי הקול. כריתת הגרנולומה לרוב בעזרת לייזר. אפשרות להזרקה מקומית של סטרואידים וצריבה חשמלית לצורך מניעת גדילה מחודשת
30-60 דקות.
לאחר מס' שעות של מנוחה במחלקה ניתן להשתחרר הביתה.
שתיקה מוחלטת לשבוע. דיבור מופחת לשבוע נוסף. המנעות מאוכל חמוץ/חריף/מתובל למשך חודש, המנעות משתיה מוגזת ואלכוהול לחודש. טיפול תרופתי נגד רפלוקס לחצי שנה. הפחתה כללית של מתח והרגעה חשובים להחלמה מגרנולומה.
Recent Comments