באחוז ניכר מהגברים, סחוס המגן או "הגרוגרת" בולט באופן ניכר ונחשב למאפיין המין הגברי. זו תופעה ששכיחה הרבה פחות בנשים. בקרב קהילת הנשים טרנסג'נדריות, נשים שעברו תהליך התאמה מגדרית ושינו מינן מזכר לנקבה, דבר זה מפריע מאוד ונחשב לאות קין ממש ועלול לגרום לפגיעה משמעותית באיכות החיים ובביטחון העצמי. הפתרון לבעיה זו עד כה הייתה ניתוח לשיוף הגרוגרת בגישה צווארית דהיינו דרך חתך בצוואר.
מכיוון שניתוח לשיוף גרוגרת הוא ניתוח למטרות אסתטיות, דווקא הצלקת שנותרת אחרי הניתוח מהווה לעיתים פגיעה אסתטית משמעותית לא פחות מהבעיה הראשונית של בליטת הגרוגרת טרם הניתוח. גישה ניתוחית חדשנית ופורצת הדרך שתוארה בישראל ונחשבת לתגלית בכל רחבי העולם, מונעת את הצלקת ומשפרת את איכות חייהם של המטופלים והמטופלות.
מהי גרוגרת?
הגרוגרת (סחוס המגן) היא סחוס שתפקידו העיקרי להגן על מיתרי הקול, מפני פגיעה חיצונית. גרוגרת קיימת הן בגברים והן בנשים, אך לרוב בולטת יותר אצל גברים.
למי מיועד ניתוח לשיוף גרוגרת?
לא פעם, גרוגרת בולטת עלולה להוות בעיה אסתטית המפריעה מאוד לאדם, עד כדי פגיעה בדימוי העצמי ובאיכות החיים. ההפרעה האסתטית אף מהותית יותר, כשמדובר בנשים טרנסג'נדריות (מטופלות שעוברות תהליך של התאמה מגדרית). עבורן, מהווה הגרוגרת "סמל" לגבריות, שאותה הן מבקשות לשנות בתהליך הנישוי.
במקרים אלה, שבהם הגרוגרת הבולטת מפריעה (סובייקטיבית) לאדם, ניתן לשייף את הסחוס, "לשטח" אותו ובכך להסתיר את הבלט וליצור מראה צווארי חלק ויפה.
כיצד מתבצע ניתוח שיוף גרוגרת?
עד לאחרונה, הגישה הניתוחית היחידה שבאמצעותה בוצעו הניתוחים לשיוף גרוגרת הייתה גישה צווארית, במהלכה נעשה חתך חיצוני בצוואר, דרכו הגיע המנתח אל הגרוגרת ושייף אותה.
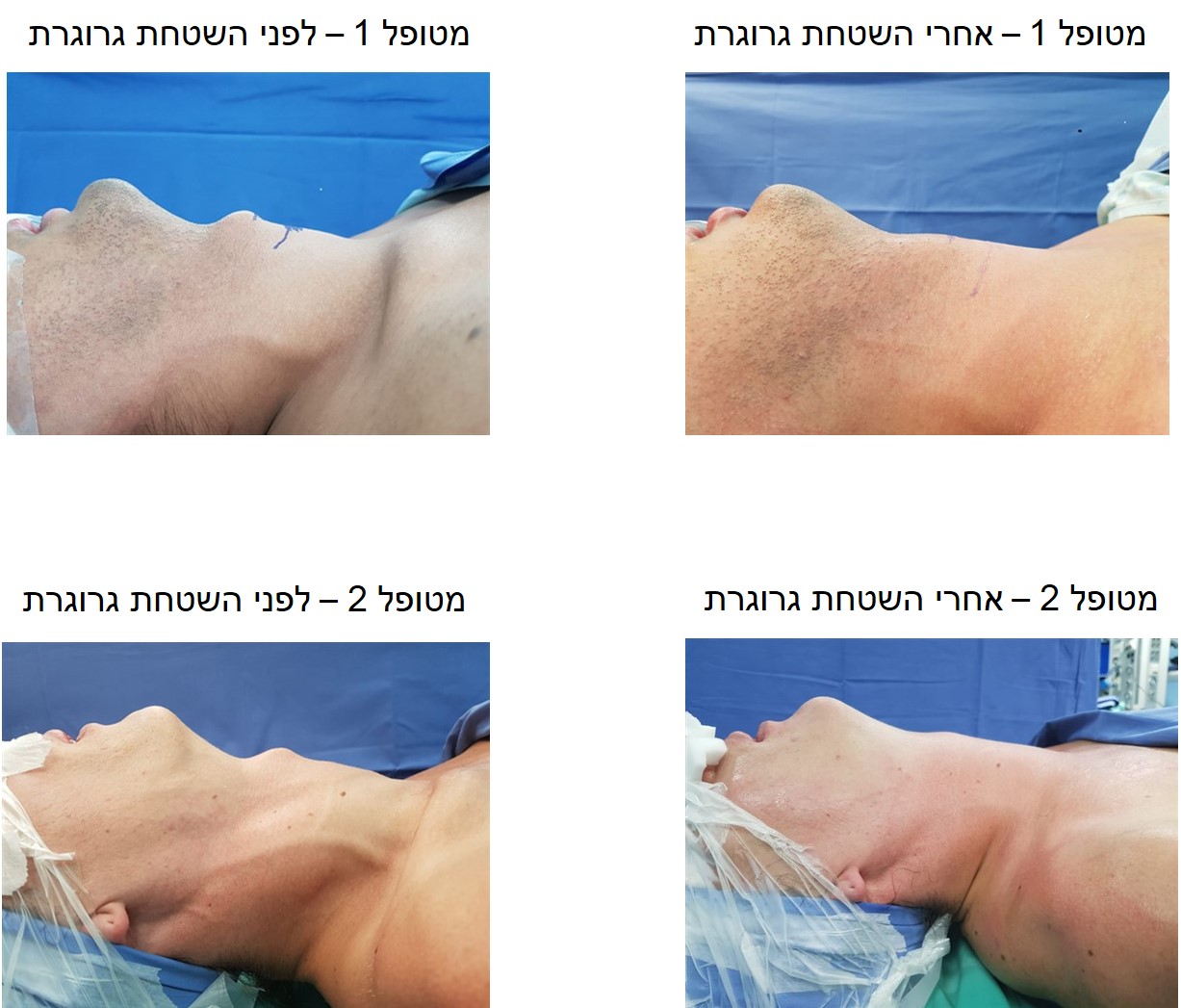
הגישה הניתוחית הזו אמנם בטוחה ומוצלחת, אך החתך הצווארי כמובן שמותיר צלקת. עפ"י מחקרים שונים, הצלקת הנותרת פוגעת משמעותית באיכות חייהם של המנותחים. כתוצאה מכך, נוצר מצב שבו למעשה מוחלפת בעיה אסתטית אחת בבעיה אסתטית/קוסמטית אחרת.
מהי הגישה הניתוחית החדשה ופורצת הדרך?
פרופ' אבי חפץ, מומחה לכירורגיית ראש-צוואר, מוביל בישראל את הגישה הכירורגית האנדוסקופית לניתוחים לכריתת בלוטת המגן (תירואיד) ובלוטות יותרת המגן (פרתירואיד), ללא חתך חיצוני אלא דרך חתך קטן ברירית השפה התחתונה (החלק הפנימי של השפה). גישה זו תוארה לראשונה בביה"ח Jons Hopkins בארה"ב, בו פרופ' חפץ השתלם בצעירותו. עם חזרתו לארץ והמשך התמקצעותו בגישה האנדוסקופית, פיתח פרופ' חפץ גישה ניתוחית חדשנית לשיוף גרוגרת, המהווה פריצת דרך משמעותית שעוררה הדים בכל רחבי העולם, בדומה ובהתבסס על הניתוחים להסרת בלוטת התירואיד והפרתירואיד, הנעשים בגישה זו.
בנוסף ליתרון שהניתוח נעשה ללא צלקת חיצונית, בגישה זו ההגעה אל הגרוגרת נעשית "מלמעלה לכיוון מטה" (שלא כמו בניתוח בגישה הצווארית) ובכך, לרופא המנתח קיימת גישה נוחה יותר לביצועו של הניתוח, תוך שימור חלל הגרון ומיתרי הקול. בעת הניתוח, עם הכניסה למרחב הצווארי, מלאכת השיוף עצמה מבוצעת עם משייף ייעודי, שפותח במיוחד לצורך כך.
עם סיום הניתוח, לא נותרת כל צלקת חיצונית ואין כל סממן ו/או פגיעה חיצונית אחרת ובכך מושג שיפור משמעותי באיכות חייהם של המטופלות והמטופלים.
במה כרוך תהליך ההחלמה?
משך הניתוח כשעה – שעה וחצי ולרוב, תהליך ההחלמה מהיר ופשוט יחסית, פרט לכאב קל בלבד. מכיוון שהחתך נעשה ברירית השפה התחתונה, הוא אינו מפריע לשגרת האכילה, שתיה, דיבור וכו' והמטופלים משתחררים לביתם כבר בבוקר שלמחרת.
אור חן, אשה טראנסג'נדרית, שעברה את הניתוח בהיותה בת 22 מספרת: "הגרוגרת שלי, מאז ומתמיד, הייתה משמעותית ובולטת ואפילו היוותה "כלי משחק" לילדי השכונה, עוד כשהייתי ילד קטן". החלום הגדול של אור חן היה לנתח ולהעלים את הגרוגרת, אך היא פחדה שתישאר לה צלקת משמעותית בצוואר.
היום לאחר הניתוח – אור חן מגשימה חלום!
לקריאת הכתבה ב TIME Magazine





















Recent Comments